不同浓度聚维酮碘的抗菌能力及对眼表的影响△
2022-02-24邵东平曾雪英黄小娜
邵东平 曾雪英 黄小娜
聚维酮碘(PVI)是一种广谱抗菌剂,具有高效的杀菌效能,对多种革兰阳性及阴性菌均具有良好的灭活效果[1]。国内外多项研究结果表明,术前结膜囊使用PVI是目前确定的唯一一个预防眼内炎的二级支持证据[2],可以有效地降低结膜囊细菌数量,并减少术后眼内炎的发生率[1,3]。但PVI消毒结膜囊浓度过高或时间过长都会对眼表造成一定影响[4-5],因此,探讨具有较小眼表损伤及良好抑菌效果的PVI浓度和作用时间尤为重要。
眼表综合分析仪(Oculus Keratograph 5M)作为眼表无创性评估设备,可重复性强,敏感度高[6],能客观反映眼表病情[7-8],本研究用其观察玻璃体内注药术(IVI)术前不同浓度(5.0 g·L-1、2.5 g·L-1) PVI作用结膜囊不同时间(3 min、1 min)对眼表影响,并通过细菌培养探讨PVI清除结膜囊细菌的效果,旨在为PVI在眼科的临床应用提供理论基础。
1 资料与方法
1.1 一般资料收集自2020年3月至2021年4月在我院行IVI注射雷珠单抗注射液患者共60例60眼(单眼入组)的临床资料进行前瞻性随机对照研究。年龄(64.20±9.67)岁,男31例(51.7%),女29例(48.3%),右眼32例(53.3%),左眼28例(46.7%)。入组患者根据PVI药物浓度及结膜囊作用时间随机分为A组(5.0 g·L-1,3 min)、B组(5.0 g·L-1,1 min)、C组(2.5 g·L-1,3 min)、D组(2.5 g·L-1,1 min),每组15例。排除标准:对PVI过敏者;近3个月内有眼部手术、眼部外伤史者;近1个月内有眼部用药史者;近2周内配戴角膜接触镜者;患眼部感染性疾病者;患代谢性疾病或全身免疫性疾病者;入组后未全程随诊者。本研究符合《赫尔辛基宣言》,患者均知情同意并签署知情同意书。
1.2 检查方法术眼在术前、术后均行Oculus Keratograph 5M检查,采集术前1 d及术后1 d、7 d、30 d的下睑中央泪河高度(TMH)、非侵袭式首次泪膜破裂时间(NITBUTf)、非侵袭式泪膜平均破裂时间(NITBUTavg)、眼红指数及角膜荧光素染色 (CFS)评分。所有病例均在同一暗室内由同一位技术人员进行规范的检查并采集数据。TMH 由系统自带测量工具测得。眼红指数是采集图像后由系统自带的R-scan软件处理,自动分析患者鼻侧及颞侧结膜眼红指数、鼻侧及颞侧睫状眼红指数,以数字标注出来。CFS评分采用12分法[9]:每个象限无染色为0分,1~30个点状着染为1分,>30个点状着染但未融合为2分,出现角膜点状着染融合、丝状物、溃疡等为3分,共12分。
1.3 治疗方法常规消毒铺巾,开睑器开睑,用5 mL 9.0 g·L-1NaCl注射液冲洗结膜囊后取下开睑器,嘱患者向上方注视以暴露下睑穹隆部,无菌拭子旋转擦拭下睑穹隆部后在血培养皿上划线,之后放入肉汤试管中培养。按照已随机分配好的组别予对应浓度PVI 3 mL消毒结膜囊对应时间后,同样方法再次采样。取样结束后,用一次性无菌注射针30 G(0.3 mm×13.0 mm)在颞上方(有晶状体眼距角膜缘4.0 mm、无晶状体眼及人工晶状体眼距角膜缘3.5 mm[10])睫状体平坦部进针,IVI 10.0 g·L-1、雷珠单抗注射液0.05 mL(含雷珠单抗0.5 mg)后,棉棒轻压针孔。手术由同一术者完成,患者术前、术中及术后用药种类、频次、时间均相同。
1.4 PVI 溶液的配制及结膜囊细菌培养采用5.0 g·L-1PVI为原液,2.5 g·L-1PVI由5.0 g·L-1PVI和9.0 g·L-1NaCl注射液按11比例稀释,即配即用,抽取3 mL消毒结膜囊。2次采样所得样本均进行微生物培养并采用自动细菌鉴定仪进行鉴定。

2 结果
2.1 眼表相关参数分析
2.1.1 TMH、NITBUTf和 NITBUTavgA组患者:术后1 d TMH、 NITBUTf,术后1 d及7 d NITBUTavg均显著低于术前(均为P<0.05),其中TMH、 NITBUTf于术后7 d恢复至术前水平,NITBUTavg于术后30 d恢复至术前水平;术后7 d及30 d TMH、 NITBUTf,术后30 d NITBUTavg与术前相比,差异均无统计学意义(均为P>0.05)。B组患者:术后1 d TMH、 NITBUTf、 NITBUTavg均显著低于术前(均为P<0.05),均于术后7 d恢复至术前水平;术后7 d及30 d TMH、 NITBUTf、NITBUTavg与术前相比,差异均无统计学意义(均为P>0.05)。 C组患者:术后1 d TMH、 NITBUTf 均显著低于术前(均为P<0.05),于术后7 d恢复至术前水平;术后7 d及30 d TMH、 NITBUTf,术后1 d、7 d及30 d NITBUTavg与术前相比,差异均无统计学意义(均为P>0.05)。D组患者:术后1 d TMH显著低于术前(P<0.05),于术后7 d恢复至术前水平;术后7 d及30 d TMH,术后1 d、7 d及30 d NITBUTf、NITBUTavg与术前相比,差异均无统计学意义(均为P>0.05)(表1)。
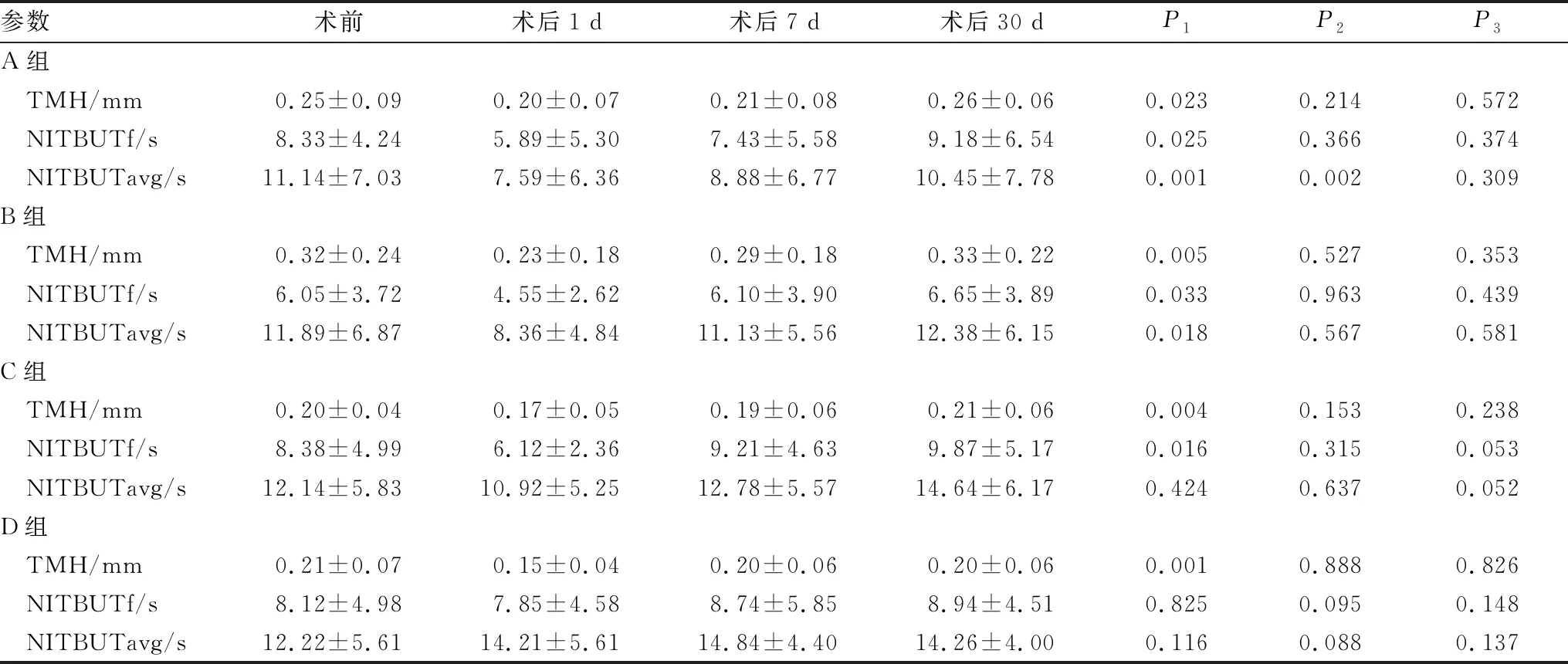
表1 各组患者手术前后各时间点TMH、NITBUTf和 NITBUTavg比较
2.1.2 眼红指数鼻侧睫状眼红指数:A组患者术后1 d、7 d鼻侧睫状眼红指数均高于术前,A组患者术后30 d,B组患者术后1 d、30 d,C组患者术后1 d、30 d,D组患者术后1 d、7 d均低于术前,但差异均无统计学意义(均为P>0.05);B组、C组患者术后7 d,D组患者术后30 d鼻侧睫状眼红指数均低于术前,差异均有统计学意义(均为P<0.05)。颞侧睫状眼红指数:A组患者术后1 d、7 d,B组患者术后1 d、7 d,C组患者术后1 d颞侧睫状眼红指数均高于术前,但差异均无统计学意义(均为P>0.05);A组患者术后30 d,B组患者术后30 d,C组患者术后7 d及30 d,D组患者术后1 d、7 d及30 d颞侧睫状眼红指数均低于术前,但差异均无统计学意义(均为P>0.05)。鼻侧结膜眼红指数:A组、B组、C组患者术后1 d鼻侧结膜眼红指数与术前相比差异均无统计学意义(均为P>0.05);A组、C组患者术后7 d及30 d,D组患者术后1 d鼻侧结膜眼红指数均低于术前,但差异均无统计学意义(均为P>0.05);B组患者术后7 d、30 d,D组患者术后7 d及30 d鼻侧结膜眼红指数均低于术前,差异均有统计学意义(均为P<0.05)。颞侧结膜眼红指数:A组患者术后1 d颞侧结膜眼红指数高于术前,差异有统计学意义(P<0.05);B组、C组患者术后1 d、7 d颞侧结膜眼红指数均高于术前,但差异均无统计学意义(均为P>0.05);A组患者术后7 d、30 d,B组、C组患者术后30 d,D组患者术后1 d、7 d及30 d颞侧结膜眼红指数均低于术前,但差异均无统计学意义(均为P>0.05)(表2)。
2.1.3 CFS评分A组、B组、C组患者术后1 d、7 d CFS评分均高于术前(CFS评分为0),差异均有统计学意义(均为P<0.05),术后30 d均恢复至术前水平(均为P>0.05);D组患者术后 1 d CFS评分高于术前(P<0.05),术后7 d恢复至术前水平,术后7 d及30 d CFS评分与术前相比,差异均无统计学意义(均为P>0.05)(表3)。
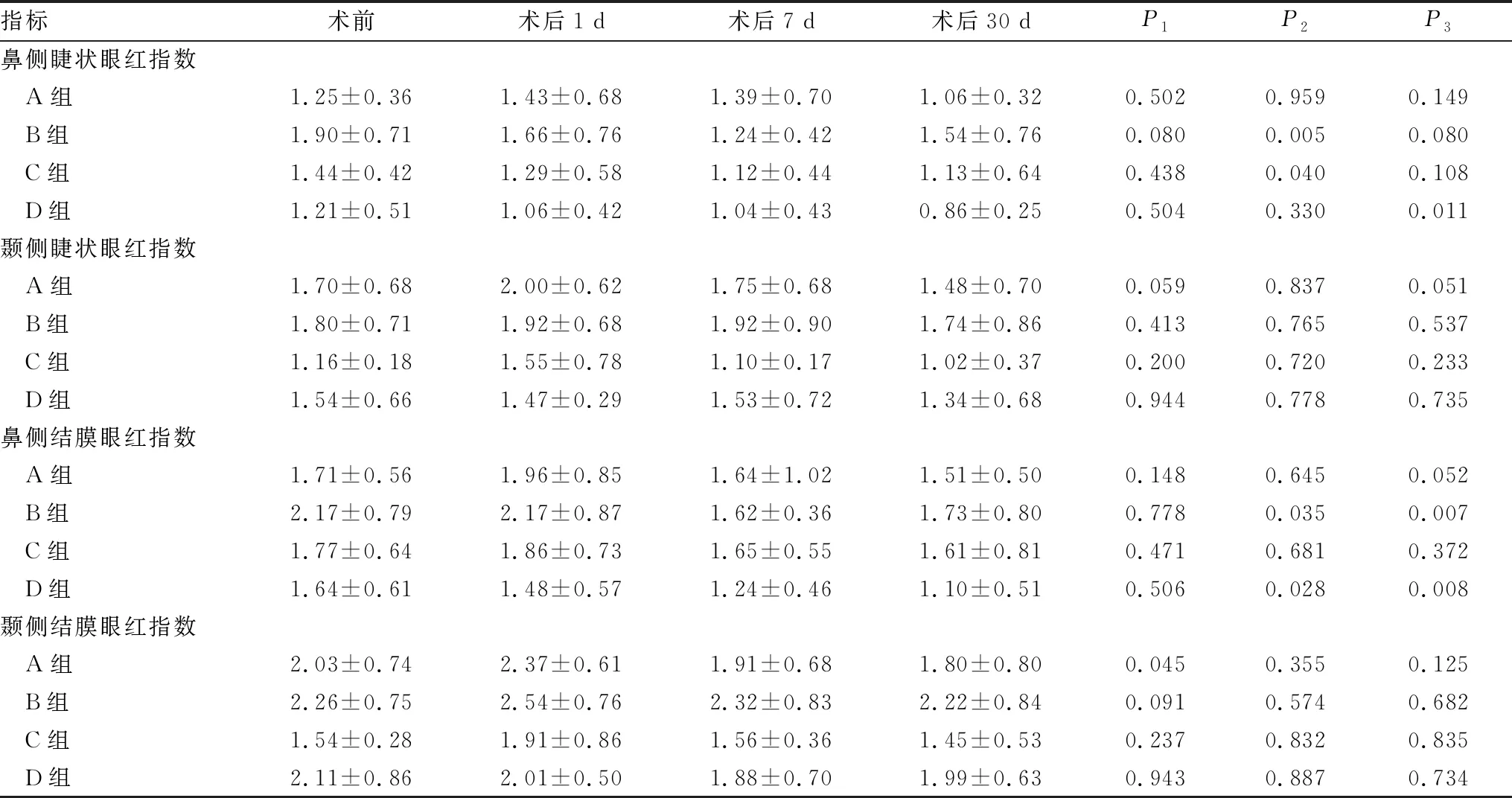
表2 各组患者手术前后各时间点眼红指数比较
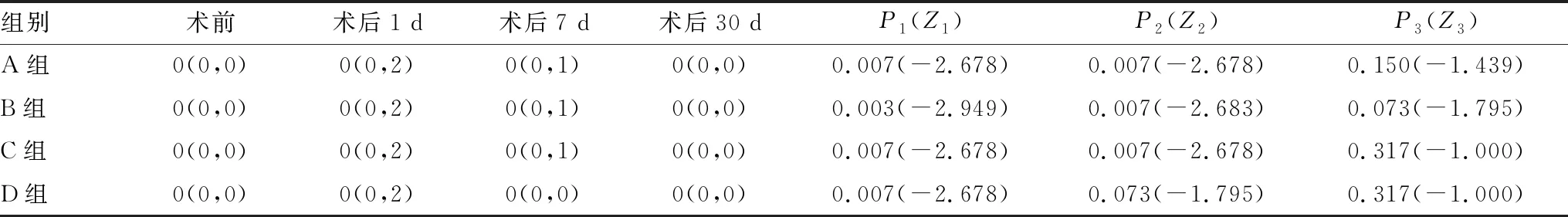
表3 各组患者手术前后各时间点CFS评分比较M(Q1/4,Q3/4)
2.2 结膜囊细菌培养情况
2.2.1 PVI 消毒结膜囊前后细菌培养阳性率比较本研究中结膜囊细菌培养结果主要是革兰阳性菌,包括表皮葡萄球菌和罗氏菌。PVI消毒结膜囊前细菌培养阳性率为10.0%(6/60),消毒后细菌培养阳性率为0.0%(0/60),PVI消毒结膜囊后较消毒结膜囊前细菌培养阳性率显著降低,差异有统计学意义(P=0.036)。PVI消毒结膜囊前A组、B组、C组、D组细菌培养阳性率分别为6.7%(1/15)、13.3%(2/15)、6.7%(1/15)、13.3%(2/15),各组之间两两比较差异均无统计学意义(均为P>0.05);PVI消毒结膜囊后A组、B组、C组、D组细菌培养阳性率均为0.0%。入组患者术后随访期间均未发生眼内炎。
2.2.2 结膜囊细菌培养阳性的危险因素分析通过logistic回归分析发现,纳入研究的60例患者的年龄、性别、眼别、高血压(37例)均与PVI消毒结膜囊前细菌培养阳性率(10.0%)无明显相关性(OR=0.994、1.115、0.433、3.370,P=0.931、0.896、0.410、0.288)。
3 讨论
PVI作为一种高效广谱抗菌剂,已被广泛应用于眼科术前结膜囊消毒,以减少术后眼部感染发生率[1,3],其对眼表的毒性损伤作用也逐渐得到关注。Fan等[11]认为,0.5 g·L-1PVI消毒结膜囊30 s即可有效降低结膜囊细菌; Kim等[4]研究发现,50 g·L-1PVI对眼表的毒性损伤呈时间依赖性;曹晓宁等[5]研究发现, 2.5 g·L-1PVI 冲洗结膜囊 3 min 的眼表不良反应发生率(0.43%)明显低于仅使用左氧氟沙星滴眼液的对照组(1.91%)。目前,人们对PVI的结膜囊应用浓度及时间仍缺乏共识。
有研究表明,围手术期多种诱因可使患者泪膜稳定性下降,导致或加重干眼相关不适症状[12]。本研究选用无眼表损伤(CFS评分=0)及眼表疾病的IVI患者进行研究,具有无角膜切口、手术切口小、时间短、用药少的优点;基于IVI注射不同抗VEGF药物眼内炎发生率的差异性[13-14],入组患者注射药品及进针位置均一致,能较好地排除手术对观察结果的干扰。Oculus Keratograph 5M作为国际先进的眼表非侵入性评估设备,可重复性强,在检测泪膜变化方面具有较高的敏感性[6],并能自动分析结膜及睫状眼红指数[7-8],使用此设备对PVI消毒结膜囊前后的眼表差异进行分析,更具客观性及科学性。
本研究结果显示,A、B组患者术后1 d TMH、NITBUTf、NITBUTavg均低于术前(均为P<0.05),B组恢复较A组快。C组患者术后1 d TMH、NITBUTf及D组患者术后1 d TMH 均低于术前(均为P<0.05),均于术后7 d恢复至术前水平;C组患者术后NITBUTavg、D组患者术后NITBUTf及NITBUTavg与术前相比,均未见明显降低。4组患者术后1 d CFS评分均高于术前(均为P<0.05),其中D组患者于术后7 d即恢复至术前水平,较A、B、C组恢复快。结果表明,5.0 g·L-1PVI消毒结膜囊3 min、5.0 g·L-1PVI消毒结膜囊1 min、2.5 g·L-1PVI消毒结膜囊3 min均可同时对泪膜稳定性及角膜上皮造成损伤,前者造成的眼表损伤恢复时间较后两者长。而2.5 g·L-1PVI消毒结膜囊1 min虽仍可对角膜上皮造成损伤,但不会损伤泪膜稳定性,且在术后早期即得到恢复。这与Kim等[4]及Fan等[11]研究结果相一致,PVI对眼表的毒性损伤呈一定的时间依赖性,但可在术后1~3个月内恢复至术前水平。C组术后鼻侧睫状眼红指数均低于术前,术后1 d鼻侧结膜、颞侧睫状眼红指数及术后1 d、7 d颞侧结膜眼红指数均高于术前,但差别均无统计学意义(均为P>0.05),且于术后7~30 d恢复至术前水平;D组术后鼻颞侧眼红指数均低于术前。与曹晓宁等[5]研究发现的2.5 g·L-1PVI 冲洗结膜囊 3 min后结膜充血及角膜混浊的发生率均为0.00%的结果相一致。
眼内炎是IVI术后罕见且严重的并发症,其发生率为0.012%~0.049%[13-15]。2013年欧洲白内障及屈光手术学会指南[16]指出,应用50~100 g·L-1PVI消毒结膜囊不少于3 min能有效减少术后眼内炎的风险;一项前瞻性研究显示,低浓度PVI(1~10 g·L-1)中游离碘浓度更高,杀菌作用更快[17]。
本研究结果显示,PVI消毒结膜囊前结膜囊细菌培养以革兰阳性菌为主,与Lyall等[18]研究结果一致。结膜囊经PVI消毒后较消毒前细菌培养阳性率降低,差异有统计学意义(P<0.05),入组患者术后末次随访均无眼内炎发生。即IVI术前予2.5 g·L-1PVI消毒结膜囊1 min便可有效降低结膜囊细菌量,预防眼内炎。孙冬云等[19]研究发现,年龄、糖尿病、手术时长、术中玻璃体溢出是感染性眼内炎发生的独立危险因素。本研究发现,患者年龄、性别、眼别、高血压与细菌培养阳性均无明显相关性(均为P>0.05),与 Lyall 等[18]研究结果相一致。
综上所述, 2.5~5.0 g·L-1PVI 消毒结膜囊 1~3 min均出现轻微眼表局部炎症反应,但对泪膜及角膜上皮无不可逆性影响。其中,2.5 g·L-1PVI消毒结膜囊1 min对眼表损伤较小、恢复较快。IVI术前应用2.5 g·L-1PVI消毒结膜囊1 min便可有效降低结膜囊细菌量。即低浓度短时间(2.5 g·L-1,1 min)PVI消毒结膜囊在减少中老年患者眼表损伤的同时可抑制结膜囊细菌,有效预防眼内炎。本研究亦存在一定的局限性。本研究随机分组后各组的样本量及结膜囊标本量相对较小,尤其是培养阳性的例数过少,对抗菌能力的评估欠缺;且入组患者为(64.20±9.67)岁的中老年人,缺乏青年患者。Thakur等[20]认为,可通过调节PVI酸碱度降低眼表刺激性,本研究仍欠缺此方面研究。在进一步的研究中,将增加样本量及入组患者年龄段以提高研究结果的准确性和可靠性,使研究结果更具临床指导意义。
