MRI诊断卵巢囊肿蒂扭转的影像特征分析
2022-02-22何永娜
何永娜
河南省驻马店市中心医院妇科(河南 驻马店 463000)
卵巢囊肿是临床上常见的生殖器肿瘤,多发于20~50岁女性[1]。卵巢囊肿蒂扭转是常见的妇科急腹症,临床主要表现为下腹剧痛、伴有恶心、呕吐等症状,患者突然改变体位会导致囊肿缺血,严重者会出现坏死及破裂,发生休克而危及生命安全[2]。对于此类患者尽早进行准确地检查与诊断意义重大,有助于对患者及时实施有针对性的手术治疗以切除病灶,改善病情,提升治疗效果[3]。目前临床上采用临床症状及腹部或阴道超声检查以明确诊断,但此类检查方法获取图像时可受到检查者操作技术及肠道气体等因素影响,当患者的病灶不典型或者患者肠气较多时就会增加确诊难度[4]。另外,卵巢囊肿蒂扭转在症状表现不突出,实验室指标亦缺乏特异性,临床上误诊为阑尾炎等或漏诊较为常见。既往研究认为,除了超声外,磁共振成像(magnetic resonance imaging,MRI)也是诊断卵巢囊肿蒂扭转重要的辅助检查[5]。因此,本研究旨在探讨MRI诊断卵巢囊肿蒂扭转的价值及影像特征分析,现报道如下。
1 资料与方法
1.1 一般资料回顾性分析2018年16月至2019年12月间收治40例经手术病理分析确诊为卵巢囊肿蒂扭转患者的临床资料,本次研究经我院伦理委员会审核通过。40例患者年龄20岁~60岁、平均年龄(36.87±5.73)岁;疼痛持续时间1~3d,平均时间(1.77±1.03)d;体质指数(BMI)24kg/m2~27kg/m2,平均BMI(23.38±2.18)kg/m2。所有患者经MRI诊察后1d内接受手术治疗,并收集所有病离结果,病理分析证实所有患者均为卵巢囊肿蒂扭转。
纳入标准:因下腹疼痛就诊,多为突发性剧痛或间歇性隐痛者;年龄20~60岁者;在盆腔、下腹部检查中扪及包块者;知情并自愿参与本次研究者;各项检查参数均完整保存。排除标准:合并腹腔器官器质性病变或恶性肿瘤者;存在腹腔内出血情况者;存在精神疾患或意识障碍,无法正常沟通者。
1.2 方法
1.2.1 MRI检查方法 所有患者均采用Magnetom Avanto 1.5T超导型MRI扫描仪(西门子公司生产)进行检查,使用体部相控阵表面线圈。 扫描范围是从耻骨联合下缘往上,覆盖全部病灶,平扫:取SE序列,轴位、冠状位、矢状位,体线圈T1WI(TR 440ms,TE 12ms)、T2WI(TR 4000ms,TE 99ms),层厚/层间距4~6mm/4~7mm,采集2~4次信号;增强扫描:将0.1~0.2mL/kg钆喷酸葡胺注射于肘静脉,扫描参数同平扫T1WI(TR 3800ms,TE 55ms),层厚5mm,FOV 380mm×380mm。所有结果经由PACS系统传输至诊断工作站。
1.2.2 评估方法 由3名具有5年以上高资质腹部经验的临床医师组成小组,共同进行阅片,对于讨论存疑的内容可回顾分析得出结果。
1.3 观察指标观察并统计病灶形态、大小、位置、囊壁与囊内信号,蒂扭转情况,增强扫描强化特征,病灶与附近组织器官的关系,以手术病理学分析为“金标准”对其进行评定。
1.4 统计学方法采用SPSS 18.0统计学软件分析数据,计数资料用百分率表示,采用χ2检验,计量资料用(±s)表示,采用t检验;检验水准为α=0.05,P<α时为差异有统计学意义。
2 结 果
2.1 手术病理结果所有患者均为卵巢肿瘤伴蒂扭转且为良性肿瘤,是囊性或以囊性为主的囊实性肿块。蒂扭转位置:左侧15例,右侧25例;扭转角度180~1080°(0.5圈~3.5圈),平均扭转角度(632.56±174.18)°,肿块直径3.12~9.93cm,平均肿瘤直径(5.14±1.92)cm;存在输卵管、囊壁出血性坏死的患者有23例,这部分患者输卵管内可发现凝血块,存在输卵管间质、囊壁不同程度充血水肿的患者有9例,存在前腹壁与囊肿粘连的患者有8例,2例囊内出血;病理分型:9例浆液性囊腺瘤,6例黏液性囊腺瘤,4例黄体囊肿,14例单纯性卵巢囊肿,5例“巧克力”囊肿,2例成熟性囊性畸胎瘤。
2.2 MRI检查结果MRI平扫检查结果显示左侧12例,右侧23例,为盆腹腔内囊实性肿块,肿块直径为2.76~10.21cm,平均肿瘤直径(5.26±2.17)cm,囊壁厚度为3.03~11.23mm,囊壁厚度(6.57±2.32)mm,呈均匀或非均匀增加,较厚的囊壁密度上升。囊性信号呈均匀表现,呈现为T1WI低信号、T2WI高信号,实性信号则呈混杂表现,T2WI混杂等、高信号(图1A),且与同侧子宫角相连接。30例囊肿边界清晰(图1B),10例囊肿与前腹壁存在不同程度的粘连,13例囊肿可见分割影。增强扫描显示囊壁较厚,囊、实性部分未见异常强化(图1C)。并可显示盆腹腔积液情况,其中7例子宫直肠陷窝积液,5例肠间隙积液。

图1 卵巢囊肿蒂扭转MRI影像。图1A:MRI扫描显示囊性部分信号较均匀,呈现为T1WI低信号、T2WI高信号,实性部分信号混杂,T2WI混杂等、高信号,内见条片状影像;图1B:MRI冠状位显示囊肿显示清楚,边界清晰成,呈明显扭转状;图1C:MRI增强扫描显示囊壁较厚,实性部分未见明显强化。
2.3 两种方法检查结果对比以手术病理分析结果为“金标准”对MRI检查结果进行评估,结果显示,MRI检查患者囊肿直径、囊壁厚度与手术病理分析结果对比,差异无统计学意义(P>0.05),MRI检查的诊断准确率为85.00%,显著低于手术病结果,差异具有统计学意义(P<0.05),见表1。
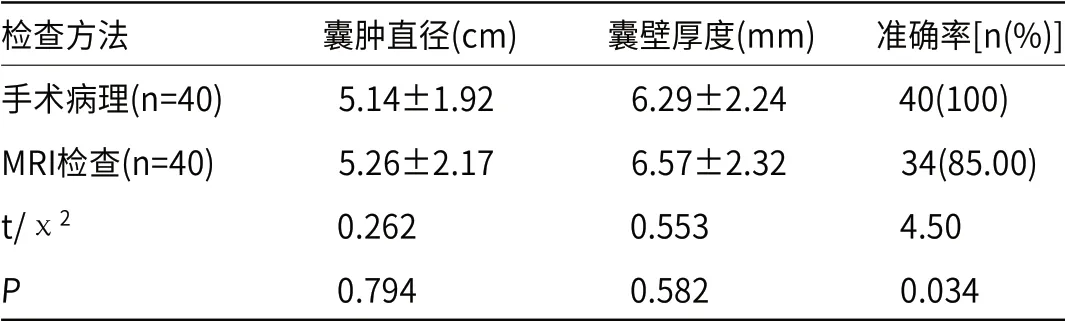
表1 两种方法检查结果对比
3 讨 论
卵巢囊肿蒂扭转属于临床妇科急腹症中的常见类型,育龄期(20~39岁)女性占整体发病率的70.6%[6]。其扭转蒂组成部分包括输卵管、卵巢固有韧带、骨盆漏斗等,其中韧带内富含血管组织,可参与保证子宫底部、卵巢的血液供应,故对这类患者行早诊断、早治疗有助于保留患者输卵管以及卵巢功能,对术后并发症有一定预防作用[7]。此病患者典型症状是突然下腹剧痛或持续性隐痛,一般同时存在恶心、呕吐,严重者会发生休克,大多数是由肠系膜受到牵拉以及组织坏死刺激腹膜引起[1]。对患者进行妇科检查可扪及肿块,肿块张力较大,腹肌紧,压痛显著,尤其以瘤蒂部最明显。卵巢囊肿蒂扭转好发于囊肿蒂较长、活动度大,且重心偏于一侧的中等大小囊肿,囊肿蒂扭转可由患者体位突然改变,腹压发生急剧变化,妊娠期或产褥期患者囊肿位置随着子宫位置升降而改变等引起[2]。目前,临床上根据蒂扭转的严重程度分为不完全蒂扭转(扭转度小于360°)和完全扭转(扭转度大于360°),完全蒂扭转后使正常的动脉血液循环受阻,进而造成出血性坏死或梗死,因而完全扭转患者一经确诊就应及时采取手术方式进行治疗[8]。本研究中,手术中发现蒂扭转的最大角度为1080°,所有患者中有57.50%患者存在不同程度囊壁以及输卵管出血性坏死。增强扫描显示囊壁较厚,实性部分未见异常强化。
目前,临床对该病的诊断多依赖超声检查技术,但超声检查受患者肠气以及操作者熟练程度的影响较大,其特征性影像显示率较低,使得诊断准确率较低[9]。同时由于此病患者在生化指标水平、症状表现方面特异性不足,临床上发生误诊、漏诊的情况较多,因而行超声检查以外的MRI或CT扫描检查的患者逐渐增加。MRI扫描检查可获得横断面、矢状面、冠状面以及各斜面的体层图像,同时MRI对软组织有良好的分辨率,能提供较多的卵巢囊肿及其周围组织信息,可对囊肿内部构成、成分以及囊壁情况进行准确显示,识别囊壁厚度以及周围组织,并可识别是否合并出血、感染等征象,因而MRI卵巢囊肿蒂扭转诊断中可表现出良好效能[6]。一般卵巢囊肿壁较薄,扫描影像显示不佳,但其发生蒂扭转后因卵巢静脉血液循环障碍,囊壁发生肿胀、淤血而增厚,且尤以囊肿蒂部近端表现明显[10]。囊肿通常可出现一系列典型表现,如弧形、新月形增厚以及偏心性增厚。有研究显示,囊肿蒂扭转存在多种常见征象,如局限性增厚大于10mm、均匀性囊壁增厚大于3mm等[11]。本研究中MRI确诊的患者均为盆腔囊实性肿块,囊性信号表现较为均匀,呈现为T1WI低信号、T2WI高信号,实性部分则较为混杂,T2WI混杂等、高信号,且与同侧子宫角相连接,实性部分为非规则条片状或团块状影像,增强扫描显示囊壁较厚,其中囊壁不均匀增厚患者远多余均匀增厚患者,囊、实性部分未见异常强化。同时,本研究以手术病理分析结果为标准对MRI扫描结果进行评估,结果显示,两种检查方法得到的囊肿直径、囊壁厚度对比差异无统计学意义,而诊断准确率显著低于对照组,差异无统计学意义,提示MRI检查对卵巢囊肿蒂扭转患者的诊断有待进一步提升。
MRI检查无法作为诊断卵巢囊肿蒂扭转的首要选择,但其检查所获得的信息仍可为该病明确诊断提供重要参考。通过对本研究患者资料进行分析,结果表明,MRI发现盆腔囊实性肿块,增强扫描实性部分未产生明显强化;囊壁较厚,呈现均匀或不均匀增厚;囊肿边界光滑、清晰;盆腔积液等征象时,同时结合患者的临床症状,可考虑为卵巢囊肿蒂扭转。
综上所述,虽然MRI虽然MRI无法作为卵巢囊肿蒂扭转诊断的首选方段,而其可清晰显示囊肿扭转蒂部,以利于全面、直观观察病变状况,将MRI显示的病变影像学特征结合患者的症状进行诊断,有助于提高其诊断准确率。故MRI可作为辅助检查方法,为临床诊疗提高可靠依据。
