探讨双容积重建(DVRT)技术对颅内动脉瘤介入栓塞程度评价的作用及其对术后并发症的影响
2022-02-21吴海湾黄东标潘志辉吴粤
吴海湾,黄东标,潘志辉,吴粤
中山大学附属第三医院粤东医院 神经外科,广东 梅州 514000
0 引言
以颅内动脉血管出现异常膨出的情况判定为脑动脉瘤,目前的分类中属于神经外科疾病,患病率较高[1]。且颅内动脉瘤具有较高的并发症发生率,其中约51%~80%的患者会因瘤体破裂引起蛛网膜下腔出血,一旦发生破裂出血,其致残率和致死率很高,也是全球范围内致死和致残的重要原因之一,故早期获得准确的诊断和针对性的治疗,意义重大[2]。基于此,本研究选取在本院就诊(2018年1月-2021年12月)的动脉瘤患者50例为研究组,术前行DVRT技术对颅内动脉瘤介入栓塞程度进行评价,以术中情况为金标准,旨在明确讨双容积重建(DVRT)技术对颅内动脉瘤介入栓塞程度评价的作用及其对术后并发症的影响。
1 资料与方法
1.1 一般资料
选取2018年1月-2021年12月本院收治的动脉瘤患者50例为研究组,男29例,女21例;年龄38.5~72.5岁,平均(45.63±4.72)岁;BMI 16.3~25.1kg/m2,平均(21.37±1.64)kg/m2。术前进行DVRT技术对颅内动脉瘤介入栓塞程度评价,以术中情况为金标准。并回顾性分析2015年1月-2017年12月实施CT血管成像检查术前评估者为对照组。男28例,女22例;年龄36.5~70.5岁,平均(44.52±4.11)岁;BMI 17.2~24.7kg/m2,平均(22.52±1.03)kg/m2。两组一般资料比较,差异无统计学意义(P>0.05),该研究所选病例知情同意,并已经过伦理委员会批准。
纳入标准[3]:初次发病;经本院DSA/CTA确诊为颅动脉瘤;多发动脉瘤只治疗责任动脉瘤;有完全认知能力;术前血压控制稳定;对研究知情同意。
排除标准[4]:合并其他脑出血性疾病、感染;外伤;手术、麻醉禁忌证;恶性肿瘤;凝血功能异常;血液疾病;精神、沟通、智力异常;重要脏器衰竭;脑出血病史者。
1.2 方法
术前对有基础疾病的患者进行较好控制,使其相关指标平稳,保障手术安全性。
对照组采用GE Light Speed 64排多层螺旋CT,原始数据采集用螺旋扫描方式进行连续不间断的薄层容积扫描,图像后处理在工作站上进行。DSA采用西门子AXIO MARTIS FA数字减影血管造影机,采用Seldinger技术经右股动脉穿刺插管全脑血管造影,对双侧颈内动脉和椎动脉多角度投照至血管显示满意为止。
研究组DVRT技术:本研究以Philips 数字血管减影系统对相关的检查结果进行分析,检查程序以SSDSA检查设定原始指标,平板视野设定42,操纵操作杆,进行程序测试,通过后,设置高压注射器参数,采用Mark Provis高压注射器注射非离子型对比剂碘帕醇进行DSA造影,在对颈内动脉正侧位检查时,以300PSI的压力进行相关的限制保护,速率2mL/s,对患者注射12mL的对比剂。操作时,需要注射器延时1s,并且要按住曝光开关,从起始位到终止位行蒙片采集,后自动回到初始位,反复三次完成影像采集。采集到的影像资料自动转至Allura 3D-RA工作站,并完成相关的血管重建及双容积重建处理,再选择A+B模式观察血管及弹簧圈栓塞情况。
1.3 评价指标
(1)评价DVRT技术对颅内动脉瘤分布、介入栓塞程度及动脉瘤最大径分布的检测作用。
(2)比较两组患者术后并发症发生情况。
1.4 统计学方法
2 结果
2.1 DVRT技术分析颅内动脉瘤分布情况
50例患者总计检出62枚动脉瘤,其中颈内动脉6枚(9.68%),前交通支19枚(30.65%),后交通支10 枚(16.13%),大脑后动脉7枚(11.29%),大脑中动脉14枚(22.58%),大脑前动脉2枚(3.23%),基底动脉4枚(6.45%)。
2.2 研究组与手术金标准介入栓塞程度比较
研究组患者中发生完全栓塞率(72.58%)最高,其次为几乎完全栓塞(20.97%),与金标准相比,差异无统计学意义(P>0.05),见表1。

表1 研究组与手术金标准介入栓塞程度比较[n(%)]
2.3 研究组与手术金标准动脉瘤最大径比较
研究组中发现动脉瘤最大径范围5~10mm范围比例(5 8.0 6%)最大,其次为<5 m m(29.03%),与术中金标准相比,差异无统计学意义(P>0.05),见表2。
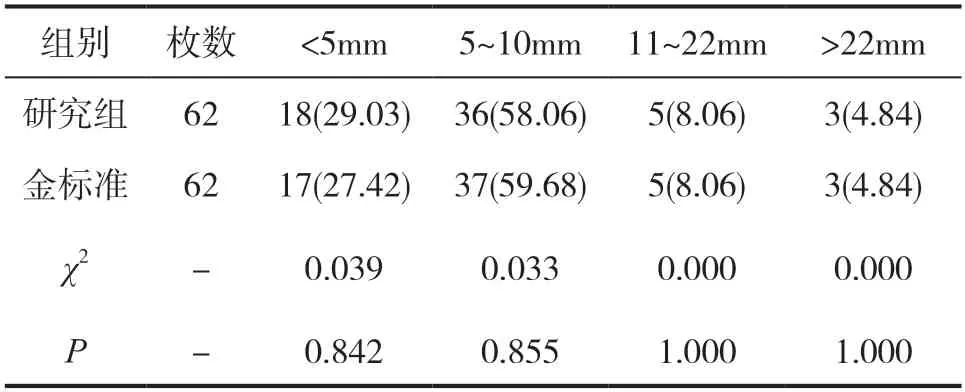
表2 研究组与手术金标准动脉瘤最大径比较[n(%)]
2.4 两组术后并发症发生情况比较
研究组术后发生动脉瘤再次破裂、动脉瘤复发率及并发症率低于对照组,差异有统计学意义(P<0.05),见表3。

表3 两组术后并发症发生情况比较[n(%)]
3 讨论
从机理上分析,颅内动脉瘤的发生主要原因是颅内动脉管壁出现局部的先天性缺陷或腔内的压力增高,血管壁逐渐变薄并异常膨出[5],属于临床常见病,可见动眼神经麻痹、脑血管痉挛、蛛网膜下腔出血等疾病特征,易引发患者意识障碍、频繁呕吐和剧烈疼痛[6]。由于位置比较特殊,具有很高的危险性。腔内压力增高分为先天性和后天性。先天性动脉管壁薄交叉部位血流量大,易受冲击。后天性由动脉硬化、感染及创伤等导致[7]。主要发病群体是中老年人,以意识障碍、呕吐和剧烈疼痛等症状为表现。
为清晰显像,可增加对比剂使用计量,但是无形中增加了患者辐射程度。旋转血管造影三维重建技术(3D-DA)虽可以提供相关影像资料,但重建后亦相互混淆,可能出现血管假性狭窄伪影,而无法辨别[8]。旋转的DSA造影技术虽可以从不同角度出发,获得较好的观察效果,但患者检查部位受限,如头位和脚位,无法有效观察[9-10]。本研究所采取的双容积重建技术是更新版的技术,是在传统三维重建技术的基础之上,用两种不同的颜色来区分不同的分弹簧圈和对比剂,更加清楚地区分不同的密度组织或物体,从不同角度观察患者的弹簧圈与载瘤动脉之间的关系及对于病变部位的栓塞情况。本研究中,50例患者总计检出62枚动脉瘤,其中颈内动脉6枚(9.68%),前交通支19枚(30.65%),后交通支10枚(16.13%),大脑后动脉7枚(11.29%),大脑中动脉14枚(22.58%),大脑前动脉2枚(3.23%),基底动脉4枚(6.45%)。研究组患者术后发生动脉瘤再次破裂、动脉瘤复发率及并发症总发生率低于对照组,差异有统计学意义(P<0.05)。
综上所述,在动脉瘤患者手术前,实施DVRT技术,可以较好明确颅内动脉瘤的分布情况、颅内栓塞程度及动脉瘤最大径的分布,与手术获得的金标准相符,且术后患者与仅实施CT血管成像及动脉造影的手术患者相比,并发症较少,由此可见DVRT技术对颅内动脉瘤介入栓塞程度评价可以为手术提供参考依据,并明显减少术后并发症。
