急性心肌梗死合并冠状动脉假性动脉瘤及冠状动脉左心室瘘1 例
2022-02-18何同达徐承义易东郭卉苏晞
何同达 徐承义 易东 郭卉 苏晞
1 临床资料
患者 男,67岁。2019年8月12日因“经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)术后25 d,胸痛伴气促1 d”就诊于武汉科技大学附属武汉亚洲心脏病医院。2019年7月7日因“胸痛2 d”在当地医院诊断为急性前壁心肌梗死,并择期PCI,术中冠状动脉造影(coronary angiography,CAG)示:左前降支(left anterior descending,LAD)中段全闭塞,走行呈弧状;右冠状动脉近段迂曲,重度狭窄。于LAD中段置入1枚药物洗脱支架(支架规格不详),术后病情缓解。坚持服用阿司匹林、氯吡格雷、阿托伐他汀,病情稳定。2019年8月11日突发呼吸困难,伴出汗、周身湿冷,于当地医院急诊科治疗,超声心动图提示大量心包积液,诊断为心脏压塞,行急诊心包穿刺引流术,引流血性积液50 ml,症状稍改善,次日转诊至武汉亚洲心脏病医院治疗。既往有高血压病史10年,血压最高达180/100 mmHg(1 mmHg=0.133 kPa),规律服用培哚普利治疗,血压控制可;2型糖尿病史10年,未用药,血糖未监测;缺血性卒中病史7年,未用药,无后遗症。入院查体:心率125次/分,血压129/67 mmHg;颈部可见颈内静脉置管中,局部皮肤稍红肿,有压痛;双肺呼吸音粗,双肺底可闻及湿性啰音;心尖留置心包引流管中,局部无红肿、分泌物,心界向左扩大,律不齐,各瓣膜听诊区未闻及杂音;腹部无阳性体征,双下肢无水肿。主要诊断为:冠状动脉粥样硬化性心脏病,急性前壁心肌梗死PCI术后,心脏压塞,Killip心功能分级Ⅱ级;导管相关性感染可能。
入院后心电图示(图1):窦性心律,有房性早搏,下壁和广泛前壁异常Q波,伴ST段弓背抬高(Ⅱ、Ⅲ、aVF、V2~V6导联)。经胸超声心动图示:左心室扩大(内径6.0 cm),心尖部血流显著淤滞,左心室节段性室壁运动异常,仅左心室后壁、侧壁基底段运动尚可,心尖部室壁瘤形成,室壁变薄,三尖瓣轻-中度反流,左心收缩功能减低(左心室射血分数26%),心包腔少量积液(图2A)。声学造影示:前间隔中间段至心尖段、左心室前壁心尖段,侧壁心尖段及左心室心尖部心肌对比剂呈充盈缺损状态;余间隔及左心室壁心肌对比剂充盈尚可,未见明显延迟;前间隔心尖段室壁变薄,最薄约0.28 cm,未见明显连续性中断;心包腔内未见对比剂回声(图2B)。入院后主要给予抗血小板(阿司匹林100 mg、每日1次,氯吡格雷75 mg、每日1次)、降脂(阿托伐他汀20 mg、每晚1次)、抗感染(亚胺培南500 mg、每日3次,替拉考宁200 mg、每日1次)等药物治疗,同时因为患者反复胸痛伴呼吸困难,给予置入主动脉内球囊反搏(intra-aortic balloon pump,IABP)。2019年8月16日患者出现腹痛,查D-二聚体相比入院时显著升高,考虑栓塞可能,使用2 d小剂量低分子肝素治疗。查大血管CT血管造影(CT angiography,CTA)示:主动脉粥样硬化,升主动脉增宽,左锁骨下动脉近段、腹主动脉肾下段溃疡,左心室心尖部室壁瘤并附壁血栓形成,心包少量积液。
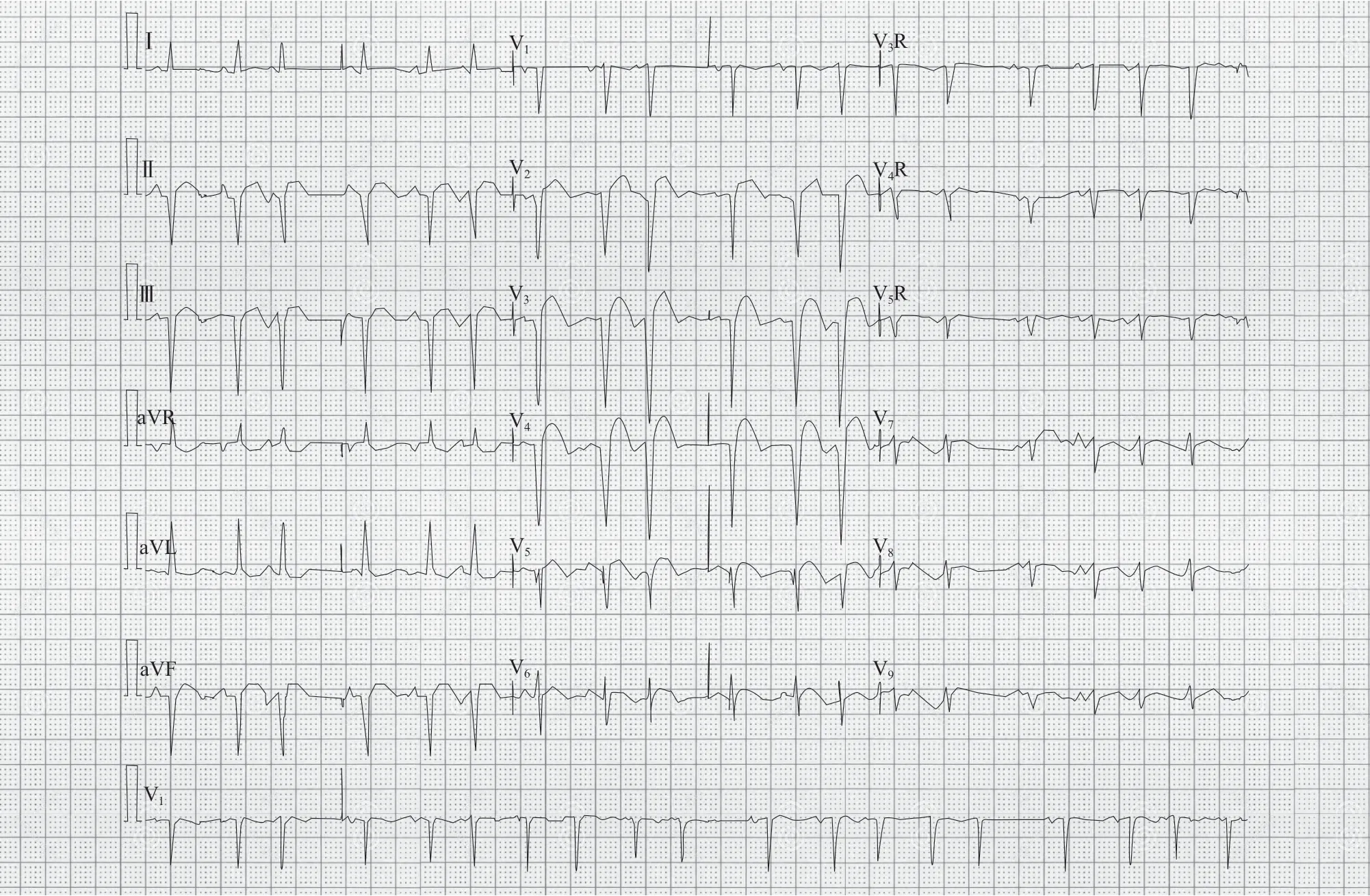
图1 入院心电图示窦性心律,房性早搏,下壁和广泛前壁异常Q 波,伴ST 段弓背抬高(Ⅱ、Ⅲ、aVF、V2~V6 导联)

图2 入院超声心动图及声学造影 A.超声心动图示左心室扩大(内径6.0 cm),心尖部血流显著淤滞,左心室节段性室壁运动异常,仅左心室后壁、侧壁基底段运动尚可,心尖部室壁瘤形成,室壁变薄,三尖瓣轻-中度反流,左心收缩功能减低(左心室射血分数26%),心包腔少量积液;B.声学造影示前间隔中间段至心尖段、左心室前壁心尖段,侧壁心尖段及左心室心尖部心肌对比剂呈充盈缺损状态,余间隔及左心室壁心肌对比剂充盈尚可,未见明显延迟,前间隔心尖段室壁变薄,最薄约0.28 cm,未见明显连续性中断,心包腔内未见对比剂回声
入院2周后,即2019年8月26日复查CAG提示LAD心尖段通过一窦道流入心室并有对比剂渗漏至血管外(图3 B)。复查经胸超声心动图示:左心室扩大(内径6.4 cm),心尖部室壁瘤形成,可见6.6 cm×3.3 cm稍强回声团块附着,左心室前壁心尖部近右心室心尖处可见局部不规则扩张腔隙,其与左心室心尖内见一管道样结构,左心收缩功能减低(左心室射血分数26%),心包腔少量积液(图3D)。声学造影示:左心室腔内对比剂充盈缓慢(心尖部明显),不规则腔隙结构对比剂充盈较左心室心尖部室壁瘤提前显影,可见对比剂经此腔隙结构流入左心室心尖部,心内膜勾画清晰,心包腔内未见对比剂回声(图3E)。对先前的大血管复查CTA示:心尖部室壁瘤并附壁血栓形成,LAD中远段少许对比剂外溢,局部假性动脉瘤形成(图3C)。最终诊断:冠状动脉假性动脉瘤(coronary pseudoaneurysm,CAPA)合并冠状动脉左心室瘘。拟行假性动脉瘤封闭+左心室血栓清除+右冠状动脉近段成形术。

图3 CAPA 和冠状动脉左心室瘘形成相关影像资料 A.外院行PCI,左前降支心尖段可见冠状动脉穿孔(白色箭头所示);B.本院CAG 示左前降支心尖段通过一窦道流入心室并有对比剂渗漏至血管外(白色箭头所示);C.大血管CTA 三维重建,心尖部室壁瘤并附壁血栓形成,左前降支中远段少许对比剂外溢,局部假性动脉瘤形成(白色箭头所示);D. 经胸超声心动图示左心室扩大(内径6.4 cm),心尖部室壁瘤形成,其内可见6.6 cm×3.3 cm稍强回声团块附着,左心室前壁心尖部近右心室心尖处可见局部不规则扩张腔隙,其与左心室心尖内见一管道样结构(白色箭头所示),左心收缩功能减低(左心室射血分数26%),心包腔少量积液;E.声学造影示左心室腔内对比剂充盈缓慢(心尖部明显),不规则腔隙结构对比剂充盈较左心室心尖部室壁瘤提前显影,可见对比剂经此腔隙结构流入左心室心尖部(白色箭头所示),心内膜勾画清晰,心包腔内未见对比剂回声
但2019年8月29日患者突然心搏骤停,立即行心肺复苏。床旁超声心动图示:心包腔内可见大量稍强回声光团充填,右心房、右心室外侧壁一处大小约9.1 cm×2.3 cm心包积液,并可见少量液性暗区回声(图4A)。声学造影示:冠状动脉左心室瘘,心内膜勾画清晰,心包腔内未见对比剂回声(图4B),行心包穿刺引流术,引流出250 ml血性积液。最后患者因抢救无效死亡。
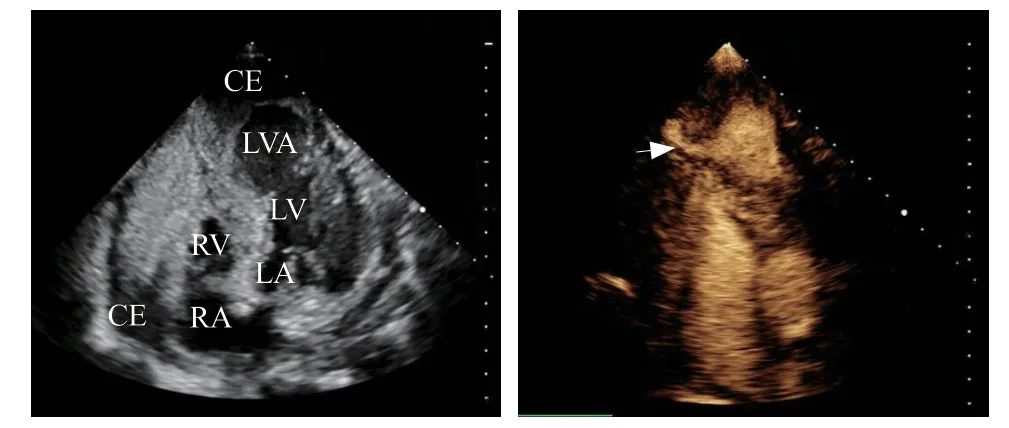
图4 抢救时床旁超声心动图及声学造影 A.超声心动图示心包腔内可见大量稍强回声光团充填,右心房、右心室外侧壁一处大小约9.1 cm×2.3 cm 心包积液,并可见少量液性暗区回声;B.声学造影示冠状动脉左心室瘘形成(白色箭头所示),心内膜勾画清晰,心包腔内未见对比剂回声
2 讨论
冠状动脉瘤根据动脉壁是否完整,分为真、假性动脉瘤[1]。CAPA是指冠状动脉壁不完整,由其周围组织包绕所形成的动脉瘤[2]。CAPA极为少见,通常发生在基于导管的PCI以后[3]。因为冠状动脉的有创剥离或穿孔,导致了不累及外膜的血管壁损伤[4-5]。关于CAPA的发病率、临床特征、自然病史和预后尚不清楚[3]。有文献报道,CAPA有可能发生破裂导致心脏压塞、远端栓塞或瘘的形成[1,6-7]。冠状动脉瘤诊断的金标准是CAG,冠状动脉CTA和超声心动图亦有一定的价值,血管内超声可以帮助鉴别真假性动脉瘤[8]。在本病例中,尽管患者未行冠状动脉血管内超声以及病理检查,但结合患者病史、外院PCI图像(图3A),本院CAG、大血管CTA三维重建、经胸超声心动图和声学造影结果,得出了CAPA的临床诊断。
冠状动脉心室瘘是一种少见的先天性异常,获得性的形式更为少见。文献报道,获得性的原因包括急性心肌梗死、冠状动脉血管成形术以及冠状动脉瘤的破裂等[6,9-11]。本病例首次PCI术中造影未见瘘道形成,因此不支持先天性因素。CAPA的形成主要考虑于首次PCI术中导丝对冠状动脉血管壁的损伤所致(图3A),在后期IABP辅助治疗后由于冠状动脉灌注压力增加进而引起CAPA扩大并在CAPA与左心室之间形成瘘道,即CAPA左心室瘘。有研究显示,急性心肌梗死后不良的心室重构[10-11]、PCI术后冠状动脉血流的恢复以及CAPA的侵蚀可加速瘘道形成[7,12-13]。患者最终死亡原因考虑CAPA破裂导致心脏压塞,进而引起心搏骤停。药物治疗,包括抗血小板聚集、抗凝,冠状动脉心室瘘的形成引起冠状动脉内压力的变化[14-16],以及IABP辅助引起冠状动脉灌注压力增加,均是导致CAPA破裂的原因。
PCI相关的CAPA如果不治疗,会导致不良后果[1],这种后果主要是由于局部血栓形成造成重要脏器栓塞或CAPA迅速扩大和破裂导致心脏压塞[4,17]。目前,对于PCI相关的CAPA,没有推荐的标准治疗方案。有研究显示,有CAPA患者未接受治疗,随访结果良好,其中1例患者出现了CAPA的自发闭合[18]。另有患者进行了冠状动脉旁路移植术和假性动脉瘤切除治疗[5]。还有患者接受了弹簧圈栓塞治疗[19-21]。有研究人员建议使用自体静脉覆膜支架或聚四氟乙烯涂层支架来填塞PCI相关的CAPA[22-23]。但是关于这些患者的长期预后尚不清楚。
随着心脏介入技术的发展,CAPA的发生率在逐渐升高[24],关于CAPA的破裂率和预后尚不清楚[3,25]。目前急性心肌梗死合并CAPA、冠状动脉心室瘘尚无报道。本文报道这个病例的初衷是希望为此类患者的管理提供一定的参考。
利益冲突 所有作者均声明不存在利益冲突
