新型冠状病毒肺炎对区域协同救治体系下急性ST段抬高型心肌梗死患者行直接经皮冠状动脉介入治疗的影响
2022-02-18彭倬杨丽霞石燕昆陈宇陈长征杨梅
彭倬 杨丽霞 石燕昆 陈宇 陈长征 杨梅
《中国心血管病报告2018》概要[1]显示,急性ST段抬高型心肌梗死(ST-segment elevation myocardial infarction,STEMI)占心肌梗死住院患者的86%,且2001—2011年的10年间住院患者数增加了3倍,是我国心血管疾病致死致残的主要原因之一,且发病人群年轻化、农村化已成为趋势。自2013年我国开始成立胸痛中心自主认证体系以来,从标准版胸痛中心到基层版再到目前胸痛单元的积极完善,综合形成的区域协同救治体系有效缩短了STEMI患者行直接经皮冠状动脉介入治疗(primary percutaneous coronary intervention,PPCI)的再灌注时间,减少住院期间主要不良心脑血管事件(major adverse cardiac and cerebrovascular events,MACCE)的发生率,改善患者预后[2]。新型冠状病毒肺炎(corona virus disease 2019,COVID-19)疫情于2019年12月以迅雷不及掩耳之势在全国爆发,在特殊形势下,急性心肌梗死这类发病急、病死率高、最佳救治时间窗短且容易合并呼吸系统感染及呼吸循环衰竭的急危重症,就更加需要积极、规范治疗。为此,卜军等[3]发布了《新型冠状病毒肺炎防控形势下急性心肌梗死诊治流程和路径的中国专家共识(第1版)》,为特殊时期的STEMI救治提供了参考。本文旨在研究COVID-19疫情期间,基于社会大环境及解放军联勤保障部队第九二〇医院疫情防控措施的管理,对比2019年同期胸痛中心STEMI患者的救治效果。
1 对象与方法
1. 1 研究对象
通过回顾性研究方法,选取2020年1月25日至2020年5月25日COVID-19疫情防控期间就诊于解放军联勤保障部队第九二〇医院并成功行PPCI的STEMI患者80例为研究组,纳入2019年同期行PPCI的STEMI患者130例为对照组,总数为210例,为本研究时间段所有符合标准的病例。入选标准:(1)根据《急性ST段抬高型心肌梗死诊断和治疗指南(2019)》[4],诊断为STEMI的患者;(2)成功行PPCI的患者,包括冠状动脉造影术+冠状动脉球囊扩张成形术和(或)支架置入术;(3)临床资料完备。排除标准:(1)非STEMI患者;(2)择期行PCI的STEMI患者;(3)经溶栓治疗者;(4)临床资料不完备者。
1. 2 研究方法
按照胸痛中心规范化流程要求[5],解放军联勤保障部队第九二〇医院心血管内科于2015年4月通过国家胸痛中心标准版认证,且与多家医院及省级“120”院前急救中心通过微信群建立区域协同救治网络体系。常态下对于网络医院转诊的STEMI患者,需满足《中国基层胸痛中心认证标准》[6]的救治流程。而2020年COVID-19疫情期间研究组的STEMI患者还需满足防控要求:(1)所有患者及家属需完善我院指定的流行病学调查表填写;(2)所有的转诊患者均需行胸部CT检查后视情况方可行PPCI,且需30 min以内完成检查;(3)若血流动力学极不稳定者,经初步COVID-19流调筛查后可在导管室介入人员三级防控条件下先行PPCI,术后立即完善胸部CT检查。所有患者住院期间均严密监测体温及炎性指标。2019年对照组参照本院常规STEMI患者救治处理流程(图1)。
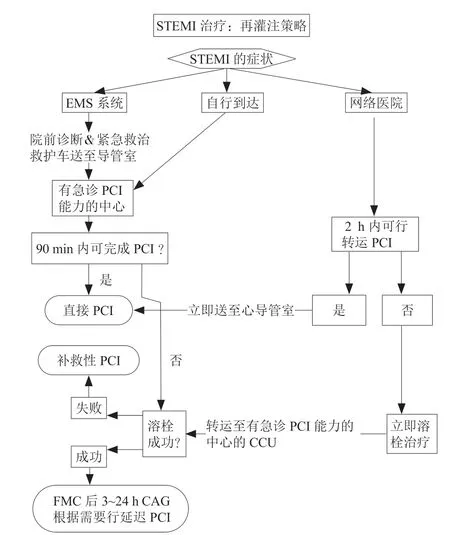
图1 STEMI 患者再灌注策略
1. 3 临床资料收集
(1)通过电子病历系统及病案室的病案管理系统收集入选患者的一般临床资料,包括性别、年龄、是否吸烟以及既往基础疾病(高血压病、糖尿病、高脂血症、心肌梗死史、PCI史)、住院天数、费用、术后超声心动图结果、心功能情况、术后MACCE的发生情况、临时起搏器和主动脉内球囊反搏(intra-aortic balloon pump,IABP)使用情况;(2)通过中国胸痛中心云数据库平台,查询入选患者手术的再灌注时间点,包括发病至首次医疗接触(symptom-to-first medical contact,S2FMC)时间、首次医疗接触至球囊扩张(f irst medical contact-to-balloon,FMC2B)时间、发病至球囊扩张(symptom-to-balloon,S2B)时间、首次医疗接触至首份心电图完成时间(first medical contactto-ECG,FMC2ECG)、入门至球囊扩张(door to balloon, D2B)时间、导管室激活时间、入院途径。D2B达标时间及FMC2B达标时间分别以《胸痛中心(标准版)建设与评估标准》[7]的90 min和120 min为标准。
1. 4 随访
通过门诊随访、电话随访、再入院随访查阅患者自术后起30 d的MACCE发生率(包括心原性死亡、非致死性心肌梗死、靶血管再次血运重建、非致死性卒中)以及术后30 d超声心动图。
1. 5 统计学分析
所有数据采用SPSS 26.0统计软件完成。正态分布的计量资料以均数±标准差(±s)表示,偏态分布的计量资料以中位数(四分位数间距)[M(Q1,Q3)]表示。正态分布且方差齐的计量资料以单因素方差分析进行组间差异检验,有统计学意义的情况下用LSD法两两比较;偏态分布或不满足方差齐性检验的计量资料和等级资料组间用非参数检验比较,有统计学意义的情况下用Kruskal-WallisH检验两两比较。用Bonferroni法校正显著性水平。计数资料以频数和率表示,无序多分类变量组间比较采用列联表卡方检验;单向有序变量组间比较采用Wilcoxon秩和检验。研究再灌注延迟时间之间的相关性采用Spearman相关分析,应用Z检验比较相关系数。以P<0.05为差异有统计学意义。
2 结果
2. 1 两组患者一般临床资料比较(表1)

表1 两组患者一般临床资料比较
共纳入210例患者,男165例(78.6%),平均年龄(62.56±12.76)岁。合并糖尿病38例(18.1%),高血压病113例(53.8%),高脂血症17例(8.1%),心肌梗死史8例(3.8%),PCI史12例(5.7%),平均住院天数(10.36±5.82)d,平均住院费用(41 857.64±18 168.68)元。
两组患者性别、年龄,合并糖尿病、高血压病、高脂血症,吸烟史、心肌梗死病史、PCI史,心率、收缩压、舒张压、靶血管病变、病变血管支数、住院天数、住院费用分别比较,差异均无统计学意义(均P>0.05)。
2. 2 两组患者救治时间点、来院方式、心功能分级等比较(表2)

表2 两组患者救治时间点、来院方式、心功能分级及包含治疗措施比较
与对照组比较,研究组S2FMC、FMC2B、S2B时间明显延长,差异均有统计学意义(均P<0.05),而FMC2ECG、D2B、D2B达标率、FMC2B 达标率、导管室激活时间、双绕行比例、入院途径、临时起搏器使用率、IABP泵使用率比较,差异均无统计学意义(均P>0.05)。
由于Kiliip心功能分级为单向有序变量,组间比较采用Wilcoxon秩和检验。Kiliip心功能分级两组比较,差异无统计学意义(P>0.05)。
2. 3 两组患者术后30 d MACCE发生率及超声心动图结果比较(表3)

表3 两组患者术后30 d MACCE 和超声心动图结果比较
两组患者心原性死亡、非致死性心肌梗死、靶血管再次血运重建、非致死性卒中的发生率比较,差异均无统计学意义(均P>0.05),但总的MACCE发生率比较,研究组高于对照组且差异有统计学意义(P<0.001)。研究组术后30 d左心室舒张末期内径(left ventricular end-diastolic diameter,LVEDd)较对照组增加,差异有统计学意义(P=0.046),而左心室射血分数(left ventricular ejection fraction,LVEF)较对照组降低,差异亦有统计学意义(P=0.029)。
3 讨论
根据《中国胸痛中心质控报告(2019)》,截至2019年12月31日,全国共1000余家单位通过胸痛中心认证[8],且按胸痛中心标准版结果,STEMI患者接受再灌注治疗的比例持续上升,接受PPCI的STEMI患者D2B时间已降至71 min,达标率已上升到81%,但S2FMC时间上仍无明显改善。从本研究可以看出,COVID-19疫情期间,住院的STEMI患者数量下降,这与多项研究趋势均相符合[9-11],主要原因为:(1)患者及家属对医院的恐惧心理;(2)交通管制的不便让部分患者放弃就诊;(3)部分患者因拖延加重病情无法到达医院。再灌注指标研究组S2B总缺血时间较对照组延长,决定性地影响了血流动力学及临床预后,使术后30 d内MACCE发生率显著增加、心功能预后差[12]。随着防控措施的加强,也使院内术前诊疗时间延长,FMC2B较同期延长,PPCI服务效率下降,且增加MACCE发生风险。有研究强调,在保持感染控制措施的同时,需要集中精力缩短FMC2B时间,优化救治流程[13]。我国一项多中心研究,纳入COVID-19疫情期间住院的28 189例患者,结果表明,因COVID-19疫情的影响,STEMI患者就诊机会减少,S2FMC时间增加(P=0.01),同时也影响到再灌注策略的实施从而使死亡率及心力衰竭发生率增加,与本研究结果相符[14-15]。美国COVID-19疫情早期从9个大医院数据显示导管室激活率下降38%[16]。西班牙全国多中心研究同2019同期比较STEMI就诊人数下降40%,在COVID-19疫情爆发期间接受PPCI的患者S2B时间更长[233(150,375)min比200(140,332)min,P<0.001],院内死亡率也显著增加(7.5%比5.1%),且发现多支血管病变患者比例增高,可能与既往有缺血性心脏病史患者回避就诊有关[17-18],与本研究相符合,但本研究中两组多支血管病变患者比例差异无统计学意义(78.5%比82.5%,P=0.067)。
本研究已排除溶栓患者,关于溶栓治疗,COVID-19疫情期间对STEMI患者的治疗具有挑战性,尽管溶栓可能是一个不错的选择,但许多患者有禁忌证,如果进行溶栓,最终将在这些有限的医院环境中使用更多的资源。同样,由于在急性感染和COVID-19疫情期间冠状动脉血管造影显示出正常冠状动脉的可能性很高,因此在这些压力较大的情况下,医师必须使用主要的PCI作为最初的首选策略,而不是盲目地选择溶栓剂。此外,对介入手术医护人员进行个人防护设备的使用培训对于控制感染风险至关重要[19]。本院胸痛中心介入团队在COVID-19疫情期间做好防护的同时,仍保持D2B时间,和去年同期基本相当(32 min比30 min),表明本院心血管内科导管室介入团队秉承“时间就是心肌、时间就是生命”的救治理念,高效有序运转,为院内救治赢得更多机会。
从本研究可以看出,在COVID-19疫情影响下,胸痛中心各环节救治时间均有不同程度的延长,对于院前,加强急性胸痛典型症状的知识宣讲、提高群众对疾病的就诊意识、增强心肌梗死的时间概念及自救和呼救意识可进一步缩短心肌缺血时间,基本健康管理及医疗常识也应从个人开始行动;对于院内,在医护人员得到有效防护的同时应尽量保障胸痛中心绿色通道的畅通,且联合多学科做好STEMI患者就诊“零等待”的无缝衔接,提高救治效率,做好生命接力[20]。
本研究为COVID-19疫情期间单中心回顾性研究,且随访时间较短,死亡率以及MACCE时间发生率较国内外报道及本院2019年同期均增高,后期应长期随访并完善相关数据,观察研究组患者的长期结局。同时,要加强居民对疾病的防治意识,改进COVID-19疫情期间急危重症患者就诊流程,以降低总缺血时间,改善STEMI患者的临床预后。
利益冲突 所有作者均声明不存在利益冲突
