腹腔镜胃癌根治术对早期胃癌患者围术期指标及免疫功能的影响
2022-02-16潘新民
潘新民
(甘肃省人民医院普外七科,甘肃兰州 730000)
胃癌为常见的恶性肿瘤,在临床的患病率较高[1-2]。该病早期多无明显症状,多数患者经确诊时已处于中晚期,已错失最佳手术治疗时机,预后较差。早期胃癌患者经手术治疗后可取得良好的预后,术后5 年生存率处于较高水平,故胃癌的及时诊断与治疗至关重要[3-4]。既往临床多采用开腹胃癌根治术治疗早期胃癌,可在直视下切除病灶,控制患者病情。然而该术式的手术切口较大,对机体损伤亦较大,术后易诱发多种并发症,对患者的术后快速恢复造成不良影响。近年来,伴随微创技术的快速发展,腹腔镜胃癌根治术因切口小、术后并发症少等优势得以在早期胃癌治疗中大范围使用。基于此,本研究以2019 年3 月—2022年3 月本院收治的82 例早期胃癌患者为对象,通过分组对照,分析腹腔镜胃癌根治术的治疗效果。报道如下。
1 资料与方法
1.1 一般资料
选取本院收治的82 例早期胃癌患者为研究对象。纳入标准:经病理学检查证实为早期胃癌;具有较高的依从性。排除标准:患有其他恶性肿瘤者;意识障碍,难以进行正常交流者;合并凝血、免疫系统异常者;既往有腹部手术史者;存在严重脏器损伤者;存在严重脑器质性疾病者;合并传染性疾病者;存在全身性感染者。本研究经院医学伦理委员会批准。依据随机数字表法将所有患者划分为对照组(n=41)、观察组(n=41)。对照组男性28 例,女性13 例;年龄34~69岁,平均年龄(50.26±2.31)岁;病理类型:25 例腺癌,13 例髓样癌,3 例腺鳞癌;体重指数(BMI)18.4~27.3 kg/m2,平均BMI(25.36±0.48)kg/m2。观察组男性30 例,女性11例;年龄36~71 岁,平均年龄(50.53±2.49)岁;病理类型:24 例腺癌,10 例髓样癌,7 例腺鳞癌;BMI 18.3~27.1 kg/m2,平均BMI(25.30±0.41)kg/m2。两组患者的各项一般资料比较,组间差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 对照组
行开腹胃癌根治术。协助患者取平卧位,全麻,于上腹部正中自剑突向下绕脐作一长约15 cm 切口,依次切开腹腔,入腹探查无壁层腹膜转移、无腹腔脏器侵犯后,结扎胃供血血管,游离并切除大网膜;清扫淋巴结,充分显现贲门,离断迷走神经后行常规食管空肠吻合术;完成吻合后,清洗腹腔,置管引流,缝合切口,术毕。术后给予患者抗感染治疗,观察至术后3 个月。
1.2.2 观察组
行腹腔镜胃癌根治术。麻醉方式与手术体位与对照组相同。首先于患者脐下1 cm 作一10 mm 切口,穿刺置入Trocar 并建立人工气腹,维持气腹压为12~15 mmHg;然后在脐下切口放入腹腔镜探查,探明肿瘤无壁层腹膜转移后,选择腹腔镜定位左上腹(腋前线肋缘下2 cm)作10 mm 切口作为主操作孔,放入Trocar;左上腹(锁骨中线平脐水平)作5 mm 切口为副操作孔,插入直径5 mm 的Trocar;右上腹(锁骨中线平脐水平)作5 mm 切口作为牵引孔;以超声刀钝性分离大网膜、横结肠前叶,行淋巴结清扫,于肿瘤病变边界上5 cm 与肿瘤边界下5 cm 离断胃,之后行食管空肠吻合术;冲洗腹腔,置管引流,缝合切口,术毕。术后给予患者抗感染治疗,观察至术后3 个月。
1.3 观察指标
(1)手术相关指标:比较两组的术中出血量及手术、住院时间。(2)术后恢复情况:比较两组的首次进食、首次通气、首次排便时间。(3)免疫功能:术前及术后1 周,采集患者5 mL 空腹静脉血,离心取得血清之后,以流式细胞仪检测CD3+、CD4+、CD8+水平。(4)生活质量:术前及术后3 个月,以生活质量综合评定问卷(GQOLI-74)[5]对患者进行评定,量表共4 个维度,获取各维度评分后转换成百分制,各维度总分均100 分,分数越高患者生活质量越好。(5)并发症:包括切口感染、吻合口瘘、肺部感染等。
1.4 统计方法
采用SPSS 20.0 统计学软件进行数据分析。术中出血量等计量资料用()表示,采用t 检验;并发症发生率等计数资料用[n(%)]表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组手术相关指标比较
观察组的术中出血量少于对照组,手术时间及住院时间均短于对照组,组间差异有统计学意义(P<0.05)。见表1。
表1 两组手术相关指标对比()

表1 两组手术相关指标对比()
2.2 两组术后恢复情况比较
观察组的首次进食、首次通气、首次排便时间均短于对照组,组间差异有统计学意义(P<0.05)。见表2。
表2 两组术后恢复情况对比[(),d]

表2 两组术后恢复情况对比[(),d]
2.3 两组免疫功能比较
术前,两组的各项免疫功能指标水平比较,组间差异无统计学意义(P>0.05);术后1 周,观察组的CD3+、CD4+水平均高于对照组,CD8+水平低于对照组,组间差异有统计学意义(P<0.05)。见表3。
表3 两组免疫功能对比[(),%]

表3 两组免疫功能对比[(),%]
2.4 两组生活质量比较
术前,两组的GQOLI-74 内各维度评分比较,组间差异无统计学意义(P>0.05);术后3 个月,观察组的GQOLI-74 内各维度评分均高于对照组,组间差异有统计学意义(P<0.05)。见表4。
表4 两组GQOLI-74 评分对比[(),分]
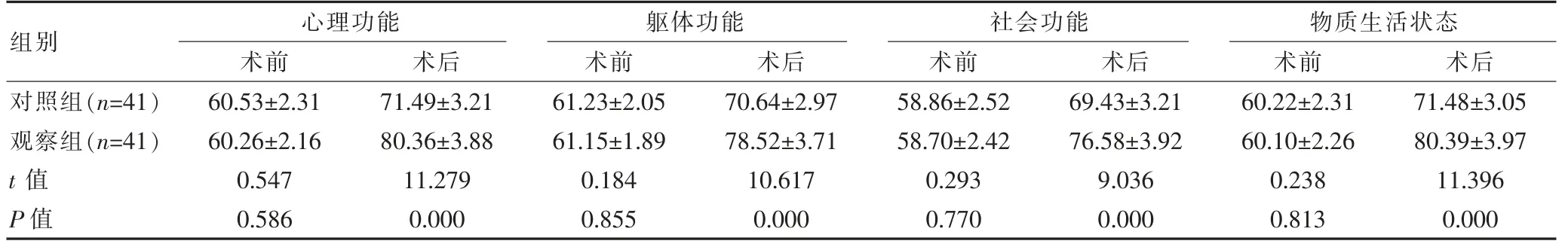
表4 两组GQOLI-74 评分对比[(),分]
2.5 两组并发症发生率比较
观察组的并发症发生率低于对照组,差异有统计学意义(P<0.05)。见表5。

表5 两组并发症发生率对比[n(%)]
3 讨论
胃癌为临床常见的消化系统恶性肿瘤,具有较高的患病率与病死率。胃癌的发病机制较为复杂,多是在幽门螺旋杆菌感染、癌前病变、遗传、环境等因素的共同作用下发病[6-7]。早期胃癌的临床症状缺乏典型性,仅有部分患者会感到轻微的上腹部不适,难以引起其重视,故临床大部分胃癌患者确诊时疾病已进展到中晚期,错失最佳治疗时机,预后较差。因此,对胃癌患者做到早诊断、早治疗,对改善其预后至关重要。
外科手术切除肿瘤组织是现阶段临床治疗此类患者的常用手段,而既往多以开腹胃癌根治术最为常见,但该术式对机体的损伤较大,术后并发症发生率较高,从而对患者术后快速恢复造成不利影响,导致其在临床的应用具有一定局限性。因此,探索更为安全有效的手术方式成为临床关注的热点。本研究结果显示,观察组的各项手术相关指标、各项术后恢复指标均优于对照组,且术后的CD3+、CD4+水平及GQOLI-74 内各维度评分均高于对照组,CD8+水平及并发症发生率均低于对照组,组间差异有统计学意义(P<0.05),表明腹腔镜胃癌根治术的出血量更少,手术时间更短,对早期胃癌患者免疫系统的损伤更小,可促进其术后恢复,继而提高生活质量,降低并发症发生率。分析原因,腹腔镜胃癌根治术可在腹腔镜的帮助下为术者提供较为清晰的手术视野且放大显像,有效提升操作准确度,更好地保护腹腔重要脏器、组织与血管,从而显著减少术中出血量,缩短手术时间[8-9]。同时,腹腔镜下操作可更清晰地显示脉管、神经与筋膜等组织结构,以此减少对患者内脏的干扰,避免开腹手术中对肠道的反复牵拉,减少对肠道功能的影响,从而加快患者术后排气,促进其术后恢复[10]。另外,腹腔镜胃癌根治术手术切口较小,术中无需过度分离胃肠道孔与血管,出血量控制较好,故对患者机体的免疫功能损伤小,可有效的促进患者术后恢复,改善其生活质量。此外,腹腔镜胃癌根治术无腹腔直接暴露风险,故可有效降低感染等并发症的发生风险。但还需注意的是,本研究存在纳入样本量较少等不足,可能会对结果的精准性构成干扰。因此,临床之后还需持续完备试验设计,扩大样本量,进行更深层次的探讨。
综上所述,腹腔镜胃癌根治术具有出血量更少,手术时间更短等优势,对早期胃癌患者机体免疫功能的损伤更小,可有效促进患者术后恢复,改善其生活质量,且并发症较少,具有较高的临床应用价值,值得大力推广。
