象皮生肌膏对糖尿病皮肤溃疡修复的效果及其机理探究
2022-02-15雷宇周忠志兰宏伟王婷婷黄新灵
雷宇 周忠志 兰宏伟 王婷婷 黄新灵




[摘要]目的:研究象皮生肌膏对糖尿病模型大鼠皮肤溃疡的修复作用,初步探究象皮生肌膏的作用机理。方法:选取80只清洁级雄性SD大鼠,随机分成4组,正常组、模型组、贝复新组、象皮生肌膏组。各组分别在治疗7、14 d后观察各组皮肤溃疡的修复状况、检测皮肤溃疡组织中IL6和TNFα的表达情况。结果:象皮生肌膏组和贝复新组大鼠溃疡创面的修复率较模型组显著增加,差异有统计学意义(P<0.01),而且象皮生肌膏组修复率较贝复新组更高,差异有统计学意义(P<0.05)。与正常组相比,模型组内IL-6、TNF-α的含量显著增加(P<0.01)。与模型组相比,象皮生肌膏组及贝复新组创面组织匀浆中的IL-6、TNF-α的含量显著下降(P<0.01),且象皮生肌膏组较贝复新组各指标含量下降更明显(P<0.05)。结论:象皮生肌膏可以加快糖尿病皮肤溃疡的修复,其作用机理可能是调控创面炎性因子IL-6、TNF-α的含量,减少炎性细胞的聚集,加快皮肤溃疡创面的修复。
[关键词]象皮生肌膏;糖尿病;皮肤溃疡;炎症因子;白细胞介素-6;肿瘤坏死因子-α
[中圖分类号]R587.2 [文献标志码]A [文章编号]1008-6455(2022)01-0089-03
Effect of Xiangpi Shengji Ointment on IL-6 and TNF-α in Diabetic Skin Ulcer
LEI Yu1,2,ZHOU Zhongzhi1,LAN Hongwei1,WANG Tingting1,HUANG Xinling1
(1.Hunan University of Chinese Medicine,Changsha 410208,Hunan,China;2.College of Traditional Chinese Medicine,Changsha Medical University,Changsha 410219,Hunan,China)
Abstract: Objective To observe the effect of Xiangpi Shengji ointment on promoting the healing of diabetic skin ulcer and to study its effect on the inflammatory factors IL-6 and TNF-α in diabetic skin ulcer. Methods Selected 80 clean male SD rats,they were randomly divided into 4 groups:normal group, model group, Berfuxin group and Xiangpi Shengji ointment group. The repair status of skin ulcer and the expression of IL-6 and TNF-α in skin ulcer tissue were observed at 7 and 14 days after intervention. Results The repair rate of ulcer wound in Xiangpi Shengji ointment group and beifuxin group was significantly higher than that in model group (P<0.01), and the repair rate in Xiangpi Shengji ointment group was higher than that in beifuxin group (P<0.05). Compared with the normal group, IL-6 and TNF in the model group- α The content of was significantly increased (P<0.01). Compared with the model group, IL-6 and TNF in the wound tissue homogenate of Xiangpi Shengji ointment group and beifuxin group- α The content of all indexes in Xiangpi Shengji ointment group decreased significantly (P<0.01), and the content of all indexes in Xiangpi Shengji ointment group decreased more significantly than that in beifuxin group (P<0.05). Conclusion Xiangpi Shengji ointment can accelerate the repair of diabetic skin ulcer. Its mechanism may be to regulate the content of IL-6 and TNF-α, reduce the aggregation of inflammatory cells, and promote the repair of skin ulcer.
Key words: xiangpi shengji ointment; diabetes; skin ulcer; flammatory cytokines; interleukin-6; tumor necrosis factor-α
糖尿病是临床中常见的慢性疾病,患者除了有“三高一低”的常见症状外,常常合并一些皮肤溃疡,且病情易反复,缠绵难愈,极大地降低了患者的生活质量。为寻求安全有效治疗糖尿病导致的皮肤溃疡的方法便成为临床工作中亟需解决的问题。目前临床上也有很多治疗此疾病的药物或方法,效果也各有优劣。笔者医院根据多年诊治经验研发了象皮生肌膏,此药已通过药监局的审批,专用于治疗各种皮肤溃疡。笔者课题组多年研究结果证实[1-2],象皮生肌膏能够抗炎杀菌,减轻创面疼痛感,促进局部溃疡的修复。本次研究构建糖尿病大鼠皮肤溃疡模型,进一步探究象皮生肌膏对模型大鼠局部皮肤创面的修复效果及其作用机理。具体结果如下。
1 资料和方法
1.1 实验动物:SD大鼠80只,雄性,清洁级,体重160~200 g。适应性饲养1周后实验。
1.2 实验药物及试剂:①象皮生肌膏:象皮粉、当归、醋龟甲、生地黄、生石膏、炉甘石、血余炭等;②阳性对照药:贝复新(珠海亿胜生物制药有限公司,批准文号:国药准字S20040001);③造模药:链脲佐菌素。大鼠IL-6 ELISA检测试剂盒(上海仁捷生物科技公司,批号Jul 2017),大鼠TNF-α ELISA检测试剂盒(上海仁捷生物科技公司,批号Sep 2017),IL-6抗体(ab9324,abcam公司,批号GR35435-1)、TNF-α抗体(ab9579,abcam公司,批号GR35446-1)等。
1.3 实验仪器:全自动酶标分析仪(BioTek公司)、5415R高速冷冻离心机(Eppendorf公司)、倒置显微镜(Olympus 公司)、电子天平(上海精密科学仪器有限公司)、高速冷冻离心机(Eppendorf公司)、Western blot仪器(美国Bia-Rad公司)等。
1.4 实验方法
1.4.1 模型制备与分组:将80只清洁级雄性SD大鼠随机分成4组:正常组、模型组、贝复新组、象皮生肌膏组。造模方式按照刘光源的方法构建糖尿病大鼠模型[3]——大鼠使用高脂乳剂以每只2 ml/d的剂量连续灌胃14 d,然后根据40 mg/kg的剂量给大鼠腹腔注射链脲佐菌素(Sterptozotocin,STZ)使大鼠随机糖尿大于16.7 mmol/L。构建糖尿病模型成功的大鼠,参照文献办法[4]构建糖尿病皮肤溃疡模型—先给予糖尿病大鼠麻醉,腹腔注射10%水合氯醛,根据每只大鼠3.5 ml/kg的剂量进行麻醉。再按照全层皮肤缺损标准,在背部两侧对称部位剃毛形成2个4 cm×4 cm正方形裸皮区域。消毒裸皮区皮肤,随后用打孔器在大鼠的皮肤消毒区域造2个半径为0.5 cm的圆形创面,深至皮下,造成糖尿病全层皮肤缺损模型。
1.4.2 干预治疗:正常组不予任何处理,正常饲养即可;模型组造模后不做任何干预;贝复新组造模后创面局部涂擦贝复新凝胶;象皮生肌膏组造模后创面局部涂擦象皮生肌膏。各组干预治疗结束后,创面局部用纱布包扎,再用绷带固定。每日治疗1次,共治疗14 d。治疗结束后取创面组织进行检测。
1.5 检测方法
1.5.1 创面修复率:于治疗7 d、14 d后,分别拍照记录每组大鼠的皮肤创面修复状况,并使用干净透明的塑料薄膜覆盖在每组大鼠的皮肤创面,再用铅笔标记创面边缘,记下每组大鼠的创面面积,计算出每组大鼠的创面修复率。创面修复率=(创面初始面积-创面面积)/创面初始面积×100%。
1.5.2 酶联免疫吸附实验检测各组创面组织中IL-6、TNF-α的含量:于治疗7 d、14 d后,分别取每组大鼠的相同位置的创面组织,洗净后剪碎,与预冷的生理盐水以1:9的体积比例制备10%组织匀浆,4 ℃,3 000 r/min离心10 min,用ELISA试剂盒检测每组样品上清液中IL-6、TNF-α的含量。将制备好的样品放入酶标仪中,检测每组样本在波长450 nm的OD值,依照标准曲线计算出每组样本中IL-6、TNF-α的含量。
1.5.3 Western Blot检测各组创面组织中IL-6、TNF-α蛋白的表达:于治疗14 d后,取各组大鼠的相同位置的创面组织,洗净后剪碎,按照BCA蛋白浓度测定试剂盒说明书提取并测定蛋白浓度,采用Western Blot检测每组大鼠样品中IL-6、TNF-α蛋白表达量,其中IL-6、TNF-α,一抗按照1:1 000进行稀释,二抗按照1:5 000进行稀释。以GAPDH作为内参照蛋白,计算出每组样本中IL-6、TNF-α蛋白的相对表达量。目的蛋白相对表达量=目的蛋白灰度值/GAPDH灰度值。重复3次。
1.6 统计学分析:SPSS 17.0统计软件进行数据处理,计量资料服从正态分布采用(x¯±s);多组间的比较,用单因素方差分析,若满足方差齐性,用LSD检验进行多重比较,若方差不齐,则用Dunnet T3检验。不服从正态分布,采用比较秩和检验。P<0.05,有统计学意义。
2 結果
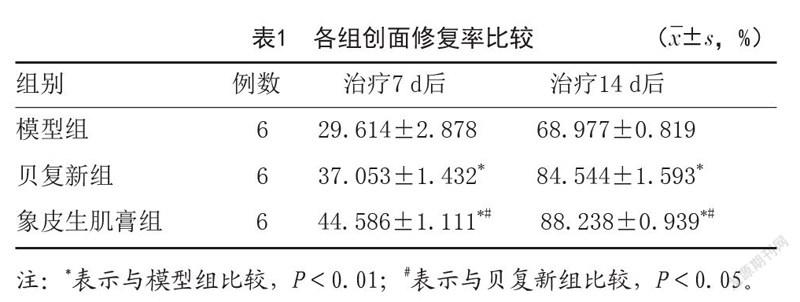
2.1 各组大鼠创面修复率比较:治疗7 d和14 d后,查看每组大鼠皮肤创面修复情况,结果如图1。然后计算各组大鼠局部皮肤创面的修复率:与模型组相比,象皮生肌膏组和贝复新组大鼠局部皮肤的创面修复率显著升高,差异有统计学意义(P<0.01),且象皮生肌膏组较贝复新组修复率更高,差异有统计学意义(P<0.05)结果如表1。
2.2 各组大鼠创面组织中IL-6、TNF-α含量比较:治疗7 d和14 d后,使用ELISA检测各组大鼠创面组织匀浆中炎症因子IL-6、TNF-α的表达水平。与正常组相比,模型组内IL-6、TNF-α的含量显著增加,差异有显著统计学意义(P<0.01)。与模型组相比,象皮生肌膏组及贝复新组创面组织匀浆中的IL-6、TNF-α的含量显著下降,差异有显著统计学意义(P<0.01),且象皮生肌膏组较贝复新组各指标含量下降更明显,差异有统计学意义(P<0.05)。结果如表2~3。
2.3 各组大鼠创面组织中IL-6、TNF-α蛋白表达量比较:治疗后14 d,采用Western Blot检测各组大鼠创面组织中炎症因子IL-6、TNF-α蛋白的相对表达量。与正常组相比,模型组内的IL-6、TNF-α蛋白相对表达量升高显著,差异有统计学意义(P<0.01)。与模型组比较,象皮生肌膏组及贝复新组创面组织匀浆中的IL-6蛋白表达量明显下调,差异有统计学意义(P<0.01)。结果如图2。
3 讨论
中医糖尿病又名“消渴病”,主要是上中下三焦阴虚,阴损及阳可导致脏腑阴阳失调,气血两虚,脾虚运化水液失常,化湿成痰;血液无气推动运行缓慢,形成瘀血。此外,患者阴虚燥热,日久体虚,若干热炽盛,积毒成脓,加之正气虚衰无以抗邪,则可发为痈疽疖疮,即“疮疡”、“脱疽”、“筋疽”,临床将其称为糖尿病皮肤溃疡。临床治疗糖尿病皮肤溃疡以清热解毒、养阴益气、活血化瘀为主[5]。
象皮生肌膏是笔者医院的院内制剂,方中象皮粉是君药,主要有清热解毒、化瘀止血的作用;生石膏、炉甘石是臣药,可消肿止痛、敛疮生肌;当归、血余炭、生地黄、醋龟甲四味药,作为佐药,能够补血活血、滋阴清热、益气补虚。大量的临床实践证明,象皮生肌膏治疗糖尿病皮肤溃疡,患者的治愈率较好。前期的研究结果也证实,象皮生肌膏有局部抗炎、杀菌,改善血液循环、加快创面修复的功效。本次实验结果显示,象皮生肌膏组治疗7 d和14 d后,与模型组相比大鼠溃疡局部创面修复的速率显著增加(P<0.01),象皮生肌膏能增加糖尿病溃疡的创面修复。
糖尿病是一种常见的慢性低炎症性疾病,糖尿病溃疡是其常见的并发症,而溃疡创面愈合慢的原因一直无法完全解释[6]。创面愈合的过程非常复杂,包括创面炎症反应、血管新生、基质形成和胶原合成,涉及多种可溶性介质之间的作用,如生长因子、细胞因子、趋化因子、细胞外基质和不同细胞因子之间的协调作用[7-8]。慢性持续性炎症、细胞相关因子的缺少、肉芽组织的生成减少、血液循环受损等是创面难以愈合的主要原因。
炎症反应是影响糖尿病皮肤创面溃疡愈合的重要因素,其中IL-6和TNF-α是炎性细胞分泌的炎性因子,其高表达会使得各种炎症细胞聚集于创面,导致发生剧烈的的炎性反应,使得创面的愈合时间加长。IL-6是由内皮细胞、单核细胞等分泌产生的一种多功能性炎性因子,它的过度表达可引起组织的修复能力下降。研究显示[9],IL-6与胰岛素抵抗具有相关性,其表达程度与胰岛素抵抗成负相关,即IL-6表达减少,组织创面的修复增加。TNF-α是由单核-巨噬细胞分泌的一种炎性因子,其正常表达时能够调整人体的免疫系统,发挥免疫作用,而TNF-α的大量释放反而会引起机体病理性损害,破坏机体的免疫平衡。当皮肤破溃时外周血单核细胞相对比较活跃,抗炎因子分泌明显减少,而促炎细胞因子分泌增加,活化的单核细胞能够分泌TNF-α,使TNF-α水平增加[10],促进局部炎症不断加剧。在本实验中,治疗7 d和14 d后分别检测创面组织中炎症因子IL-6和TNF-α的蛋白含量,发现模型组创面组织中的TNF-α、IL-6含量显著增高,提示皮肤创面组织中有炎症细胞聚焦,其炎症反应处于过激状态;而与模型组比较,象皮生肌膏组创面治疗7 d和14 d后创面愈合速率显著升高(P<0.01),象皮生肌膏能明显加快糖尿病性溃疡大鼠创面修复速率;象皮生肌膏组组织创面中IL-6、TNF-α的含量均显著低于模型组(P<0.01),提示象皮生肌膏能够降低创面组织中炎症细胞因子IL-6、TNF-α的含量,减轻创面局部的炎症反应,并减轻创面组织炎性细胞的聚集。
综上,象皮生肌膏可以促使糖尿病性溃疡创面修复加快,其作用机理可能是调控创面炎性因子IL-6、TNF-α的含量,减轻创面组织炎性细胞的汇集,促进皮肤溃疡创面的修复,但较为详细的作用机理需要更深入的探讨。
[参考文献]
[1]马乐,席建元,鲍秋羽.托里消毒饮联合象皮生肌膏治疗慢性皮肤溃疡的临床研究[J].中国医药导报,2020,17(25):145-148.
[2]奉水华,熊武,黄新灵,等.象皮生肌膏联合VSD对下肢慢性皮肤溃疡术前伤口床准备的临床价值[J].中国美容医学,2017,26(9):37-40.DOI:10.15909/j.cnki.cn61-1347/r.001936.
[3]刘光源,戴慕巍,田发明,等.高脂饲料配合链脲佐菌素诱导2型糖尿病模型大鼠的椎间盘形态[J].中国组织工程研究,2017,21(12):1883-1888.
[4]赵京禹,付小兵,雷永红,等.大鼠小面积全层皮肤缺损创面模型的制备[J].感染.炎症.修复,2008(1):64.
[5]张春玲,陈露,赵伟,等.丹银海绵对糖尿病大鼠皮肤溃疡创面愈合的影响[J].中国美容医学,2020,29(3):71-74.DOI:10.15909/j.cnki.cn61-1347/r.003642.
[6]Ben Moussa M,Khalfallah M,Boutiba Ben Boubaker I,et al.Bacteriological and therapeutic profile of diabetic foot infection:A prospective study of 100 patients[J].La Tunisie Médicale,2016,94(2):95-101.
[7]Wang Q,Qian Z,Liu B,et al.In vitro and in vivo evaluation of new PRP antibacterial moisturizing dressings for infectious wound repair[J].J Biomat Sci-Polym E,2019,30(6):462-485. DOI:10.1080/09205063.2019.1582270
[8]Palmieri B,Vadalà M,Laurino C.Review of the molecular mechanisms in wound healing:new therapeutic targets?[J].J Wound Care,2017,26(12):765-775.DOI:10.12968/jowc.2017.26.12.765.
[9]Karmaker M,Sanyal S K,Sultana M,et al.Association of bacteria in diabetic and non-diabetic foot infection–An investigation in patients from Bangladesh[J].J Infec & Public Health,2016,9(3):267-277.DOI:10.1016/j.jiph.2015.10.011
[10]Singh K,Agrawal N K,Gupta S K,et al.Increased expression of TLR9 associated with pro-inflammatory S100A8 and IL-8 in diabetic wounds could lead to unresolved inflammation in type 2 diabetes mellitus (T2DM) cases with impaired wound healing[J].J Diabetes Complications,2016,30(1):99-108.DOI:10.1016/j.jdiacomp.2015.10.002
[收稿日期]2020-12-22
本文引用格式:雷宇,周忠志,蘭宏伟,等.象皮生肌膏对糖尿病皮肤溃疡修复的效果及其机理探究[J].中国美容医学,2022,31(1):89-92.
