分析介入技术在缺血性脑血管病治疗中的应用价值
2022-02-13张理
张理
扬州大学附属医院介入科,江苏扬州 225000
脑血管疾病的发生率呈上升趋势,病死率、复发率均较高,机体病发缺血性脑血管病后,脑组织的供血功能下降,进而出现坏死、缺氧、缺血,会严重损伤神经功能[1]。致使缺血性脑血管病发生的因素包括糖尿病、动脉粥样硬化、高血压等,除此之外,酗酒群体有较高概率病发缺血性脑血管病,疾病发生后,肢体活动功能、日常生活能力均受到影响,应在疾病确诊后,及时采取高效医疗方案,以阻止病情发展,降低并发症发生率[2]。在临床上常应用药物治疗方案,是通过指导患者服用相应药物,以达到缓解病情效果的医疗措施,临床效果良好,但距离理想疗效有一定差距。介入技术属于新型医疗方案,具有安全性高、操作便捷、见效快等优势[3]。本文针对运用介入技术治疗缺血性脑血管病患者的效果进行分析,为此选取2021年1月—2022年1月扬州大学附属医院的90 例缺血性脑血管病患者为研究对象。现报道如下。
1 资料与方法
1.1 一般资料
选取在本院接受治疗的缺血性脑血管病患者90例,根据随机数表法分为常规组和讨论组,各45 例。常规组男26 例,女19 例;年龄48~78 岁,平均(62.38±2.57)岁;身高155~175 cm,平均(165.35±0.28)cm;体质量50~68 kg,平均(64.52±0.67)kg;持续病发时间5.2~13.0 h,平均(6.83±0.51)h;GCS 评分6~10 分,平均(8.37±0.23)分;NIHSS 评分8~20 分,平均(13.59±2.08)分。讨论组男24 例,女21 例;年龄50~78 岁,平均(62.61±2.39)岁;身高155~175 cm,平均(165.28±0.19)cm;体质量52~68 kg,平均(64.68±0.32)kg;持续病发时间4.8~13.0 h,平均(6.74±0.62)h;GCS 评分6~10 分,平均(8.24±0.26)分;NIHSS 评分8~20 分,平均(14.18±4.07)分。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究已经通过本院医学伦理委员会审核。
1.2 纳入与排除标准
纳入标准:经CT、MRI 等方案检查后,明确与缺血性脑血管症诊断要求相符者[4];患者有完整的基本临床资料;患者及其家属有正常沟通交流能力及认知能力;患者及其家属知情并同意参加本研究。
排除标准:精神功能障碍者;肾、肝、心等功能病变者;对研究用药有过敏病史者;对介入技术有禁忌者;恶性肿瘤、传染性疾病者;凝血功能障碍者;有胃肠出血、颅内出血病史者;已经出现并发症者;中途表示退出者。
1.3 方法
常规组应用药物方案实施治疗,药物种类即阿托伐他汀、氯吡格雷、阿司匹林,阿托伐他汀(国药准字H20051407,规格:20 mg)口服,剂量:20 mg/次,1 次/d;氯吡格雷(国药准字H20000542,规格:75 mg)口服,剂量:75 mg/次,1 次/d;阿司匹林(国药准字H44021139,规格:50 mg)口服,剂量:150 mg/次,1 次/d。疗效观察周期3 个月。
讨论组实施介入技术方案,术中使用X 线血管造影诊断仪实施辅助,手术3 d 前,指导患者服用氯吡格雷、阿司匹林,药物厂家、批号、规格、服用方法均与常规组相同;并于术前协助患者完成凝血功能、血常规等方面的检查工作,术中保持仰卧体位,行全麻、全身肝素化操作,同时对患者的体征变化进行密切监测,穿刺处选择股动脉位置,将6F 动脉鞘植入椎动脉,8F 动脉鞘植入颈内动脉,手术3~4 h 后,将动脉鞘拔出,通过30 min压迫方式行止血操作,确定未见渗血情况后,实施加压包扎方案,然后将患者送到监护病房,行24 h 观察干预,在此期间,需实施6 h 制动措施,并对患者的生命体征变化情况进行监测,用药后应用X 线血管造影诊断仪完成操作。疗效观察周期3 个月。
1.4 观察指标
①比较两组患者的临床效果,包括神经功能缺损情况和生活能力,应用美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale, NIHSS)对患者治疗前后的神经功能缺损情况实施评估,NIHSS 量表评分范围为0~42 分,神经功能缺损情况严重时,评分较高;应用日常生活活动能力测评量表(Activities of Daily Living, ADL)对患者治疗前后的生活能力实施评估,ADL 量表评分范围为0~100 分,生活能力明显升高时,评分随之上升。
②比较两组患者的血液流变学指标,包括血浆黏度、全血低切黏度、全血高切黏度,分别在治疗前后抽取患者静脉血液样本,而后实施离心处置,取其血浆样本,通过毛细管黏度计方式检测血浆黏度、全血低切黏度、全血高切黏度,统计检测值后实施比较。
③比较两组患者的临床疗效,疗效指标包括无效、有效及显效,评价标准即NIHSS 神经功能损伤评分的降低幅度。无效:NIHSS 评分未降低,或者降低幅度<18%;有效:NIHSS 评分降低幅度在18%~45%;显效:NIHSS 评分降低幅度为≥46%;总有效率=(显效例数+有效例数)/总例数×100.00%。
④比较两组的并发症发生情况,记录治疗期间患者出现心率减慢、血压降低、短暂性脑缺血发作的并发症发生情况,总发生率=(心率减慢例数+血压降低例数+短暂性脑缺血发作例数)/总例数×100.00%。
1.5 统计方法
采用SPSS 22.0 统计学软件进行数据分析,计量资料符合正态分布,以(±s)表示,组间差异比较进行t检验;计数资料以[n(%)]表示,组间差异比较进行χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组临床效果比较
治疗前,两组神经功能评分与生活能力评分比较,差异无统计学意义(P>0.05);治疗后,两组神经功能评分均降低,生活能力评分均升高,常规组神经功能评分比讨论组高,生活能力评分比讨论组低,差异有统计学意义(P<0.05)。见表1。
表1 两组临床效果对比[(±s),分]Table 1 Comparison of clinical outcomes between the two groups[(±s), points]

表1 两组临床效果对比[(±s),分]Table 1 Comparison of clinical outcomes between the two groups[(±s), points]
神经功能生活能力组别治疗前13.59±2.08 14.18±4.07 0.865 0.388常规组(n=45)讨论组(n=45)t 值P 值治疗后9.38±2.98 7.52±2.31 3.309 0.001治疗前48.55±8.86 49.25±8.14 0.390 0.697治疗后67.38±7.19 72.84±4.41 4.342<0.001
2.2 两组血液流变学指标比较
治疗前,两组血液流变学指标水平比较,差异无统计学意义(P>0.05);治疗后,两组血液流变学指标均降低,且常规组各项指标比讨论组高,差异有统计学意义(P<0.05)。见表2。
表2 两组血液流变学指标对比[(±s),mPa·s]Table 2 Comparison of blood rheological indices between the two groups[(±s), mPa·s]

表2 两组血液流变学指标对比[(±s),mPa·s]Table 2 Comparison of blood rheological indices between the two groups[(±s), mPa·s]
组别血浆黏度治疗前3.10±0.27 3.08±0.28 0.344 0.731治疗后2.51±0.38 1.89±0.21 9.579<0.001全血低切黏度治疗前11.79±1.42 11.74±1.43 0.166 0.868治疗后11.08±1.96 10.09±0.84 3.114 0.002常规组(n=45)讨论组(n=45)t 值P 值全血高切黏度治疗前7.49±1.52 7.61±1.38 0.392 0.695治疗后5.81±1.68 4.87±0.82 3.373 0.001
2.3 两组临床疗效比较
常规组临床治疗总有效率低于讨论组,差异有统计学意义(P<0.05)。见表3。
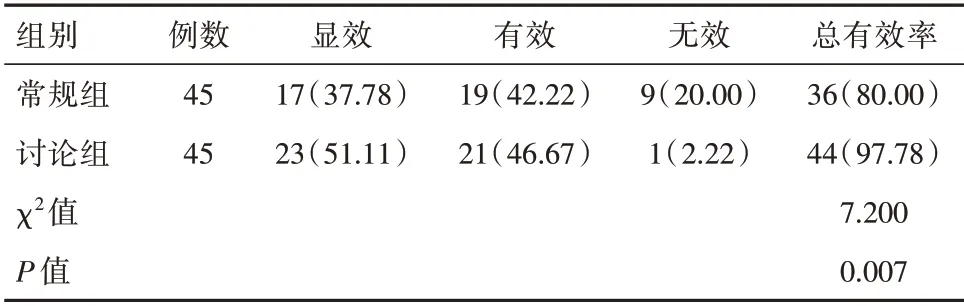
表3 两组临床疗效对比[n(%)]Table 3 Comparison of clinical efficacy between the two groups[n(%)]
2.4 两组并发症发生情况比较
常规组并发症总发生率高于讨论组,差异有统计学意义(P<0.05)。见表4。
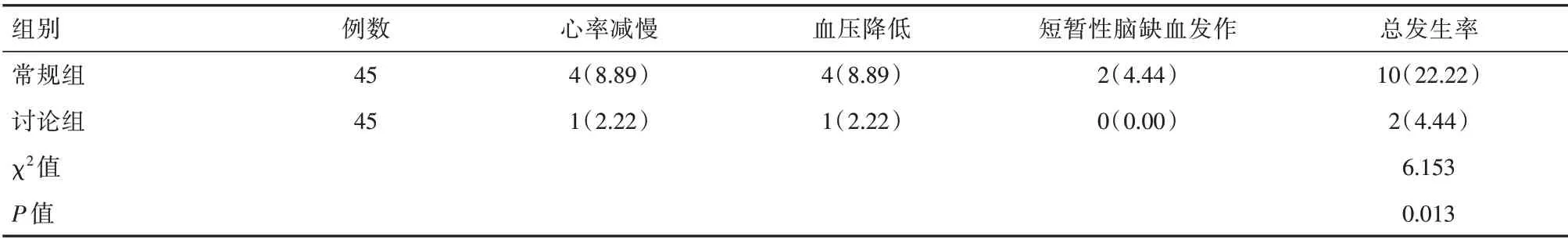
表4 两组并发症发生情况对比[n(%)]Table 4 Comparison of complications between the two groups[n(%)]
3 讨论
中老年人较易病发缺血性脑血管病,具有复杂病因,以偏身麻木、对侧偏瘫、单眼视力下降等为常见临床表现,为患者的日常生活带来极大损伤,危害患者的身心健康[5-7]。需要及时采取高效的医疗方案,以防止病情发展,从而达到降低病死率的效果。
临床治疗缺血性脑血管病患者时,常以药物方案进行治疗,其常用药物包括阿托伐他汀药物、氯吡格雷及阿司匹林等,能够达到改善病情的效果,但是仅使用药物方案时,治疗周期较长,且临床疗效未达到理想水平[8-10]。介入技术属于微创术式的一种,应用于缺血性脑血管病患者时,较常于股动脉处实施穿刺,并对病变位置采取相应治疗操作的医疗方案,术后身体恢复速度快、创伤低、疗效确切、并发症少等为介入技术的优势,大部分缺血性脑血管病患者运用此技术后,病情得到缓解[11]。将介入技术与药物方案联合使用后,治疗有效性明显提高,促进神经功能损伤的恢复效果,这对于提高患者日常生活活动能力有积极促进作用[12-14]。
本研究结果表明,讨论组的神经功能损伤(7.52±2.31)分比常规组低,生活能力(72.84±4.41)分比常规组高(P<0.05),这与王亚芳[15]研究中,实验组神经功能(7.6±2.4)分低于对照组,生活能力(72.9±4.5)分高于对照组(P<0.05)的研究结果相一致,说明介入技术在缺血性脑血管病的临床治疗中有较高的应用价值。分析原因可知,介入技术可以直接对病变位置进行治疗与处置,从而达到缓解神经功能损伤、提高生活能力的效果。研究显示,讨论组的血液流变学指标比常规组指标低(P<0.05),这与李晶巍[16]研究中,观察组全血高切黏度(4.36±0.51)mPa·s、全血低切黏度(10.12±0.81)mPa·s及血浆黏度(1.91±0.16)mPa·s 指标低于对照组(P<0.05)的研究结果相同,说明与药物治疗方案相比较,实施介入治疗方案后,能够提高患者血液流变学的改善效果。本研究数据表示,讨论组临床总有效率比常规组高(P<0.05),这与那振琦[17]研究中,观察组总有效率(95.24%)比对照组(71.43%)高(P<0.05)的结果相同,说明介入技术治疗方案能够提高临床疗效,修复神经功能损伤。研究显示,讨论组并发症总发生率比常规组低(P<0.05),这与徐美辰[18]研究中,介入组并发症发生率(6.25%)低于内科组(25.00%)(P<0.05)的结果一致,说明介入技术方案的应用可以降低并发症发生率,这与介入疗法具有创伤低、安全性高、术后恢复快等优势存在密切联系。
综上所述,相比药物治疗方案,为缺血性脑血管病患者实施介入治疗方案能够进一步提高临床治疗有效性,促使患者的神经功能快速改善,对于缓解病情发展,提升患者生活能力有积极影响。