视知觉学习联合间断遮盖治疗对小儿弱视临床疗效与遵医行为的影响
2022-02-13于杨波
于杨波
弱视是指眼球无显著器质性病变,但是单眼或者双眼矫正视力依然难以达到0.8 的情况[1]。弱视患儿多具有视力降低、无立体视觉等临床表现,对其日常生活会产生较大影响。早期对症治疗可快速改善及矫正患儿的视力水平[2]。临床治疗小儿弱视多应用遮盖法处理,尽管可缓解患儿的视力状态,但是遮盖治疗的效果易于受到患儿治疗依从性、遮盖时间等因素的影响,整体治疗的效果不佳。视知觉学习可基于弱视患儿的视力状态实施针对性训练,使视觉生物信息发挥模拟刺激的作用,逐步改善患儿的视力水平。为了深入探析视知觉学习联合间断遮盖治疗小儿弱视的效果,文章抽取2018 年9 月~2020 年10 月于本院诊治的80 例弱视患儿,根据病例恢复的情况进行分析,报告如下。
1 资料与方法
1.1 一般资料 抽取2018 年9 月~2020 年10 月于本院诊治的80 例小儿弱视患儿,根据等额编号法分为联合组和基础组,每组40 例。基础组中男女比为22∶18;年龄2~10 岁,平均年龄(5.43±1.53)岁;轻度弱视8 例,中度弱视22 例,重度弱视10 例。联合组男女比为23∶17;年龄2~9 岁,平均年龄(5.37±1.21)岁;轻度弱视8 例,中度弱视22 例,重度弱视10 例。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入标准 ①入选病例符合中华眼科学会制定的小儿弱视诊断标准,其中轻度弱视:0.6~0.8;中度弱视:0.2~0.5;重度弱视:矫正视力≤1.0;②患儿家长均了解研究细则,自愿参与,签署知情同意书;③获得医院伦理学委员会审批。
1.3 排除标准 ①精神类疾病;②眼部器质性、功能性疾病;③眼部周围占位性病变;④戴镜治疗4 个月后恢复到正常视力1.0。
1.4 治疗方法 基础组实施戴镜联合间断遮盖治疗,每5~6 天开放1 天,15 d 复查双眼视力状态、眼镜位置1 次,结合检查结果调整眼镜相关参数。治疗3 个月后施以遮盖治疗,4~6 h/d,持续治疗3 个月。联合组在基础组基础上实施视知觉学习治疗,具体措施如下。
1.4.1 全面评估 训练前为患儿实施全面检查,了解患儿的弱视程度。通过小儿弱视条栅立体图、敏感度、轮廓辨别、位置噪声及视觉噪声等视觉功能检验的结果,制定个性化的训练计划。
1.4.2 视觉生物信息刺激 应用视觉生物信息刺激,模拟人体视觉系统各个位置对不同场景的敏感度。模拟相关的视觉信息模型,比如色彩、人脸及黑白条栅等。注重视觉位置、轮廓整合的训练。轻度弱视患儿实施加大双眼修复性训练、视细胞训练;中度弱视患儿实施修复性训练、视细胞训练,激活患儿的视觉通道,改善大脑视皮质功能与双眼视力;重度弱视患儿则以刺激维护为主,发挥视觉通道刺激的作用。矫正视力>0.8 的患儿,实施双眼视功能训练、恢复锻炼及修复性锻炼,2 次/d,每次训练2 个内容,各项内容训练时间10 min。完成单项训练后,休息10 min 后继续下一个项目的锻炼。
1.4.3 视知觉任务训练 基于患儿弱视程度不同设计视知觉训练任务,重点训练患儿的眼力、脑力、“手-脑-眼协调能力”。比如为患儿发布一些图片,指导其找出其中不同的颜色;或者通过游戏的形式,指导患儿“找不同”等;使患儿能够手脑并用,在游戏中逐步提升自身的游戏参与能力。每间隔3 个月复查1 次,持续治疗6 个月。
1.5 观察指标及判定标准 记录并比较两组患儿治疗前后BCVA、散光度。对比两组患儿视力上升率,评价患儿的临床疗效,治愈:患儿治疗后BCVA≥0.9;好转:患儿治疗后BCVA 上升≥0.2;无效:未满足上述标准。视力上升率=治愈率+好转率[3]。比较两组患儿遵医率,完全遵医:患儿能够完全遵医嘱按时、按规定治疗,积极配合治疗;基本遵医:患儿偶尔遗忘治疗或者未遵循医嘱治疗;不遵医:患儿时常遗忘治疗,配合度差。遵医率=完全遵医率+基本遵医率。
1.6 统计学方法 采用SPSS20.0统计学软件对数据进行处理。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 两组患儿治疗前后BCVA、散光度对比 治疗前,两组患儿BCVA、散光度比较差异无统计学意义(P>0.05);治疗后,两组患儿的BCVA、散光度均显著优于治疗前,联合组BCVA 高于基础组、散光度低于基础组,差异具有统计学意义(P<0.05)。见表1。
表1 两组患儿治疗前后BCVA、散光度对比()
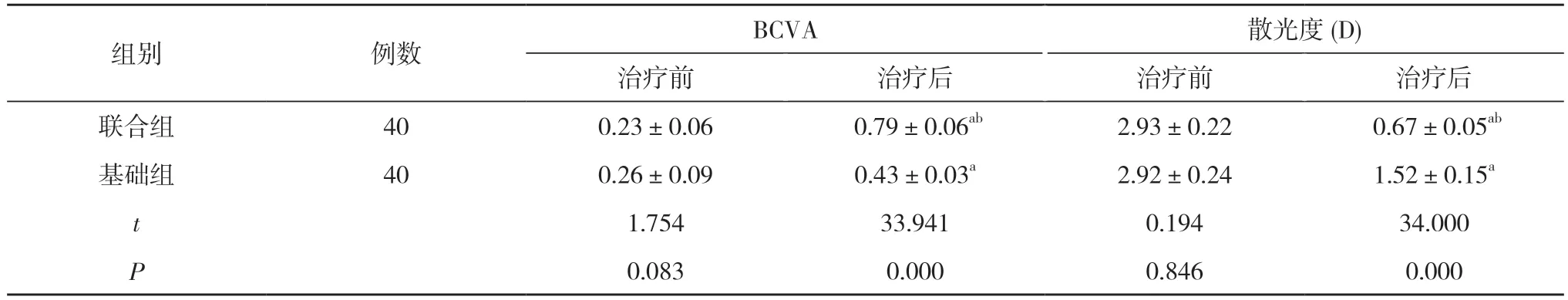
表1 两组患儿治疗前后BCVA、散光度对比()
2.2 两组患儿视力上升率对比 联合组患儿的视力上升率为97.5%,基础组患儿的视力上升率为82.5%,联合组患儿的视力上升率高于基础组,差异具有统计学意义(P<0.05)。见表2。

表2 两组患儿视力上升率对比(n,%)
2.3 两组患儿遵医率对比 联合组患儿治疗期间的遵医率为95.0%,基础组患儿治疗期间的遵医率为77.5%,联合组患儿的遵医率高于基础组,差异具有统计学意义(P<0.05)。见表3。

表3 两组患儿遵医率对比(n,%)
3 讨论
小儿弱视多具有视力降低、眼位偏斜等临床症状,患儿的视觉能力受到不同程度影响,日常生活受限[4]。近年来小儿弱视的发生率逐年上升,早期检查、对症治疗,可快速改善小儿弱视症状,矫正视力水平,对其未来的学习与生活均能够产生重要影响。
常规临床多通过遮盖治疗等方式缓解及改善患儿的弱视状态。但是针对于自控力相对较差的患儿,长时间遮盖治疗与训练过程中,患儿可能会存在治疗依从性较差的问题[5]。即便家长加强监督管理及健康指导,也存在遵医行为较差的问题,影响整体的视力矫正效果。
视知觉在心理学中是指将达到眼睛的可见光信息解释,且利用其计划、行动的能力[6]。视知觉学习主要通过反复训练的方法,达到特定的效果,以此来改善对应的知觉特征。目前用来针对敏感期内患儿常出现的屈光不正以及弱视。间断遮盖治疗为常规的治疗方式,可改善患儿的视力状态[7]。视知觉训练则能够在临床治疗中基于小儿弱视患儿视力检查的结果,制定个性化的视知觉训练方法[8]。逐步引导患儿,针对性刺激锻炼。联合应用视知觉训练的方式,则能够通过眼球接受视觉刺激,而后传输至大脑,主要包含视觉接收及视觉认知两个部分。在常规间断遮盖治疗的基础上实施视知觉训练,可强化弱视治疗的效果,逐步改善患儿的视力水平。在两者的联合应用下,可更好的实现治疗目的。
本次结果显示,治疗后,两组患儿的BCVA、散光度均优于治疗前,联合组BCVA(0.79±0.06)高于基础组的(0.43±0.03)、散光度(0.67±0.05)D 低于基础组的(1.52±0.15)D,差异具有统计学意义(P<0.05)。联合组患儿的视力上升率为97.5%,高于基础组的82.5%,差异具有统计学意义(P<0.05)。在遵医行为方面,联合组患儿的遵医率高于基础组,差异具有统计学意义(P<0.05)。说明联合组的患儿更听从医护人员的安排,能够认真服从。相较于常规间断遮盖治疗的方式,联合应用视知觉学习训练方法,可改善患儿视力状态,提升患儿遵医行为,对其生活质量的早期改善有益。
综上所述,视知觉学习联合间断遮盖治疗小儿弱视的临床疗效较好,可改善患儿视力状态,提升其遵医行为,对患儿症状的快速恢复有益,建议临床应用。
