抽动障碍儿童成年预后影响因素的病例对照研究
2022-02-11王思蒙
张 思 范 菲 王思蒙 韩 斐
抽动障碍(TD)是一种起病于儿童期、以抽动为主要表现的神经精神障碍疾病[1]。因其病因和发病机理尚未明确,且常合并其他心理行为疾病,给临床治疗及预防带来一定难度。近年研究提示多数TD患儿预后较好,如Bloch等[2]报道,1/2~2/3的Tourette综合征(TS)在患儿青春期后可减轻或完全缓解,进入成年期后55%抽动症状消失或轻微。然而,部分难治性TD病例,在成年后仍有轻度的与抽动相关的损伤,且TD共患病可能伴随其一生[3]。本研究拟就TD患儿成年预后的影响因素进行探讨。
1 方法
1.1 研究设计 病例对照研究。对中国中医科学院广安门医院(我院)儿科门诊诊断为TD、现已成年的患者进行电话随访,以成年后仍有抽动症状为病例组,余为对照组,基于随访表单行随访人群TD影响因素调查。
1.2 伦理和知情同意 本研究获得我院伦理委员会批准(伦理审批号:2021-092-KY)。

1.4 研究对象的纳入标准 同时满足以下各项,①2010年1月1日至2019年12月31日1在我院儿科门诊初次就诊即诊断为TD;②至2020年12月31日已满18周岁(根据病历系统中记录的患儿出生日期计算);③病历系统中有患儿家长联系电话;④初诊诊断时行YGTSS评分。
1.5 随访问卷调查
1.5.1 随访问卷 课题组通过讨论自制TD人群随访问卷,通过预调查调整和完善问卷项目及其定义。问卷分为2个模块:病历信息模块(基于病历信息的提取),随访信息模块(基于随访问卷的调查)。
1.5.2 病历信息模块 病历号,性别,出生日期,联系电话,TD首发年龄,首发症状,初诊YGTSS评分。
1.5.3 随访信息模块 (1)儿童期随访项目,①儿童期呼吸道炎症病史:慢性鼻炎、过敏性鼻炎、慢性咽炎、喉炎史、哮喘和每年≥2次气管/支气管炎;②家庭教育方式:得当和不当(严厉、打骂、恐吓、溺爱);③父母性格:温和与急躁易怒;④TD家族史:一级、二级家属曾诊断TD或有TD相关症状;⑤共患病:合并其他心理行为疾病[ADHD、强迫行为/障碍(OCB/OCD)、焦虑障碍、抑郁障碍和睡眠障碍等];⑥中药治疗和辅助治疗;⑦18岁以前停止治疗时是否有TD症状。(2)成人期随访项目(随访日前3个月内),①是否有TD相关症状;②如有症状即由调查医生行YGTSS评分;③患者自我与儿童期初诊病情对比判断:类似、缓解、加重、成年期复发,复发指儿童期症状消失,成年后症状再次出现;④当前治疗情况:治疗名称、疗程、疗效;⑤当前受教育程度:中小学、高中、专科、本科及以上。
1.5.4 随访规则 同日不同时段2次电话未通则视为放弃随访;被调查者有权利不接受调查;当被调查者回忆不清,可由另外的被调查者回忆。
1.6 统计学方法 采用SPSS 26.0软件分析。计量资料的描述使用均数±标准差,组间比较采用t检验;计数资料的描述使用频数(百分数),组间比较采用χ2检验。危险因素分析使用单因素分析和二元Logistic回归分析,将单因素分析中P<0.05者纳入多因素分析,使用向前LR法模型。
2 结果
2.1 一般情况 图1为本文儿童TD病例纳入流程图,最终完成电话随访者534例,其中病例组262例(49.1%),对照组272例。病例组和对照组平均年龄(岁)差异无统计学意义[(21.6±1.6)vs(21.5±1.7),t=-1.833,P=0.589]。当前受教育程度:病例组2.7%(7例)为中小学,6.5%(17例)为高中,9.9%(26例)为专科,80.9%(212例)为本科及以上;对照组2.9%(8例)为高中,17.3%(47例)为专科,79.8%(217例)为本科及以上;两组差异有统计学意义(χ2=16.16,P=0.001),病例组受教育程度较对照组低。
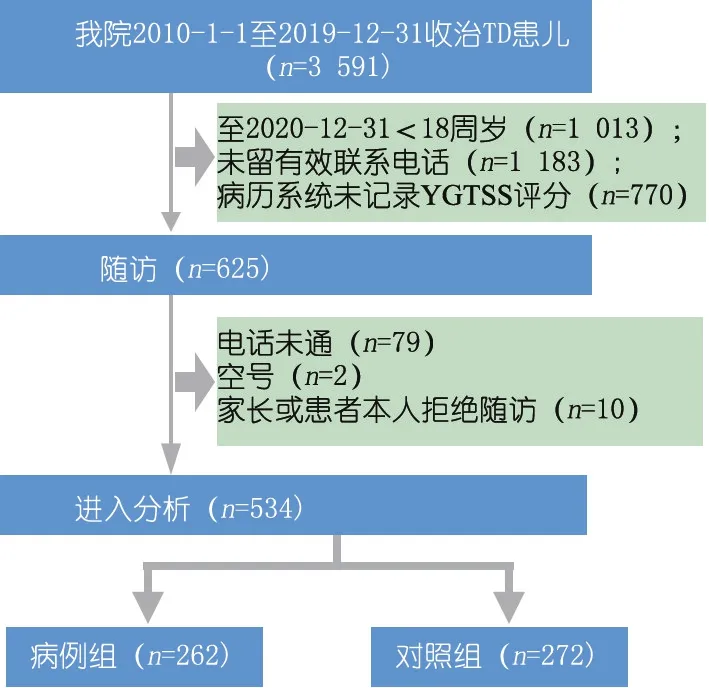
图1 病例筛选流程图
表1显示,随访问卷信息中性别和TD首发年龄差异无统计学意义;初诊病情严重程度(轻度、中重度)及是否有发声性抽动、TD家族史、共患病、治疗方式(纯中药、中药结合西药)、儿童期停止治疗时是否有症状、是否有反复呼吸道炎症、家庭教育方式和父母性格差异均有统计学意义。
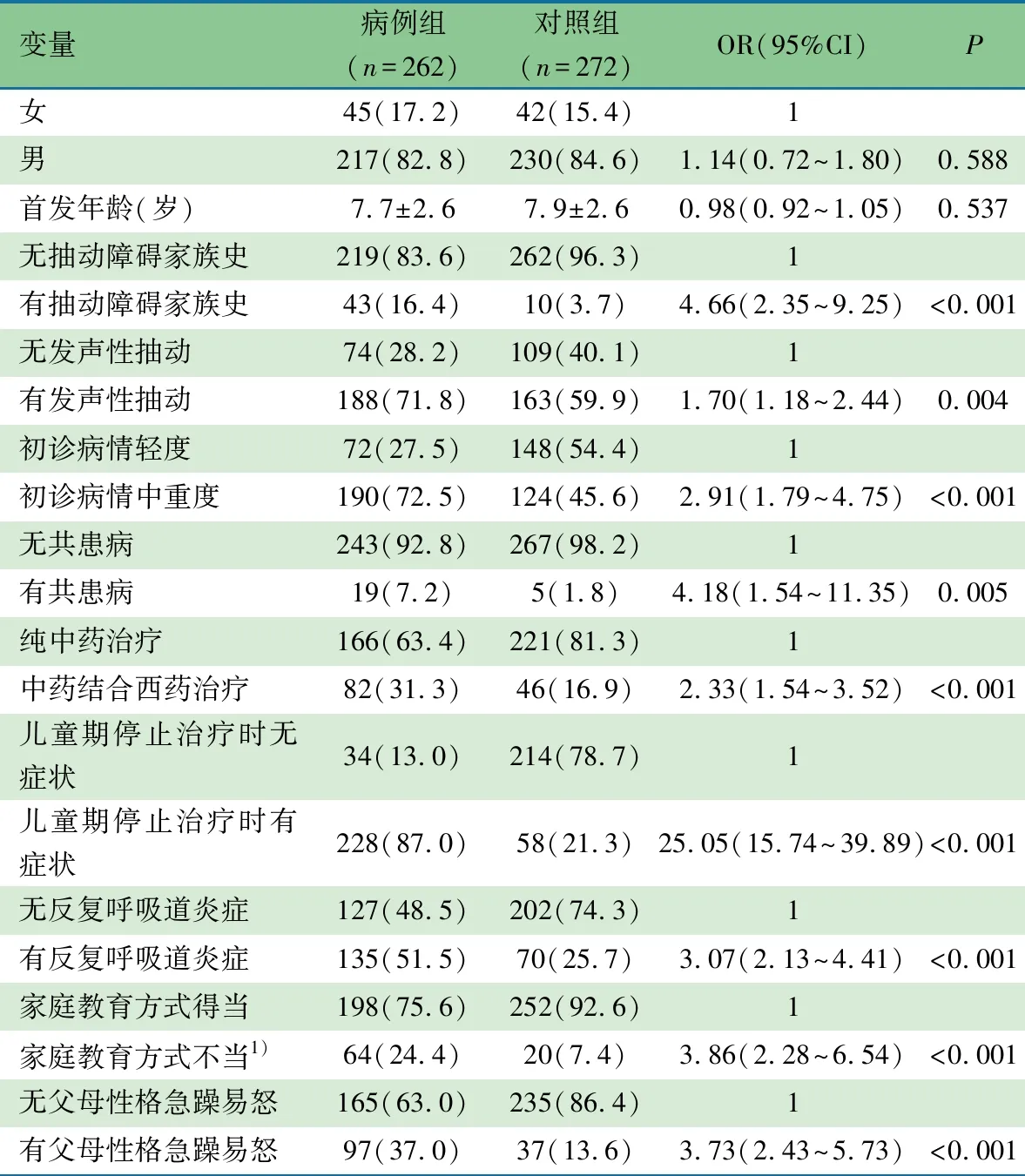
表1 抽动障碍患儿成年预后的单因素Logistics回归分析[ n(%),xˉ±s]
2.2 儿童期治疗情况 534例均以中药治疗为基础,其中单纯中药治疗387例,结合西药、中医综合治疗、心理、手术和经颅磁刺激治疗分别为128例、12例、3例、1例和3例。西药主要以硫必利为主(83例),其他还有阿立哌唑、可乐定、氟哌啶醇、托吡酯、舍曲林、利培酮。
2.3 成年期治疗情况 随访时仍在接受治疗占11.8%(31/262),其中西药治疗16例(阿立哌唑、舍曲林、丙戊酸钠、氟哌啶醇),中药治疗13例,针灸治疗和经颅磁刺激治疗各1例。
2.4 病例组在成年后的抽动特点 病例组成年后的病情较儿童期初诊时缓解210例(80.2%),与儿童期相似17例(6.5%),较儿童期加重2例(0.8%),成年后复发33例(12.6%)。YGTSS评分为轻度244例(93.1%),中度15例(5.7%),重度3例(1.2%)。儿童期和成年期:面部抽动分别为85.5%和60.7%,头颈肩部抽动分别为43.9%和31.3%,躯干及四肢抽动分别为46.2%和24.4%,发声抽动分别为71.8%和42.0%,复杂抽动分别为10.7%和6.5%。
2.5 TD患儿成年预后影响因素的多因素Logistic回归分析 将表1中差异有统计学意义的自变量纳入多因素分析,表2显示,儿童期停止治疗时有症状(OR=20.35,95%CI:12.30~33.68),有TD家族史(OR=3.54,95%CI:1.40~8.96),父母性格急躁易怒(OR=3.13,95%CI:1.74~5.64),儿童初诊病情为中重度(OR=2.91,95%CI:1.79~4.75)和反复呼吸道炎症(OR=2.34,95%CI:1.41~3.86)均为TD患儿成年后仍有抽动症状的危险因素。
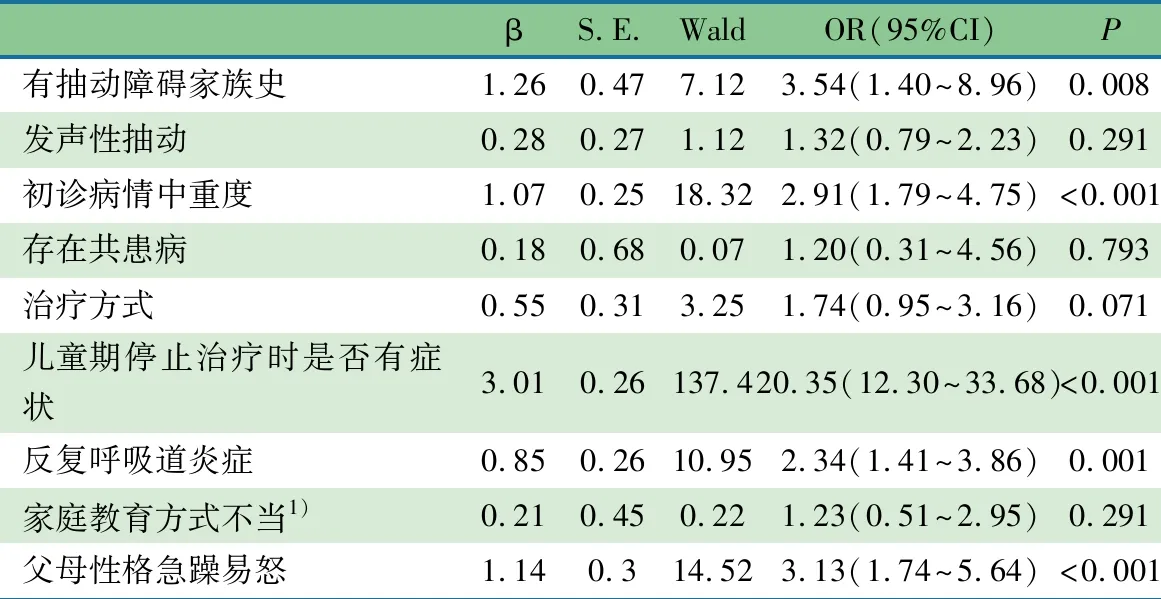
表2 抽动障碍患儿成年预后的多因素Logistics回归分析
3 讨论
一项纳入我国1992年至2010年13项流行病学研究的Meta分析显示,短暂性TD、慢性TD和TS的患病率分别为1.7%、1.2%和0.3%[7]。成年TD患者多起病于儿童期,2019年的一项Meta分析共纳入3项研究(研究人群分别为加拿大、德国、美国)涉及2 356 485名研究对象,显示成年TS的患病率约为0.011 8%[8]。由于TD所带来的损伤可延续至成年,儿童期的治疗和预防成为当下临床研究的重点。本研究对534例儿童期TD在成年后进行随访,262例仍有抽动症状,并通过多因素Logistic回归分析探讨了TD儿童在成年后仍有抽动症状的影响因素。
相比儿童期停止治疗时无症状者,有症状者在成年后仍有抽动症状的风险是其20倍左右(OR=20.35,95%CI:12.30~33.68)。病例组在治疗结束时仍有症状者有228例(87.0%),对照组在治疗结束时仍有症状者为58例(21.3%)。一些家长反馈,停药之后遗留的症状在青春期后或通过改善家庭教育方式、减轻患儿压力之后,得到缓解。儿童期TD治疗结束时仍有症状,是否与治疗不规范或依从性欠佳有关?本研究中患者或家长反馈未彻底治疗的原因包括:经治疗后患儿症状得到大部分改善遂停止治疗;服药后期遗留1个或几个部位的症状迁延不愈遂停止治疗;患儿拒绝服药;时间和经济条件受限。因此,对于TD儿童,务必要加强治疗的规范性或依从性,对改善成年期预后有重要意义。
有TD家族史使TD儿童在成年后不良预后的风险升高2.5倍(OR=3.54,95%CI:1.40~8.96) 。曾有多项研究得出类似结论。赵荣香等[9]对331例TS患儿治疗后随访1~2年,发现神经或精神疾病家族史是影响患儿预后的因素(OR=0.18,95%CI:0.04~0.94)。Groth等[10]对314例TS患儿随访6年,发现TS+OCD+ADHD的家族史是成年早期TD发生的较强预测因子(OR=3.55)。Leivonen等[11]对1 120例TD患者的研究显示,伴有精神障碍类疾病的父母(尤其是母亲)其后代患有TS/CTD的风险较一般人群高,并且可能反映了该病受母亲相关的环境和/或遗传影响。国内学者提出TD有较高的遗传性,遗传度高达0.77,且TD与其共患病可能有相同的遗传起源、致病途径和潜在的神经环路[12],TD及相关共患病家族史不仅影响TD的发生,而且可影响其预后。
父母性格急躁易怒也是儿童TD在成年后仍有抽动症状的危险因素(OR=3.13,95%CI:1.74~5.64)。魏利锋等[13]的研究纳入100例TD患儿与健康儿童对照,结果显示TD组家庭的矛盾性评分高于对照组(P<0.05)。国内学者提出改善TD患儿父母教养方式和家庭环境能够减少TD的发生[14]。急躁的父母性格在教养过程中易给患儿造成心理压力,不利于患儿的预后。Lin等[15]的一项纵向研究对45例TD与OCD患儿随访2年,结果提示TD患儿经历的社会心理压力可预测未来的抽动严重程度、强迫症的严重程度及抑郁症状的发生。有研究者认为,下丘脑-垂体-肾上腺(HPA)轴过度活跃是TS应激反应和行为症状的中介机制,可能形成“外界压力-HPA轴激活-TD病情加重-外界压力”的恶性循环[16]。还有研究显示,母亲的生活方式(吸烟、生活压力、咖啡、酗酒)是患儿TD发生和加重的潜在因素[16]。在本研究中无论病例组还是对照组母亲性格急躁者所占的比例均比父亲高,病例组中父亲占11.45%,母亲占17.18%,对照组中父亲占5.34%,母亲占8.09%。
儿童期初诊病情为中重度者较轻度者成年后不良预后的风险升高1.9倍(OR=2.91,95%CI:1.79~4.75),这与既往多项研究的结论一致。Groth等[17]对226例TS患儿随访6年,结果提示儿童期的抽动严重程度能预测成年早期的抽动程度,儿童期YGTSS评分每增加10个百分点,成年早期发生中度至重度抽动的风险就增加2.4倍。吴舒华等[18]在研究中对98例TS患儿进行随访,结果表明抽动严重程度是TS预后的主要危险因素(OR=13.96,95%CI:2.41~80.76)。虽然TD病情严重程度存在波动性,初诊时的YGTSS评分不能代表个体最严重病情的评估,但抽动症状的爆发仍然是促使家长携带患儿就医的主要原因。
反复呼吸道炎症也是儿童TD在成年后仍有抽动症状的危险因素(OR=2.34,95%CI:1.41~3.86)。尽管机制不明确,感染和炎症一直以来都是广泛认同的TD相关因素。李霁等[19]发现,TD伴慢性鼻炎患儿体内T细胞水平较非慢性鼻炎TD患儿低,且伴鼻炎的TD患儿总CD3+T、CD4+T、CD8+T淋巴细胞、CD4/CD8均少于健康对照组。国外不少研究提出,TD的发病与链球菌等病原体感染相关,病理机制涉及B细胞、自身抗体、T细胞、先天免疫失调和小胶质细胞激活等[20]。但也有研究[16]指出,链球菌感染在TS患儿中的较高暴露率不代表其是TS进展的危险因素,而是由于TD患儿本身存在上呼吸道感染的易感性。
本研究中,成年TD患者的抽动症状基本表现为儿童期相关症状的延续或反复,症状分布与儿童期症状分布特点一致,均以面部及发声抽动为主,眨眼、翻眼、挤眼等眼部症状最为多见,其次是清嗓子症状。大多数成年患者反馈,抽动症状对其学习、工作或生活造成的影响不甚明显,且症状自控能力较儿童时增强,正在接受治疗的成年患者比例较低(11.83%)。虽然纳入人群的总体受教育程度较高,但与对照组相比较,病例组受教育程度为中小学及高中的患者比例较高,可能与儿童期严重的抽动症状和家庭环境有关。国外有调查也显示TD对部分患儿学业造成影响[21]。另外值得注意的是,在本研究中成年TD患者的情绪问题仍然比较突出,相当一部分患者反馈其情绪较同龄人易紧张,容易出现焦虑等。Jankovic等[22]的研究也表明成年TD患者相较于TD儿童存在更多的情绪问题。总体来看,本研究所纳入的成年患者病情较轻,病情较重的患者所采取的治疗方式与儿童TD类似。
TD的发病和预后受遗传、环境和社会心理等多重因素的交叉影响,因此针对不同人群、采用不同研究方法,可能得出的结论不一致。如在本研究中共患病与成年后是否有TD不相关,而Swain等[23]认为存在共患病是影响患儿功能损害和影响预后的重要因素。不排除与本研究中纳入病例共患病的诊断不足相关,也可能是回忆偏倚所造成的。还有研究显示,儿童期表现为发声性抽动者成年后社会心理功能损害程度高于运动性抽动症状者[24]。在本研究中,儿童期是否有发声性抽动与成年预后无明显相关性,可能与本研究中发声抽动大多表现为清嗓子或单音节字词的发声,而较少出现秽语等强度和影响较大的抽动表现相关。
本研究的不足与局限:①回顾性研究,尽管获取的资料来源于患者本人或监护人,回忆性偏倚难以避免。②本研究中的某些指标缺乏客观性,如父母的性格以自评为主,存在一定的主观性,在未来的研究设计中需要更为严谨的指标制定标准。③本研究仅涉及成年早期的相关预后,仍有待长期追踪随访探索TD的预后。
致谢:感谢中国中医科学院广安门医院儿科李霁主任、段娟副主任,以及中国中医科学院西苑医院儿科李荣辉主任对课题病例随访表设计的指导。
