腹腔镜His角重建术与Dor胃底折叠术治疗胃食管反流病的疗效对比分析
2022-02-10郑于强努尔波力臣打尔彭传亮
李 根,郑于强,努尔波力·臣打尔,姜 宁,彭传亮
(1.山东大学第二医院胸外科,山东 济南,250033;2.平原县第一人民医院胸外科)
胃食管反流病(gastroesophageal reflux disease,GERD)是由于胃内容物反流至食管、口腔、鼻腔、咽喉或肺导致的症状与并发症,典型的临床症状有反酸烧心、胸骨后疼痛等,此外还有反流导致的咳嗽、牙蚀、鼻窦炎、喉炎、哮喘、肺炎等[1-3],在亚洲随着环境因素、人们饮食习惯的改变,其发病率正逐年上升[4-6]。GERD的治疗措施可分为改变生活方式、药物治疗与手术治疗[7-9]。目前以药物为主要治疗方法,但长期用药可能导致营养素缺乏、感染、骨折等副作用[10]。而手术能恢复食管下括约肌抗反流功能,增强抗反流屏障,降低酸暴露,抗反流手术能提供长期持久的疗效及较低的术后并发症发生率,腔镜下抗反流手术成为GERD治疗的另一选择[11-13]。His角重建术、食管裂孔疝修补作为抗反流术式,因具有较少的手术并发症而得到越来越多的接纳。然而关于His角重建术手术疗效的研究较少,尚缺乏有力的循证医学证据。本研究回顾分析了我院行腹腔镜手术治疗的GERD患者的临床资料,探讨腹腔镜His角重建术与Dor胃底折叠术的疗效及并发症发生率。
1 资料与方法
1.1 临床资料 选取2019年1月至2022年3月山东大学第二医院收治的行His角重建术的GERD患者纳入A组,随机选取同期行Dor胃底折叠术的患者纳入B组作为对照。收集两组患者相关资料。纳入标准:(1)16岁以上,有典型的GERD症状,以烧心、反酸为主;(2)有24 h pH值监测或内窥镜检测的食管炎;(3)被诊断为GERD;(4)可提取原始数据计算结果。排除标准:(1)有抗反流手术或其他上腹部手术史;(2)怀孕;(3)术中发现存在其他疾病;(4)中转开腹。
1.2 方法
1.2.1 胃镜检查 (1)反流性食管炎的诊断采用洛杉矶诊断标准[14]。(2)术前24 h食管pH检测,采用Johnson-DeMeester标准,即pH<4认为存在酸反流,DeMeester评分<14.72为正常,15~50为轻度酸反流。
1.2.2 手术方法 His角重建术采用气管插管全麻,患者取仰卧位,头低脚高。脐上做10 mm横切口,穿刺气腹针建立CO2人工气腹,压力维持在12 mmHg,腹腔镜直视下分别于左侧腋前线脐水平上约3 cm、左右锁骨中线肋缘下、剑突下做操作孔,用超声刀游离网膜组织、疝囊、双侧膈肌脚及食管裂孔,存在食管裂孔疝时先将疝内容物复位,用2-0丝线间断缝合两侧膈肌脚,约缩孔至1.5 cm(图1),用2-0丝线将胃底与左膈脚、食管下段左侧壁缝合固定,行His角重建(图2)。腹腔镜Dor胃底折叠术采用气管插管全麻,患者取仰卧位,头低脚高。脐上做10 mm横行切口,穿刺气腹针建立CO2人工气腹,压力维持在12 mmHg,腹腔镜直视下于左、右锁骨中线肋缘下及剑突下、左腋前线做操作孔,存在食管裂孔疝时先将疝内容物复位,超声刀游离胃底与脾之间的网膜、疝囊、双侧膈肌脚及胃短血管,2-0丝线将胃底于食管前方形成180°折叠,包绕食管与膈肌脚缝合2~3针。两组患者术后6~24 h进流质饮食,若无吞咽困难或其他并发症可转半流质饮食,后逐渐过渡为正常饮食。
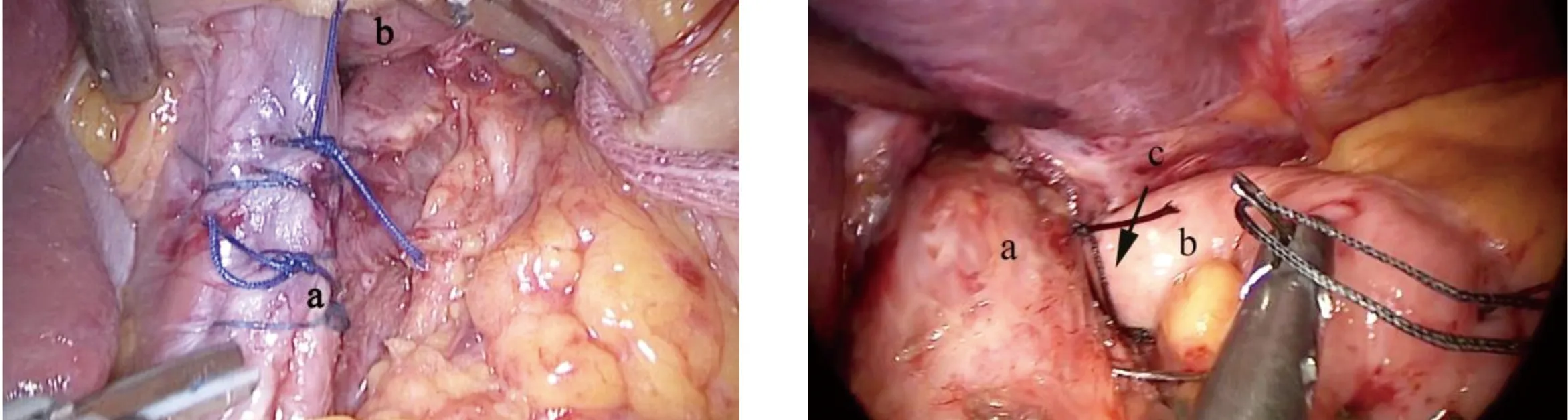
图1 使用2-0的丝线将食管裂孔缝合缩孔(a:食管裂孔;b:下段食管) 图2 His角重建术(a:下段食管;b:胃底;c:His角)
1.2.3 结局指标 包括手术时间,术后住院时间,围术期并发症发生率,抗反流手术后反酸烧心、食管外症状复发率,术后胃胀、肠道症状、吞咽困难发生率,再手术率,术后满意度评分(术后6个月随访时患者对手术效果的满意度进行评分,将非常满意、满意、一般、不满意、非常不满意分别赋值5、4、3、2、1分,)。

2 结 果
本研究共纳入65例患者,其中A组(His角重建术)31例,B组(Dor胃底折叠术)34例,对纳入患者进行随访。A组随访时间短于B组,差异有统计学意义。两组患者年龄分布、性别构成比、身体质量指数及食管裂孔疝发生率等基线资料差异无统计学意义(P>0.05),具有可比性。见表1。
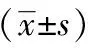
表1 两组患者临床资料的比较
两组在手术时间、术后住院时间、围手术期并发症发生率(A组2例为肺不张、少量胸腔积液,B组1例为术后继发静脉血栓,术后均经保守治疗好转出院)及术后反酸复发、烧心复发、食管外症状(B组1例为反流性哮喘症状)、胃胀、肠道症状(两组术后5例患者胃肠道症状皆为不同程度的腹泻)、吞咽困难、再手术率、满意度等方面差异无统计学意义(P>0.05)。见表2。
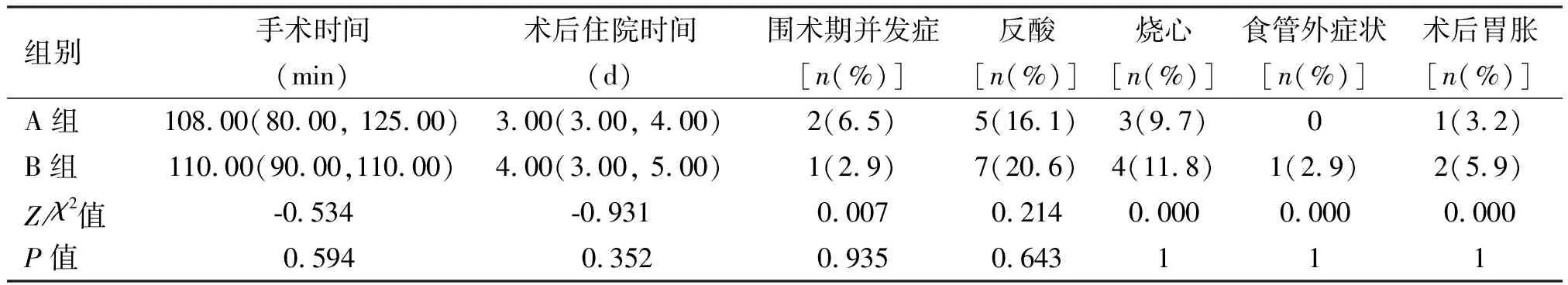
表2 两组患者手术相关指标的比较
3 讨 论
目前在GERD的治疗方式中,抗反流手术能取得与质子泵抑制剂等药物治疗相同的长期疗效[15],且有研究表明,对于难治性GERD或有反流相关烧心症状的GERD患者,手术疗效优于药物治疗[16-19]。
自1956年Rudolf开展第一例胃底折叠抗反流手术[20],胃底折叠术成为世界范围内手术治疗GERD的主流术式,主要有Nissen(360°全胃底折叠术)、Toupet(270°部分胃底折叠术)、Dor(前部180°胃底折叠术)。胃底折叠术早期往往伴随着与胃底折叠相关的持续吞咽困难等相关并发症,术后短期的吞咽困难是比较常见的,与折叠过紧、折叠长度及术者手术熟练度有关。此外,吞咽困难也与手术创伤导致的组织炎症与水肿有关,一般术后2~6周可好转,术后并发症状多为自限性[12,21]。如吞咽困难症状严重影响进食,则需行球囊或探条食管扩张,大多数患者能缓解症状。如各种非手术治疗均不能有效缓解症状,则需手术解除梗阻。
抗反流手术的关键在于改善反流症状,同时尽量减少手术并发症。Dor胃底折叠术,因较小的胃底折叠角度,减少了对胃食管正常解剖结构、生理功能的影响,继而减少了术后相关并发症,逐渐得到广泛接受,成为治疗GERD的常规术式。近年,越来越多的研究表明,Dor胃底折叠与Nissen胃底折叠的手术疗效相当,证实了Dor胃底折叠术治疗GERD的长期有效性[22]。由于GERD的病因复杂,手术对正常器官解剖结构、生理功能的改变也会影响手术疗效及并发症发生率。对比全胃底折叠术,部分胃底折叠术降低了并发症发生率,但因其改变了胃的局部解剖结构,术后患者可能出现一系列的腹部不适、胃排空障碍等胃肠道症状,使术后抗反流效果不理想,甚至出现严重的并发症,影响了抗反流手术的广泛推广及患者对手术治疗的满意度。
His角重建术对食管胃正常解剖结构、功能的影响更小,其通过对食管下括约肌解剖结构的微调来增强抗反流功能[23],同时减少了对胃肠道功能的影响,增加了胃内容物的排空速度,从而降低了反流的发生率,有效缓解胃容物反流造成的食管与食管外症状,提高了患者的手术满意度及术后生活质量。尽管有这些潜在的获益,但关于His角重建术治疗GERD的疗效却鲜有报道,His角重建术也未得到广泛应用与推广。为明确His角重建术在减少手术并发症的同时,在疗效上能否达到与胃底折叠术相同的令人满意的抗反流效果,本研究通过与Dor胃底折叠术进行对比研究,评估His角重建术后抗反流效果及并发症发生率。本研究结果显示,两种术式治疗GERD的疗效相当,在术后反酸、烧心复发率及其他相关手术并发症方面差异无统计学意义。术后反流症状复发的患者,通过随访表明,发作频率及严重程度较术前均有显著改善,降低了抑酸药物的使用剂量及频次,大大缓解了患者的临床症状,提高了患者术后满意度。His角重建术相较胃底折叠术,具有操作相对简单、对正常解剖结构影响小等优点。手术效果与传统胃底折叠术相比差异无统计学意义,可提供等效的抗反流效果。
尽管His角重建术具有更多潜在优势,但本研究纳入的病例数较少,His角重建术作为较新兴的手术方式,与Dor胃底折叠术相比随访时间较短,治疗GERD的疗效尚需进一步验证。下一步需要大样本的随机对照临床试验、更长的随访时间等进一步研究证实,提升His角重建术作为胃食管抗反流术式的临床证据等级。
根据目前的研究结果,His角重建术作为抗反流术式,较其他胃底折叠更简单有效,在减少GERD手术并发症的同时能提供稳定持久的疗效,患者满意度较高,提高了患者的术后生活质量。在GERD治疗方面,腹腔镜His角重建术具有推广价值。
