产程中不同饮食结构的妊娠结局分析
2022-01-19北京市延庆区医院北京大学第三医院延庆医院产科102100
王 贝 北京市延庆区医院(北京大学第三医院延庆医院)产科 102100
产程及分娩是一个复杂的生理过程,孕妇在这个过程中需要消耗大量的能量,有研究发现,在产程及分娩过程中,孕妇的代谢需求相当于中等程度的有氧运动[1],为保障产程进展顺利,孕妇需要补充足够的能量摄入从而保持体力。产程中的不同饮食结构管理目前是争议较大的话题。国内外均有相关研究,但产程过程复杂,结局受多种因素影响,所得结论尚不统一。本文通过回顾进入产程后采取不同饮食结构的孕妇及新生儿结局,分析产程中的不同饮食结构对妊娠结局的影响。
1 对象与方法
1.1 观察对象 选择2019年1月1日—12月31日在本院分娩的910例初产妇为观察对象,按产程中饮食结构不同分为三组。组1中400例,年龄22~34岁,平均年龄(30.8±2.1)岁,其中剖宫产分娩63例,自然分娩337例。组2中360例,其中剖宫产分娩70例,自然分娩290例,年龄24~34岁,平均年龄(30.9±2.9)岁。组3中150例,其中剖宫产分娩45例,自然分娩105例,年龄23~34岁,平均年龄(30.2±3.3)岁。三组年龄、分娩方式比较差异无统计学意义(P>0.05),具有可比性。
1.2 选择标准 纳入标准:(1)年龄22~35岁(不含35周岁),身高152~171cm,初产妇,既往流产次数0~3次,单胎,头位,无剖宫产指征,有阴道试产条件;(2)分娩时足月妊娠(孕37~42周),2 500g≤新生儿出生体质量<4 000g;(3)自然临产或引产临产进入产程,无分娩镇痛;(4)无凝血功能障碍(血纤维蛋白原3.0~4.7g/L);(5)无高危因素:妊娠合并症(羊水过多、边缘性前置胎盘)、严重内科疾病(高血压、糖尿病、血小板减少、妊娠合并甲状腺功能亢进/减低,妊娠合并肝、肾功能异常等)。排除标准:(1)有交流障碍无法配合产程;(2)近3个月应用过抗凝药物;(3)孕妇有发热等不适症状。
1.3 方法 组1:按需进食,以低脂肪易消化的固体食物为主不限量,包括米饭、馒头等面食及蔬菜、水果等,按需随时饮水(清水)。组2:以流食或半流食为主,包括稀粥、面条、能量饮料等,以250ml/h补充能量。组3:因恶心、呕吐等原因无法进食水的,以静脉补液为主(5%葡萄糖氯化钠注射液250ml/h静点)。三组催产素引产率无明显差异(P>0.05)。三组中转剖宫产分娩的产妇均采用腰麻+硬膜外联合麻醉。
1.4 观察指标 三组剖宫产率、第二产程时长、产后出血量(自然分娩产后2h阴道出血量,采用称重法)、剖宫产分娩术后胃肠功能恢复时间、剖宫产分娩孕妇误吸/呕吐率及新生儿2h内低血糖发生率等。
1.5 统计学方法 采用SPSS19.0软件对数据进行统计学分析。计量资料结果采用方差分析,计数资料用行x列表的χ2检验进行组间比较,P<0.05为差异有统计学意义。
2 结果
三组剖宫产率、第二产程时长和术中呕吐率比较差异有统计学意义(P<0.05),三组产后出血量及剖宫产术后胃肠功能恢复时间、新生儿低血糖发生率比较差异无统计学意义(P>0.05)。见表1。
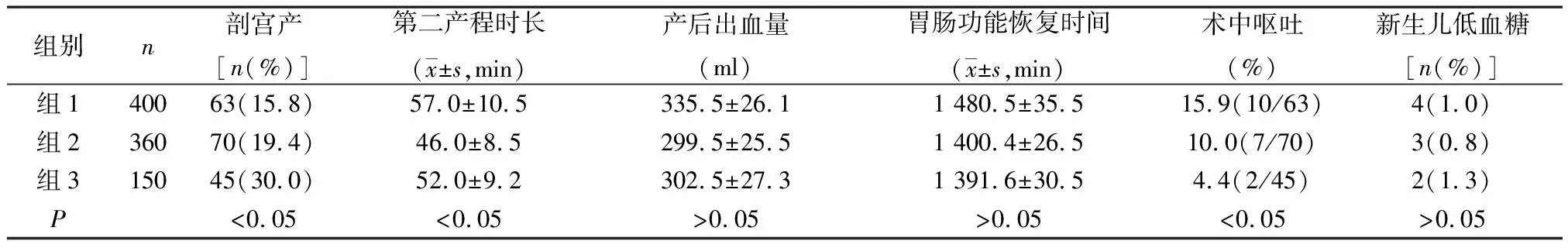
表1 三组剖宫产率、产程时长、产后出血量、术中误吸率及新生儿低血糖率比较
3 讨论
产程中的饮食管理一直备受国内外关注,以往国外很多文献报道,建议产程中禁食,主要原因是为降低剖宫产术中误吸风险。然而随着麻醉技术的成熟,继续要求产妇禁食已不合适。2016年中华医学会麻醉学分会针对分娩镇痛前准备提出的产妇饮食建议[2]中提出产妇进入产房后避免摄入固体食物,可饮用高能量无渣饮料,但这一建议仅针对有麻醉风险的孕妇,并非对所有产妇的饮食指导。本研究发现产程中正常进食对于腰麻+硬膜外联合麻醉剖宫产术中不会增加误吸风险,与相关报道[3-4]结论一致,但术中呕吐发生率差异有统计学意义,术前禁食水,以静脉补液提供能量为主要途径的孕妇,呕吐率最低,可能与胃内排空有关。产程中根据孕妇的不同情况,可以鼓励孕妇进食。对于中转剖宫产风险高,但不存在需要全麻因素的孕妇,可饮用高能量无渣饮料或易消化的半流食(稀粥、面条、果汁等)。
有报道显示产程中能量不足可导致产程延长、剖宫产率升高、产后出血及新生儿不良结局发生[5-6]。自由饮食的产妇产程明显缩短[7],但产程长短是受多种因素共同影响的复杂过程,比如是否经产、胎儿大小、孕妇年龄、身材高矮、骨盆大小、催产素使用等共同作用,本文中选择的观察对象均为单胎、初产,2 500g≤新生儿出生体质量<4 000g,三组孕妇体重指数及催产素使用差异无统计学意义,具有可比性,本文结果显示,三组第二产程时长比较差异有统计学意义,即进流食半流食组第二产程时长最短,考虑与进食后消化吸收较快,能够更快提供能量,帮助孕妇短时间内恢复体力有关。所以产程中为孕产妇提供所需的能量补给是必要的。妊娠、分娩是女性正常的妊娠生理过程,给予产妇适当的饮食自由是更合理的。 产程中剖宫产原因以相对头盆不称、产程异常、胎儿宫内窘迫以及社会因素等为主。本文结果显示,三组剖宫产率比较差异有统计学意义,静脉补液组剖宫产率最高。可能与静脉输液虽能提供能量,但静脉补液组对象均为产程中有恶心、呕吐等原因无法进食者,根据文献报道[8],产程中5%葡萄糖氯化钠注射液250ml/h静点与其他补液类型(如单纯5%葡萄糖注射液、乳酸钠林格氏液、生理盐水等)相比能够缩短产程,降低新生儿低血糖发生,是最适合产程中的补液类型和补液量,但本组孕妇自身存在无法进食因素伴恶心、呕吐,孕妇存在失液量,250ml/h的补液量可能无法为这类孕妇提供所需的能量,导致能量不足,产程延长、社会因素等引起的剖宫产率增加。
产后出血量与多种因素相关,如产程长短、胎儿大小、羊水过多、胎盘因素(既往多次流产史、胎盘粘连等)、软产道裂伤以及母体高血压、糖尿病等。本文显示产后出血量三组差异无统计学意义。三组孕妇自身均无高血压、糖尿病等高危因素,胎儿大小中等,流产次三组无差异,在无高危因素的孕妇中,不同提供能量的方式对产后出血量无明显影响。
剖宫产术后胃肠功能恢复时间与患者术后充分活动有关,禁食不能确保胃肠功能快速恢复[9],本文结果显示,三组术后胃肠功能恢复时间比较无明显差异,不同进食类型对剖宫产术后胃肠功能恢复时间无明显影响。对于中转剖宫产低风险的孕妇,仍鼓励产程中进食清淡、易消化及少渣食物。
新生儿结局、新生儿低血糖与新生儿出生体重、孕妇是否存在妊娠期糖尿病、是否早产等相关。产程中输注浓度>25g/L的葡萄糖[10]时会出现高胰岛素血症,进而引起新生儿低血糖的发生,饮用等渗饮料优于纯水,过量饮用纯水可能导致新生儿脑水肿[11]。本文均为足月新生儿,无低出生体重儿及巨大儿,孕妇无妊娠期糖尿病等能够引起新生儿低血糖的高危因素,且根据报道[10],选择静脉补液类型为5%葡萄糖氯化钠注射液对新生儿低血糖发生影响最小。三组新生儿低血糖发生率比较差异无统计学意义。产程中需要静脉补液时,5%葡萄糖氯化钠注射液以250ml/h静点对新生儿是安全的。
综上所述,产程中对于孕妇的饮食管理,应根据孕妇的自身特点,个性化管理,且产程中正常进食固体食物及半流食整体母儿妊娠结局优于静脉补液,根据孕妇情况,应鼓励产程中自由进食,第二产程可进半流食、流食以缩短产程。对于无法进食需要静脉补液的孕妇,可静脉输注5%葡萄糖氯化钠注射液,不增加新生儿低血糖风险。在未来进一步的研究中应关注合并妊娠期糖尿病、妊娠期高血压疾病等高危因素的孕妇产程饮食管理。
