病毒核酸转阴困难的新型冠状病毒肺炎1例诊治体会
2022-01-19易海宁李耀才广东省茂名市人民医院感染科525000
易海宁 李耀才 广东省茂名市人民医院感染科 525000
新型冠状病毒肺炎是一种由新型冠状病毒引起的急性呼吸道传染性疾病,2020年2月11日世界卫生组织(WHO)将2019新型冠状病毒肺炎(简称新冠肺炎)正式命名为COVID-19。其传播力强,潜伏期长,部分患者出现病毒核酸较长时间难以转阴的情况。本文回顾性分析1例核酸转阴困难的新型冠状病毒肺炎患者的发病、进展、治疗、结局等过程,分析并复习文献,以期为医护人员提供新型冠状病毒肺炎病毒核酸持续阳性个例的全貌,提高对该疾病的认识。
1 病例资料
1.1 一般资料 患者男性,40岁,于2020年1月22日开始出现咳嗽,阵发性单声干咳为主,伴有鼻塞、流涕,无发热、畏寒,无恶心、呕吐,无胸闷、气促,无肌肉酸痛,无腹痛、腹泻,无尿频、尿急、尿痛,起初未重视及诊治。2020年1月26日晚开始出现发热,体温37.4℃,偶有干咳,遂到我市某院发热门诊就诊,查胸部CT示“双肺中叶感染性病变”,血常规示白细胞4.9×109/L,淋巴细胞0.95×109/L。按《新型冠状病毒感染的肺炎诊疗方案(试行第四版)》[1]所示,符合新型冠状病毒感染疑似病例,医院进一步采集咽拭子行病毒核酸RT-PCR检测,结果呈阳性,拟确诊病例于1月28日转送至我市定点救治医院进一步治疗。
体格检查:T:37.0℃,P:88次/min,R:23次/min,BP:125/68mmHg(1mmHg=0.133kPa),SpO2:97%,神志清,口唇无发绀,双肺呼吸音稍粗,可闻及少量湿啰音。心律齐,各瓣膜区未闻及病理性杂音,腹平软,无压痛及反跳痛,肝脾肋下未触及,墨菲氏征(-),移动性浊音(-),肠鸣音5次/min,双下肢无浮肿。
1.2 辅助检查 患者于2020年1月28日入院当天检查血常规示白细胞(WBC)5.35×109/L,尚属于正常范围,淋巴细胞绝对值(LYM)0.82×109/L,淋巴细胞绝对值处于临界值。C反应蛋白(CRP)23.05mg/L,数值稍高并符合病毒性感染表现。凝血功能提示纤维蛋白原轻度升高,咽拭子新型冠状病毒核酸RT-PCR检测为阳性,其他检查未见异常。患者住院1个月期间白细胞及淋巴细胞一直处在正常范围。CRP在2月12日出现明显升高,考虑合并细菌感染,加强抗感染治疗后2月14日复查明显下降,之后CRP逐渐恢复至正常范围,降钙素原一直不高。总胆红素从2月12日开始出现轻度异常,血小板计数偶有升高。转氨酶于2月19日出现升高异常,经加强护肝治疗后复查有所下降。咽拭子新冠病毒核酸检查从1月28日入院至2月20日一直未能持续转阴,2月21日始患者咽拭子病毒核酸连续5d结果阴性,同时肛拭子却持续阳性,2月26日复查上呼吸道病毒核酸,由咽拭子改鼻拭子行病毒核酸检测,结果仍呈阳性。如表1所示,高分辨胸部CT显示左肺、右下肺新型冠状病毒肺炎改变。住院期间定期复查,病灶有较明显吸收。
1.3 诊治结果 经过我市新型冠状病毒肺炎救治专家组小组讨论,患者有起病14d内在疫区武汉居住的流行病学史,有发热、白细胞正常、肺部CT呈双肺多发斑片状,肺间质感染性病变,集中于肺外带,呈磨玻璃样改变,部分有实变倾向(表1),咽拭子新型冠状病毒核酸RT-PCR检测为阳性,诊断新型冠状病毒肺炎明确。根据临床表现及实验室检查,初步考虑为普通型。入院之初,给予试用α-2b干扰素雾化吸入(500万U/次,加入灭菌注射用水 2ml,2次/d);洛匹那韦(200mg/粒)或利托那韦(50mg/粒)2粒/次,2次/d;盐酸莫西沙星片(0.4g/片)1片/次,1次/d;由于不排除合并流感病毒感染,联用磷酸奥司他韦胶囊(75mg/粒)1粒/次,2次/d;同时还配合高流量氧疗,止咳祛痰及中医辨证施治等治疗。2月2日,考虑患者无明显流感样症状,磷酸奥司他韦胶囊予停用。2月5日,因患者诉有恶心症状,考虑到洛匹那韦/利托那韦治疗不超10d,遂停用;2月6日,复查患者咽拭子病毒核酸PCR仍呈阳性,抗病毒方案效果欠佳,遂改换为使用盐酸阿比多尔片(0.1g/片)2片/次,3次/d,联合利巴韦林片(0.1g/片)4片/次,3次/d继续抗病毒治疗。2月12日,患者再次出现发热,37.3℃,咳嗽加重,复查炎症指标WBC正常,CRP:98.19mg/L,考虑合并细菌感染,停用口服盐酸莫西沙星片,改为静脉滴注头孢哌酮钠舒巴坦钠(1.5g/支)2支/次,1次/8h,联合口服利奈唑胺片(600mg/片)1片,1次/12h,加强抗感染治疗。2月14日,复查炎症指标WBC正常,CRP:14.69mg/L,较前日有明显下降,未再发热,咳嗽症状好转,病灶继续吸收(表1)。2月14日复查咽拭子核酸仍呈阳性,加用人免疫球蛋白调节免疫治疗(2.5g/支)2支/次,1次/d,连用5d。2月19日,考虑α-2b干扰素雾化吸入、利巴韦林及阿比多尔片抗病毒疗程足够长,同时复查肝功能出现异常,转氨酶升高,为避免副作用,遂停用,并给予静滴异甘草酸镁(10ml∶50mg/支)2支/次,1次/d及还原型谷胱甘肽注射液(0.9g/支)3支/次,1次/d加强护肝治疗。此时肛拭子病毒核酸检测仍呈阳性,考虑免疫功能不足,给予注射液胸腺法新调节免疫治疗(1.6mg/支)1支/次,1次/d。2月21日复查胸部CT示双肺病灶继续吸收,较入院时吸收超过50%,患者症状改善,遂停用抗生素治疗。截至2月21日患者肺部病灶大部分吸收(见表1),2月28日症状已基本消失,但患者咽拭子病毒核酸转阴5d期间肛拭子病毒核酸持续阳性,尽管国家出院标准没有包含肛拭子核酸阳性的情况,但作为内部共识,亦谨慎地延长观察时间。在2月26—28日期间,患者上呼吸道病毒核酸检测标本改为鼻拭子采样后结果仍呈阳性。此时患者病毒核酸持续阳性时间超过30d,抗病毒疗程已足,肺部病灶吸收,后期治疗策略重点转变为中西医结合继续行免疫调节治疗,患者于3月1日和3月3日鼻拭子病毒核酸检测持续呈阴性,经专家组成员讨论认定,达到临床治愈的出院标准。
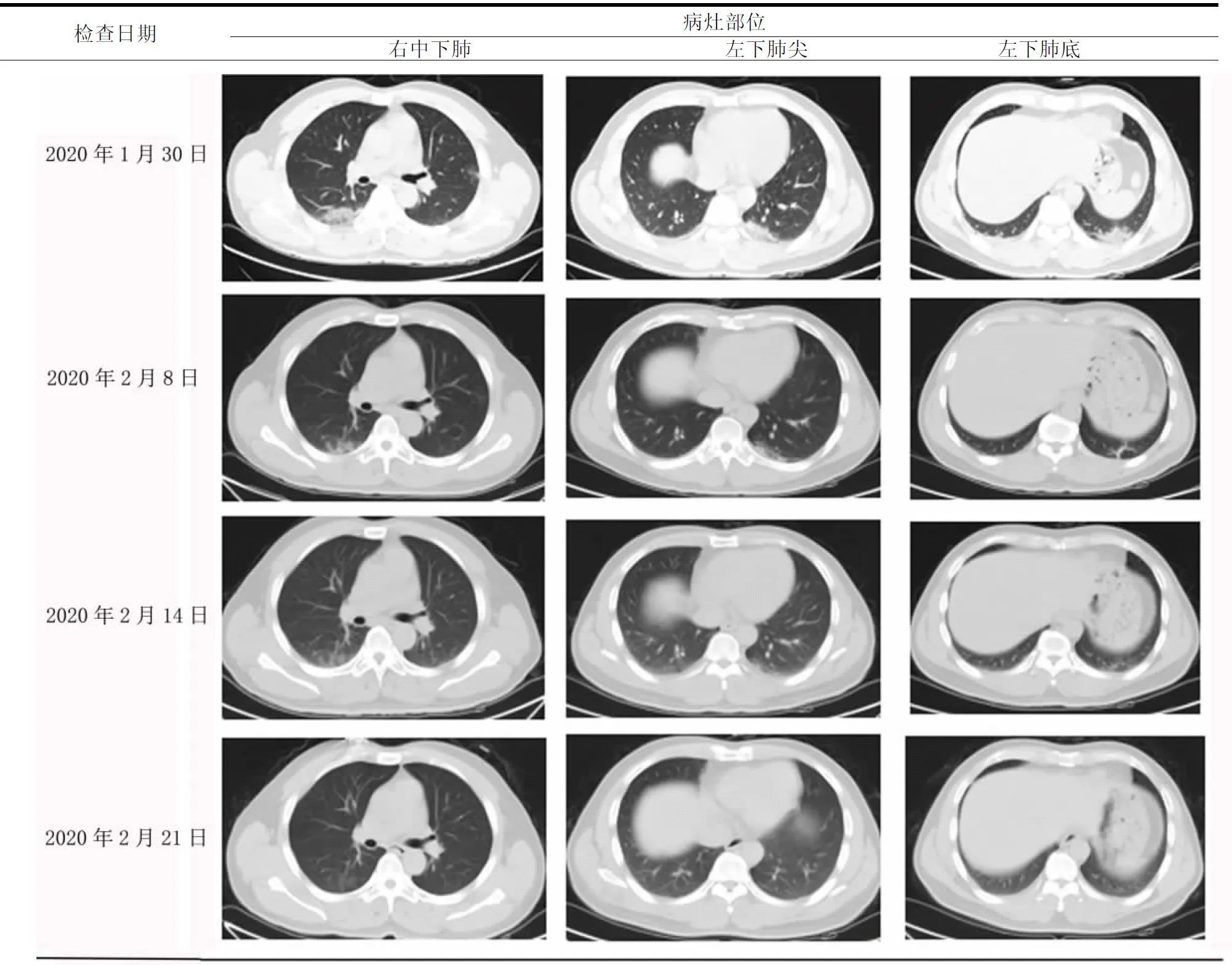
表1 患者肺部影像学表现及演变过程
2 讨论
该患者为新型冠状病毒肺炎普通型确诊病例,入院施行综合治疗后,其临床症状及体征逐渐消失,肺部CT显示病灶消退,但患者病毒核酸检测持续阳性,2月21日咽拭子病毒核酸检测持续“转阴”5d,2月26日改为鼻拭子采样后核酸检测结果“复阳”。究其原因,一般病毒感染后,康复者体内会产生保护性抗体,二次感染的概率极小。患者体内的病毒一直是阳性水平,问题在于是否能成功检测出来。有报道指出[2],痰液是较为理想的检测新冠病毒核酸的标本,鼻拭子其次,而附着在咽部的病毒含量在饮水、进食、漱口后可能被稀释,加上原本趋于康复的患者体内的病毒含量下降,可能导致所谓的“阴性”结果。
患者在长时间病毒核酸不能转阴情况下,住院时间延长,容易导致并发症出现,本患者在诊治过程中,于2月12日出现继发性细菌感染,病毒性肺炎继发细菌性肺炎不少见,及时调整抗生素治疗后病情得到很好控制。患者2月19日出现肝功能异常,转氨酶升高,提醒我们病毒粪口传播的同时,病毒感染能否直接攻击肝脏?在最近世界首例COVID-19死亡病例尸体解剖中[3],王福生院士团队发现病毒主要攻击集中在肺部,外周血中T淋巴细胞过度活化导致免疫系统损害,没有发现病毒直接攻击肝脏的证据。肝脏有损伤,但不确定是否病毒感染或药物诱导所致。有研究表明[4],COVID-19患者肝损伤主要是由于全身炎症反应、多器官功能障碍、急性呼吸窘迫综合征、药物相关性损伤等非病毒因素导致继发性肝损伤。本例患者并不以肝损伤为首发症状,而肝功能异常发生在入院治疗期间,有多种药物联合使用,药物诱导的肝损伤可能性大。
由于是新发传染病,目前对该病毒的认知水平仍然有限,仍缺乏有效及特异的治疗方法。在患者抗病毒治疗方案中,笔者使用了口服洛匹那韦利托那韦片(克力芝)续贯口服利巴韦林片和盐酸阿比多尔片,并联合α-2b干扰素气道雾化,患者临床症状逐步好转,双肺病灶持续吸收,考虑治疗方案有效。在调节机体免疫方面,胸腺法新、胸腺肽类可诱导T淋巴细胞分化成熟,加强B细胞抗体应答能力;体液免疫方面,输注人免疫丙种球蛋白可能有利于防止疾病进展;其次新冠肺炎患者大多存在焦虑、恐惧心理,此类负面情绪可对人体的体液免疫产生负面影响,加强对患者的心理疏导显得十分必要,比如利用微信沟通,患者随时随地可与医护人员取得联系,耐心的交流可有效纾解患者的不良情绪,改善免疫功能;有研究显示[5]甘草酸类药物能够明显抑制血清CRP、IL-4、TNF-α水平,提高CD3+、CD4+、CD8+、CD4+/CD8+,起到抑制炎性及增强免疫力的作用,同时降低肝损伤等不良反应。本病例还同时给予中医辨证施治、营养支持等促进免疫功能恢复,最终达到病毒清除的目的,使患者达到临床治愈出院标准。
综上所述,在治疗病毒核酸转阴困难的新型冠状病毒肺炎过程中,应及时调整抗病毒方案,每种抗病毒方案疗程不宜超过10d,并密切观察副作用,及时治疗并发症。同时关注患者免疫状况,及时施予免疫调节治疗,结合实际情况给予静注人免疫球蛋白、甘草酸类药物、胸腺肽类、中医辨证施治、心理干预、营养支持等综合治疗,可能会加快病毒的清除。恰当的管理策略可以达到对新型冠状病毒肺炎有效诊疗的目的。
