术后拔尿管制度在泌尿外科常见疾病中的应用效果
2022-01-13缪晓红刘雪婷廖贞贞
缪晓红 刘雪婷 廖贞贞
江西省新余市新钢中心医院泌尿外科,江西新余 338000
泌尿外科手术几乎都是侵入性操作,术后出于治疗的需要,会为患者留置尿管。尿道内分布着大量交感神经与副交感神经,对异物的刺激与切割疼痛的敏感度极高[1]。而留置尿管同样是一种侵入性操作,在插入尿管和留置尿管的过程中,都会给患者造成不良刺激,引起一系列尿路刺激症状,比如尿频、尿急、尿痛、下腹憋胀等,还可能引发尿路感染、尿道狭窄、膀胱痉挛等相关并发症,极大的增加了患者的痛苦。调查显示[2]:在泌尿系感染中,约有37.5%~56.0%的菌尿症与留置尿管相关,这也是引起医院感染的高风险因素。不仅加重了患者的经济负担,而且还会严重阻碍术后恢复。为此,如何减轻患者的术后疼痛,减少尿路感染、尿潴留等并发症,成为泌尿外科临床护理的重点。新钢中心医院泌尿外科制订并实施了术后拔尿管制度,取得了理想的临床应用效果。
1 资料与方法
1.1 一般资料
选取2020年1月至2021年1月新钢中心医院泌尿外科收治的120 例泌尿科患者作为研究对象,采用随机数字表法将其分为对照组和观察组,各60 例。对照组中,男53 例,女7 例;年龄32~78 岁,平均(51.37±2.84)岁;手术类型:前列腺增生手术15 例,输尿管结石手术10 例,膀胱结石手术14 例,肾结石手术21例。观察组中,男55 例,女5 例;年龄31~78 岁,平均(52.04±1.96)岁;手术类型:输尿管结石手术13 例,前列腺增生手术11 例,肾结石手术24 例,膀胱结石手术12例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:①年龄>18 岁;②无明显智力即听力损害或失语而不能正常交流者;③泌尿外科住院患者,尿管留置时间1~7 d。排除标准:①意识不清,沟通有障碍者;②病情不清无法继续实验者;③伴有严重心脏等重要器官功能疾病者; ④有精神疾病史者。本研究经医院医学伦理委员会批准,参与研究者均知情同意。
1.2 方法
对照组实施常规护理,内容包括:①术前宣教:主管护师应根据患者具体情况制定适宜患者的健康宣教内容,如怎样自我保护、留置时间、导尿方法等,用通俗易懂的语言向患者讲解,加强护患之间的沟通,保证患者平安度过留置尿管时间[3]。②健康教育:用图片的形式呈现健康教育内容,包括导管名称、留置尿管的目的、留置位置、留置时间、尿管滑脱后的处理方法、患者的配合要点,以及正常引流液的颜色、引流量和性状。根据患者留置尿管的类型,责任护士对其进行针对性的口头与书面相结合的健康教育[4]。③尿管固定:尿管滑脱很大程度上是固定不当、导管松动引起的。可采用U 型法固定导管,同时配合胶带、新型固定器将尿管固定牢固。本研究使用3M 贴膜[明尼苏达矿业制造医用器材(上海)有限公司,生产批号:20200922]固定尿管。④尿道护理:用0.5%的碘伏(广东恒健制药有限公司生产,国药准字H44023924,生产批号:210821)为患者擦洗会阴与尿道口,1 次/d;便后温水冲洗,然后再用0.5%的碘伏擦洗会阴。将物理抗菌溶液喷涂在患者的尿道口与尿管表面,按时更换尿袋。⑤尿管自我管理:对术后置管时间较长需要带回家的患者,住院期间护理人员应教会患者尿管护理方法,告诉患者每天用温水清洁尿道口区域和尿管至少2 次以上,尽量避免过多使用尿管、尿袋;怎样更换、多久更换接尿袋,下床活动时尿管即尿袋应低于膀胱水平面等等。连续护理28 d。
观察组在对照组护理的基础上,设计拔尿管时间管理。①排尿训练:在术前3 d 开始到拔除尿管前,均需进行盆底肌肉训练、排尿中断训练、增加腹压训练,5 min/次,3~4 次/d。鼓励患者术后早期开始膀胱训练,尽早建立自主排尿意识。②尿管防脱管理:应用《导管滑脱危险因素评估及防范监控表》[5]评估尿管情况,如果尿管滑脱风险评分≥2 分,则悬挂 “防滑脱”的警示牌,并采取防范措施。如果患者的术后病情有所变化,转科时需要重新评估。对于风险评分≥10 分且<20 分的患者,每周评估次数≥1 次; 如果风险评分≥20 分,则需要立刻上报护理部,每天评估一次,护理部针对患者的情况提出指导性意见。③尿路感染风险管理:交接班时,重点评估患者导尿管的置入时间、置入深度、固定情况、通畅性、是否滑脱和过度牵拉、患者是否感到不适、患者与家属的健康知识水平、患者对膀胱训练的依从性等。同时做好警示标志,每三天评估一次患者尿路感染的风险,将“防尿路感染” 的警示牌悬挂在高风险患者的床头,并增加评估次数。若发现患者出现尿路感染的迹象,应第一时间做出应对措施,将感染风险及危害性降到最低。如果患者的尿液浑浊,存在絮状物,尿管堵塞,尿道口存在脓性分泌物,尿培养结果阳性等指征,应立即为其更换导尿管,然后用无菌生理盐水彻底的冲洗膀胱,尽量早拔管,以促进尿道生理屏障的恢复。④拔管时间: 针对没有在泌尿外科术后规定时间内拔管的患者,护理人员在每天早晨询问其是否意识清醒、生命体征是否平稳、是否不需要每小时记录尿量、患者能否或愿意自行排尿、排尿系统是否没有梗阻,若以上5 项留置尿管指征中有一项为 “否” 则需要继续留置尿管;护理人员应将情况反映给临床主治医师,责任护士应注意保持尿管通畅、注意卫生清洁、间断放出尿液。如果患者的病情不允许拔管,则护理人员每天动态评估护理质量,观察患者是否出现感染、漏尿、尿液的颜色性质等,同时提醒医生每天观察、评估患者的病情。第二天继续询问上述五项留置尿管评估指征,若5 项均为 “是”,则需请示医师下达医嘱拔出尿管。⑤拔管技巧:拔管时间一般选择早上9 点,且膀胱充盈自感有尿意时拔出导尿管时最佳时机,拔管时先用20 ml 空针抽空尿管气囊内的液体弃去,再向气囊内注入2 ml 空气,使气囊褶皱消失,防止拔管时划伤尿道黏膜,然后缓慢牵拉尿管,听从患者主诉,若疼痛应暂停拔管,并用右手拇指和食指轻捻尿管数次待患者疼痛减轻后再拔。拔管后注意观察患者第一次排尿情况,了解有无尿频、尿急、血尿等。设计纸质版记录表格存档,拔出留置尿管的时间在护理记录和纸质表格上同时记录,结果可追溯。连续护理28 d。
1.3 观察指标及评价标准
观察并比较两组患者排尿情况、尿管情况及护理满意度。
(1)排尿情况:诱导排尿成功是指需要经过热敷、按摩腹部、听流水声等方法诱导排尿;自行排尿是指不需要任何诱导措施便可以自主排尿。自行排尿成功率=自行排尿成功例数/总例数×100%;诱导排尿成功率=诱导排尿成功例数/总例数×100%。(2)尿管情况:记录尿管留置时间,统计尿路感染率与尿管不合理使用率。尿路感染的诊断参考《医疗机构导尿管相关尿路感染预防指南》[6],临床诊断部分包括:叩击肾区时患者感到疼痛,或者出现尿频、尿急、尿痛等尿路刺激症状,在此基础上参考尿培养结果与尿白细胞计数情况。女性尿白细胞计数≥10 个高倍视野,男性患者≥5 个高倍视野。病原学诊断包括:①显微镜检查新鲜尿液标本,每30 个视野中的细菌数占半数视野。②病理学、手术、影像学检查确认尿路感染。在符合临床诊断的同时,患者符合任何一项病原学诊断即可确诊为尿路感染。尿路感染率=尿路感染例数/总例数×100%; 尿管脱落率=尿管脱落例数/总例数×100%。(3)护理满意度:应用泌尿外科自制问卷进行调查,满意度问卷的总Cronbach′s α 系数为0.965,分半信度为0.9,量表的总重测信度为0.997。问卷总分100 分,>90 分记为十分满意、70~90 分记为比较满意、<70 分表示不满意,总满意度=(十分满意+比较满意)例数/总例数×100%[7]。问卷回收率为100%。
1.4 统计学方法
采用SPSS 19.0 统计学软件进行数据分析,计量资料用均数±标准差(±s)表示,两组间比较采用t 检验;计数资料用率表示,组间比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者排尿情况的比较
观察组自行排尿成功率高于对照组,诱导排尿成功率低于对照组,差异有统计学意义(P<0.05)(表1)。

表1 两组患者排尿情况的比较[n(%)]
2.2 两组患者尿管情况的比较
观察组尿管留置时间短于对照组,且观察组尿路感染率、尿管脱落率低于对照组,差异有统计学意义(P<0.05)(表2)。
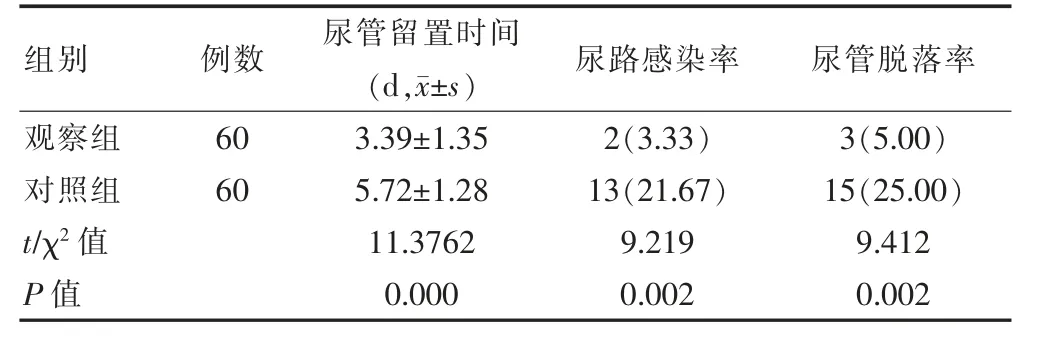
表2 两组患者尿管情况的比较[n(%)]
2.3 两组患者护理总满意度的比较
观察组护理总满意度高于对照组,差异有统计学意义(P<0.05)(表3)。
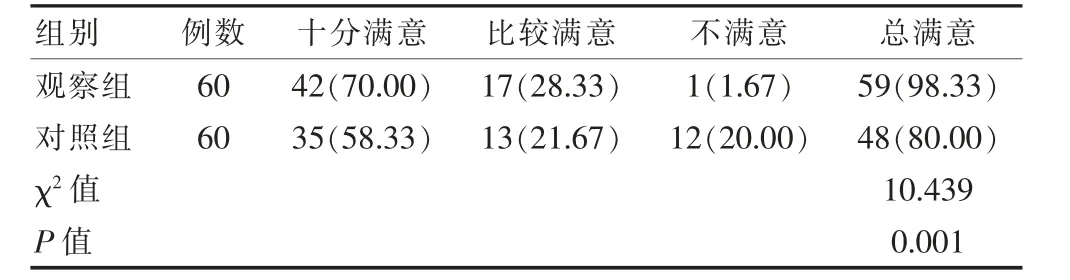
表3 两组患者护理总满意度的比较[n(%)]
3 讨论
泌尿外科患者在接受手术治疗后,尿路感染、尿失禁等情况较为常见,不同患者还需进行尿量监测[8-9]。导尿管留置是指患者手术后仍旧保留尿管以引流膀胱内尿液的方式,是泌尿外科常见的治疗方法,在临床上广泛应用。
本研究结果显示,观察组自行排尿成功率高于对照组,差异有统计学意义(P<0.05),提示拔除尿管制度在促进患者排尿方面具有突出优势。本研究为泌尿外科患者建立了尿管拔出机制,观察组患者在手术前便要求患者进行排尿训练,有效提升患者自主排尿的概率,通过自主训练,让患者尿液及膀胱的充盈速度进行放松膀胱的锻炼,使患者的排尿与正常排尿相似,膀胱的正常贮尿及排缩功能继续发挥,从而有效的促使排尿功能尽快恢复正常,加强有意识的排尿训练,强化排尿条件反射,使大脑皮层下达排尿指令,使膀胱出口括约肌松弛而排除尿液[10]。本研究结果显示,观察组患者尿管留置时间短于对照组,尿路感染率与尿管脱落率低于对照组,差异有统计学意义(P<0.05),提示拔除尿管制度充分保障了临床安全性,提高了尿管使用的规范性。观察组对导尿管进行了防脱护理和尿路感染风险管理,均有效地降低脱管率及尿路感染率。尿管滑脱后,会严重影响临床治疗效果以及患者的术后康复,同时也增加了护理人员的工作量,甚至还会引发护理纠纷[11]。尿路感染的发生不仅给患者造成巨大痛苦,增加住院时间和治疗费用,还可能诱发其他并发症[12],因此长期以来,尿管护理始终是泌尿外科护理工作的重点内容。现如今,常规的泌尿外科护理工作并不能对患者进行有效的护理,对照组中,常规护理导致脱管率和尿路感染发生率高于观察组,而观察组则针对尿路感染和脱管情况进行有效护理,消除感染隐患,为患者的治疗树立信心,在临床护理的基础上全面落实术后拔尿管制度,进一步提高了尿管管理的规范性,有效降低了感染风险。本研究中,观察组的拔管过程充分遵循拔除尿管制度,加强管理拔管时间与技巧,在膀胱充盈时拔出尿管后立即排尿,尿液的自净作用可减少泌尿道细菌的繁殖时间,有效降低泌尿系感染风险。尿道属于自洁系统,尿液依次从肾、输尿管、膀胱、尿道排除体外,尿液的排出可避免细菌逆流,防止细菌黏附[13-14];导尿管的置入会刺激膀胱黏膜和尿道,增大尿道摩擦,加大尿道粘膜损伤,削弱膀胱防御作用[15],在尿管留置期间观察尿液,不符合拔管条件仍需继续留置,符合拔管条件拔出尿管时,应在患者最佳状态下拔出尿管,动作轻柔。观察组护理总满意率高于对照组,差异有统计学意义(P<0.05),提示拔尿管制度受到泌尿外科患者的普遍认可。本研究将各种相互联系的干预措施整合在一起,形成一套完善的术后尿管拔除机制,与单独执行某一种护理措施比较,共同实施多种护理干预,更利于改善患者结局,提升护理满意度。
综上所述,在临床护理的基础上联合术后拔除尿管制度,能够提高泌尿外科患者临床治疗的有效性与安全性,值得推广。
