急性脑梗死静脉溶栓近期预后的影响因素分析
2022-01-07康凌
康 凌
脑卒中具有发病率高、致残率高、死亡率高及复发率高的特点,是我国致死率及致残率较高的一类疾病,其中缺血性脑卒中占70%~80%。缺血性脑卒中即急性脑梗死,该病早发现、早诊断、早治疗是十分重要的,治疗的关键是挽救梗死组织周围缺血半暗带。超早期静脉溶栓已被多国循证医学指南认为是急性脑梗死有效的治疗措施[1-4]。相关指南[5]将静脉溶栓作为急性脑梗死血管再通的首选治疗方式,指出时间窗内静脉溶栓治疗可有效改善急性脑梗死病人神经功能障碍,从而改善病人预后,最大限度降低致死率及致残率。本研究分析急性脑梗死病人静脉溶栓预后的影响因素。
1 资料与方法
1.1 研究对象 回顾性分析我院2018年9月—2020年9月收治的211例急性脑梗死住院病人,其中男139例,女72例;年龄36~85岁;入院时美国国立卫生研究院卒中量表(NIHSS)评分4~25分;梗死部位:前循环154例,后循环57例,其中影像学证实前后循环均梗死3例;责任血管轻度或以下狭窄65例,中度狭窄41例,重度狭窄或闭塞43例,其中6例未能配合行血管检查。纳入标准:符合《中国急性缺血性脑卒中诊治指南2018》[5]诊断标准;年龄≥18岁;卒中样起病;发病时间<4.5 h采用阿替普酶溶栓治疗,发病时间4.5~6.0 h尿激酶溶栓治疗;有明确的神经功能缺损(NIHSS评分≥3分);影像学检查颅脑CT或MRI排除脑出血;结合病史、辅助检查与神经系统感染、脑肿瘤、短暂性脑缺血鉴别;病人或家属签署知情同意书。排除标准:既往颅内出血史,3个月内严重头颅外伤史或脑卒中史、颅内及椎管内手术史,主动脉夹层,颅内肿瘤及巨大颅内动脉瘤,活动性内脏出血,血糖<2.8 mmol/L;急性出血倾向等。
1.2 资料收集 回顾性分析病例资料及辅助检查。临床资料包括性别、年龄、高血压、糖尿病、高脂血症、冠心病、心房颤动、既往脑卒中史等;实验室检查包括血糖、血脂;辅助检查包括心电图、超声心动图、颈部血管彩超;影像学检查包括头颅CT、头颅MRI+磁共振血管造影(MRA)、头颈部CT血管造影(CTA)或全脑血管造影(DSA)明确颅内外血管情况。
1.3 治疗方法 所有病人均接受标准溶栓治疗方案。发病时间<4.5 h,阿替普酶治疗剂量0.9 mg/kg,最大剂量≤90 mg,使用方法为10%的剂量在1 min内静脉推注,其余90%的剂量持续静脉输注60 min。发病时间 4.5~6.0 h,100×104~150×104U尿激酶加入生理盐水100 mL静脉输注30 min。
1.4 神经功能评定 溶栓后2周,采用NIHSS评分评定病人近期神经功能恢复情况,NIHSS评分较入院减少>4分为近期预后良好。其中117例病人近期预后良好。
2 结 果
2.1 静脉溶栓近期预后的单因素分析 溶栓后2周,恢复良好组与恢复不良组入院时和治疗2周NIHSS评分、心房颤动、既往脑卒中史、发病至溶栓时间、入院时血压、基线血糖和梗死部位比较,差异均有统计学意义(P<0.001)。详见表1。
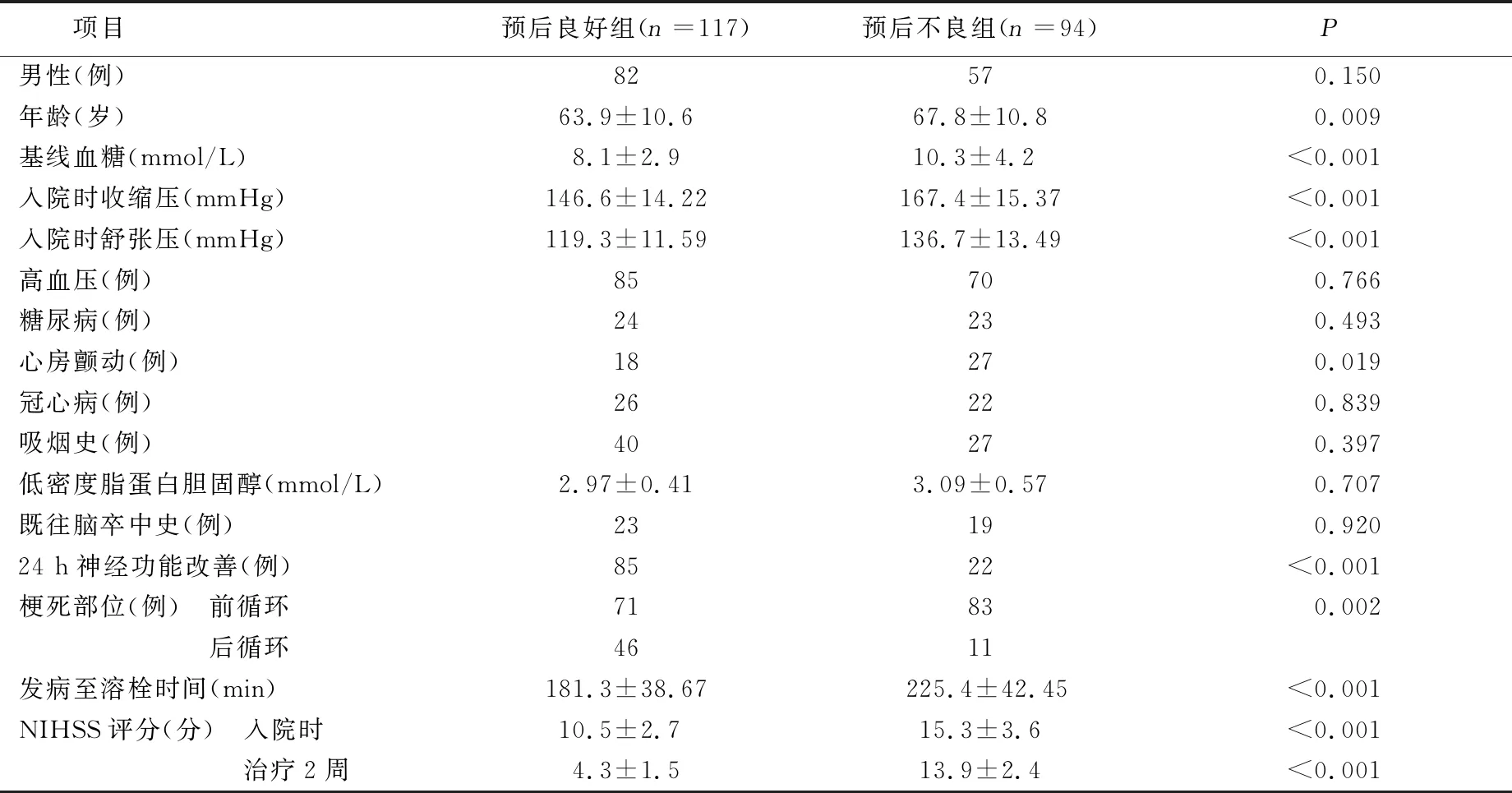
表1 静脉溶栓近期预后的单因素分析
2.2 静脉溶栓近期预后的影响因素分析 多因素Logistic回归分析结果显示:入院时收缩压、入院时舒张压、基线血糖、入院时NIHSS评分、发病至溶栓时间、梗死部位均为静脉溶栓近期预后的影响因素(P<0.05)。详见表2。
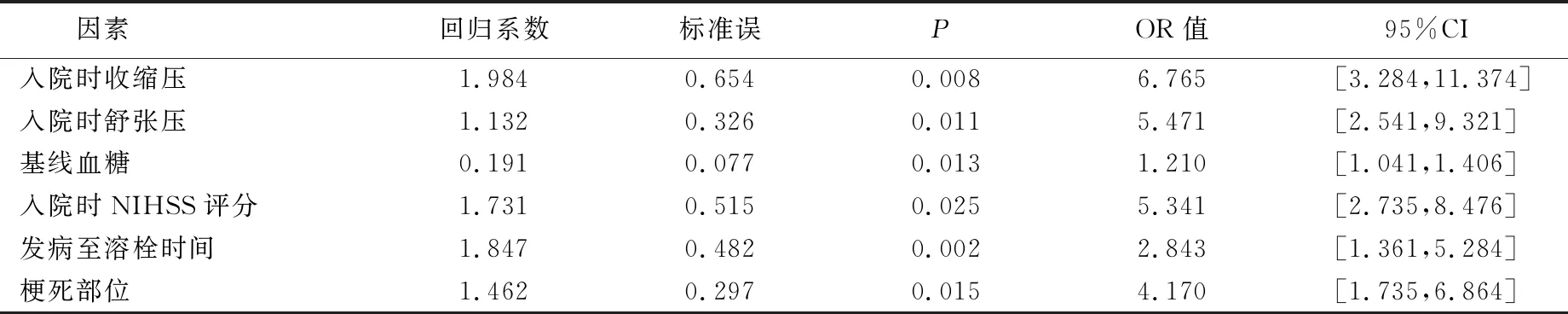
表2 静脉溶栓近期预后的影响因素分析
3 讨 论
急性脑梗死是临床常见的脑卒中类型,具有高发病率、高致残率、高死亡率[6]的特点,早发现、早识别、尽早再灌注是急性脑梗死治疗的关键。缺血半暗带的存在为急性脑梗死的溶栓治疗提供理论依据,通过超早期静脉溶栓治疗,使闭塞的脑动脉血管再通,恢复脑组织灌注,从而挽救缺血脑组织,进一步减轻神经功能缺损。目前静脉溶栓治疗已成为急性脑梗死血管再通的首选治疗方式。
本研究选取的211例病人严格把控时间窗、静脉溶栓适应证及禁忌证,按照标准治疗方案,予以静脉溶栓。分析表明:入院时NIHSS评分是影响急性脑梗死静脉溶栓近期预后的重要因素。基线NIHSS评分6~8分多考虑存在大血管闭塞[7]。颈内动脉系统大血管闭塞临床表现严重,侧支循环代偿差,梗死面积大,静脉溶栓再通率低,近期预后差。采用NIHSS评分评定神经功能缺损程度,若短时间内血管再通,血流得到再灌注,溶栓后病人症状明显改善。早期获得血管再通及缺血再灌注后,溶栓后24 h病人症状改善较好。溶栓后24 h临床症状改善与否,可反映脑组织再灌注情况,早期获得血管再通及缺血脑组织再灌注,可减小脑梗死区域,改善神经功能及预后[8]。入院时NIHSS评分是影响急性脑梗死静脉溶栓近期预后的因素,与相关研究结果[9-11]一致。
本研究结果显示,发病至溶栓时间越短,即溶栓开展时间越早,病人预后生活能力恢复较好,症状开始到血管内治疗时间与临床预后密切相关。发病至开始用药时间越短,病人预后越好。间隔越长可能导致预后不良。机制可能为随着脑组织缺血时间延长,再灌注损伤过程中大量氧自由基生成,破坏脑血管血脑屏障及内皮细胞功能,神经功能恢复差,临床预后差。
本研究结果显示,基线血糖是急性脑梗死静脉溶栓预后的影响因素。一项多中心研究显示:溶栓前血糖水平(>8.0 mmol/L)与溶栓后3个月症状性颅内出血、不良预后率及死亡率密切相关[12]。多项研究证实,溶栓前高血糖与病人不良预后显著相关[13-14]。脑卒中急性期高血糖主要包括既往已明确或未明确的糖代谢异常,急性脑卒中出现高水平应激性高血糖和脑卒中发生后应激性高血糖。应激性高血糖的脑卒中病人神经功能恢复差且缓慢,再发急性脑卒中风险更大。对于静脉溶栓病人,血液高血糖及高胰岛素水平导致血液高凝状态,影响纤溶系统,从而降低血管再通率[14-16]。高血糖同时破坏血脑屏障,损伤血管内皮功能,导致再灌注后出血转化发生率增加[17-18]。较基线血糖水平而言,糖尿病史与溶栓后脑卒中预后相关性明显。30%~50%的急性脑梗死病人存在应激性高血糖,这种情况出现在糖尿病病人,也见于非糖尿病病人。与长期慢性高血糖危害相比,脑卒中后应激性高血糖与不良预后关系密切[14]。
入院血压是急性脑梗死静脉溶栓近期预后的重要影响因素。血压较高会引起颅内小血管血管壁透明样变及微动脉瘤形成,易导致溶栓后出血转化。有研究表明,收缩压140~150 mmHg的急性脑梗死病人临床预后良好,血压>(180~185)/(100~110)mmHg可能加重脑水肿和脑出血风险。一项研究显示,收缩压升高可增加急性脑梗死溶栓后出血转化的危险[19]。本研究结果显示,入院收缩压、入院舒张压均是影响急性脑梗死病人近期预后的因素。血压过低同时引起脑组织灌注不良,加重缺血半暗带损伤。静脉溶栓治疗中既要积极控制较高的血压,也要避免血压过低,以减少脑组织过度灌注的出血转化风险或灌注不足引发的早期神经功能恶化。关于血压对急性脑梗死预后的影响存在争议[20],有待进一步研究明确具体机制。
本研究结果显示,后循环梗死病人中46例预后良好,前循环梗死病人中71例预后良好。故梗死部位是影响急性脑梗死静脉溶栓近期预后的影响因素,前循环急性脑梗死病人较后循环预后差。一项前瞻性研究显示,牛津郡社区卒中计划(OCSP)分型可较好地预测急性脑梗死静脉溶栓病人临床结局,包括症状性颅内出血[21]。基于病因及发病机制的TOAST分型预后提示,大动脉粥样硬化、心源性栓塞与不良预后显著相关,其中心源性栓塞病人预后不良比例更高。有研究显示,C反应蛋白为急性脑梗死预后的独立预测指标[22],C反应蛋白水平升高与急性脑梗死病人不良预后显著相关。
综上所述,静脉溶栓治疗可改善急性脑梗死病人近期预后,入院时NIHSS评分、发病至溶栓时间和梗死部位、入院血压、基线血糖是急性脑梗死病人静脉溶栓期预后的影响因素。今后应继续扩大样本量开展前瞻性研究、多因素分析,为临床治疗提供依据,以获得较好的溶栓疗效,更大程度改善病人预后。
