血浆置换与双重血浆分子吸附系统单用或联合使用治疗HBV相关慢加急性肝衰竭患者预后预测模型的建立与评估
2022-01-06黄贝贝李文渊郑晓玮江守伟张振华
黄贝贝, 宁 玲, 李文渊, 郑晓玮, 张 玥, 江守伟, 张振华, 李 磊
1 安徽医科大学附属省立医院 感染病科, 合肥 230001; 2 安徽医科大学第二附属医院 感染和肝病科, 合肥 230601
据报道我国约有1.3亿HBV感染者,其中约3千万为慢性感染[1]。HBV感染相关慢加急性肝衰竭(hepatitis B virus infection related acute-on-chronic liver failure,HBV-ACLF)在慢性HBV感染基础上发生,主要表现为恶心、呕吐、疲劳、黄疸进行性上升、凝血功能障碍等急性肝功能失代偿。同时可合并肝性脑病、腹水、肝肾综合征等并发症[2]。ACLF的内科治疗效果不佳,病死率高,严重威胁患者生命安全。肝移植可以有效地提高这些患者的生存率,然而因供体肝的严重缺乏和经济负担问题使我国肝移植的开展受到了较大限制[3]。目前临床上各种人工肝支持系统(artificial liver support system,ALSS)已被广泛的用于治疗ACLF,多项研究[4-5]证实,ALSS可以延长患者的生存期。我国目前较为常用的ALSS模式有:血浆置换(plasma exchange,PE) 、血浆灌流、血浆滤过、血浆透析、血浆滤过透析、双重血浆分子吸附系统(dual plasma molecular adsorption system,DPMAS) 和联合模式(PE+DPMAS)等。本中心主要使用的人工肝模式为PE、DPMAS及PE+DPMAS,本研究就经过此类模式治疗的HBV-ACLF患者24周生存预后进行研究。
目前对于肝衰竭患者的预后评价主要采用终末期肝病模型(MELD)[6]和MELD-Na评分[7],但这些模型是否适用于评估接受ALSS治疗的HBV-ACLF患者的预后尚不明确。本研究分析了行PE、DPMAS及两者联合模式治疗的HBV-ACLF患者的24周生存预后的独立影响因素,建立了一种新的生存预测模型,并对新建立的预测模型进行了验证。
1 资料与方法
1.1 研究对象 收集2015年1月—2019年12月在安徽医科大学附属省立医院接受PE+DPMAS治疗的HBV-ACLF患者为建模组,另收集2018年1月—2020年1月在安徽医科大学第二附属医院接受PE+DPMAS治疗的HBV-ACLF患者为验证组。HBV-ACLF的诊断标准参照《肝衰竭诊治指南(2018年版)》[2],并排除合并恶性肿瘤、妊娠、合并其他严重疾病等情况。所有的患者除接受PE+DPMAS外,均接受针对HBV-ACLF的内科综合治疗,包括口服抗病毒药物、保肝降酶、输白蛋白等对症治疗。
1.2 研究方法 对行PE+DPMAS治疗的HBV-ACLF患者进行回顾性研究,随访其24周的生存情况。收集患者诊断HBV-ACLF时的临床资料、实验室检测结果及并发症情况,实验室指标包括:TBil、INR、Alb、肌酐(Cr)、血清钠(Na)等。临床并发症包括肝肾综合征、腹水、肝性脑病、消化道出血。同时计算MELD评分及MELD-Na评分。MELD=3.78×In[TBil(mg/dL)]+11.2×In[INR]+9.57×In[Cr(mg/dL)]+6.43×(病因:胆汁性或酒精性0,其他1);MELD-Na=MELD+1.59×[135-Na (mmol/L)]。
1.3 伦理学审查 本研究通过安徽医科大学附属省立医院医学伦理委员会审批,批号:2021-RE-006,患者及家属均签署知情同意书。

2 结果
2.1 一般资料 本研究共纳入建模组患者133例和验证组患者55例。建模组患者的INR(P=0.001)、Cr(P<0.001)均高于验证组患者,同时验证组患者的MELD(P<0.001)和MELD-Na(P=0.002)评分均低于建模组患者。2组患者其他指标比较,差异均无统计学意义(P值均>0.05)(表1)。
2.2 患者24周生存的影响因素分析 根据24周的生存情况,将建模组患者分为生存组(n=71)和死亡组(n=62)(表2)。生存组患者较死亡组患者更为年轻(P<0.001)。死亡组合并有肝肾综合征(P=0.005)、肝性脑病(P=0.002)、消化道出血(P=0.008)的患者较生存组多。死亡组患者的TBil(P=0.001)、INR(P<0.001)和Cr(P=0.015)较生存组高。死亡组患者的Alb(P=0.035)和PLT(P=0.002)水平较生存组低。进一步进行Cox多因素分析后,年龄(HR=1.030,P=0.013)、TBil(HR=1.018,P<0.001)、INR(HR=1.517,P<0.001)和PLT(HR=0.993,P=0.04)是HBV-ACLF患者24周生存的独立影响因素。
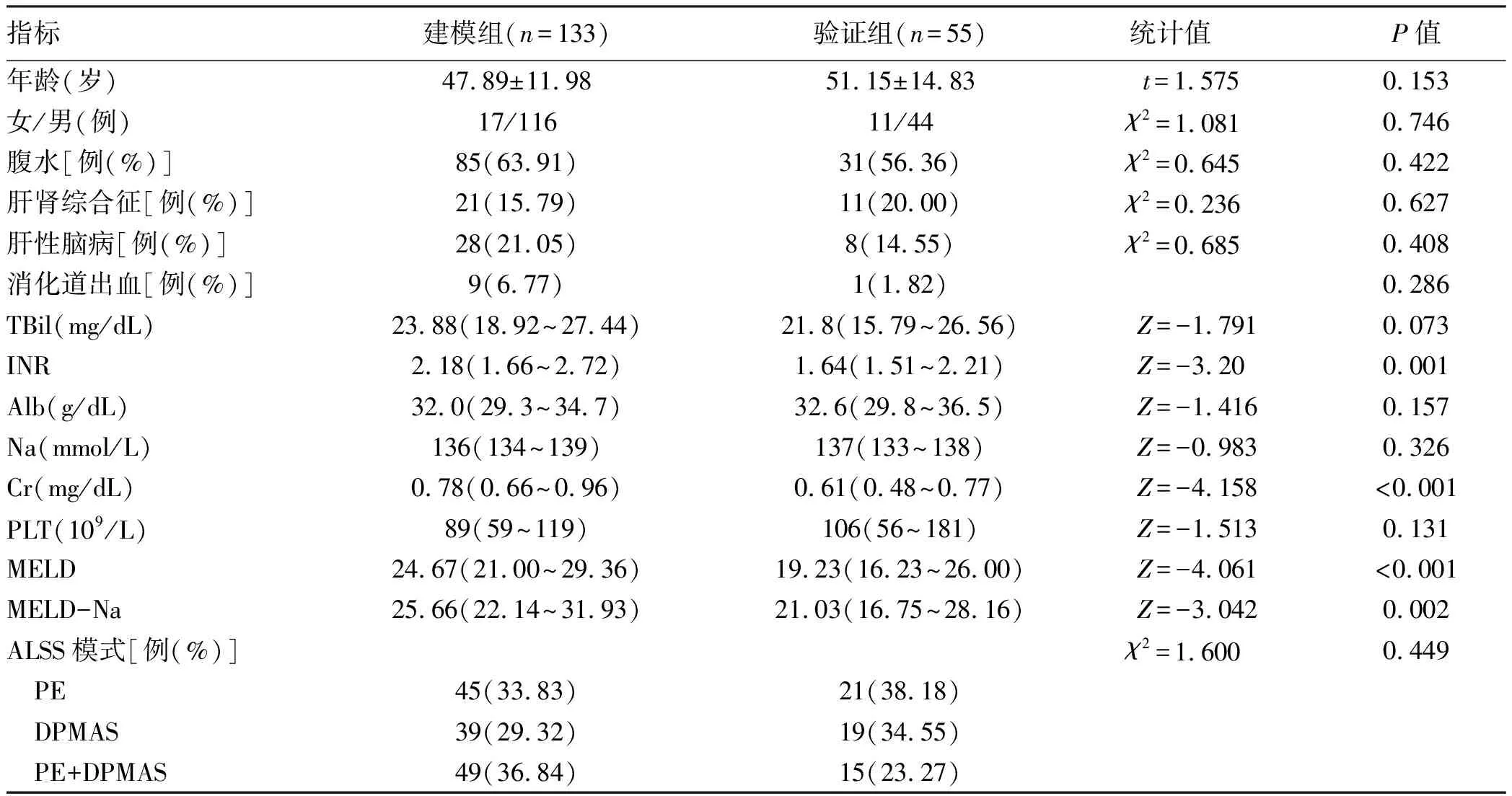
表1 建模组和验证组患者一般资料比较
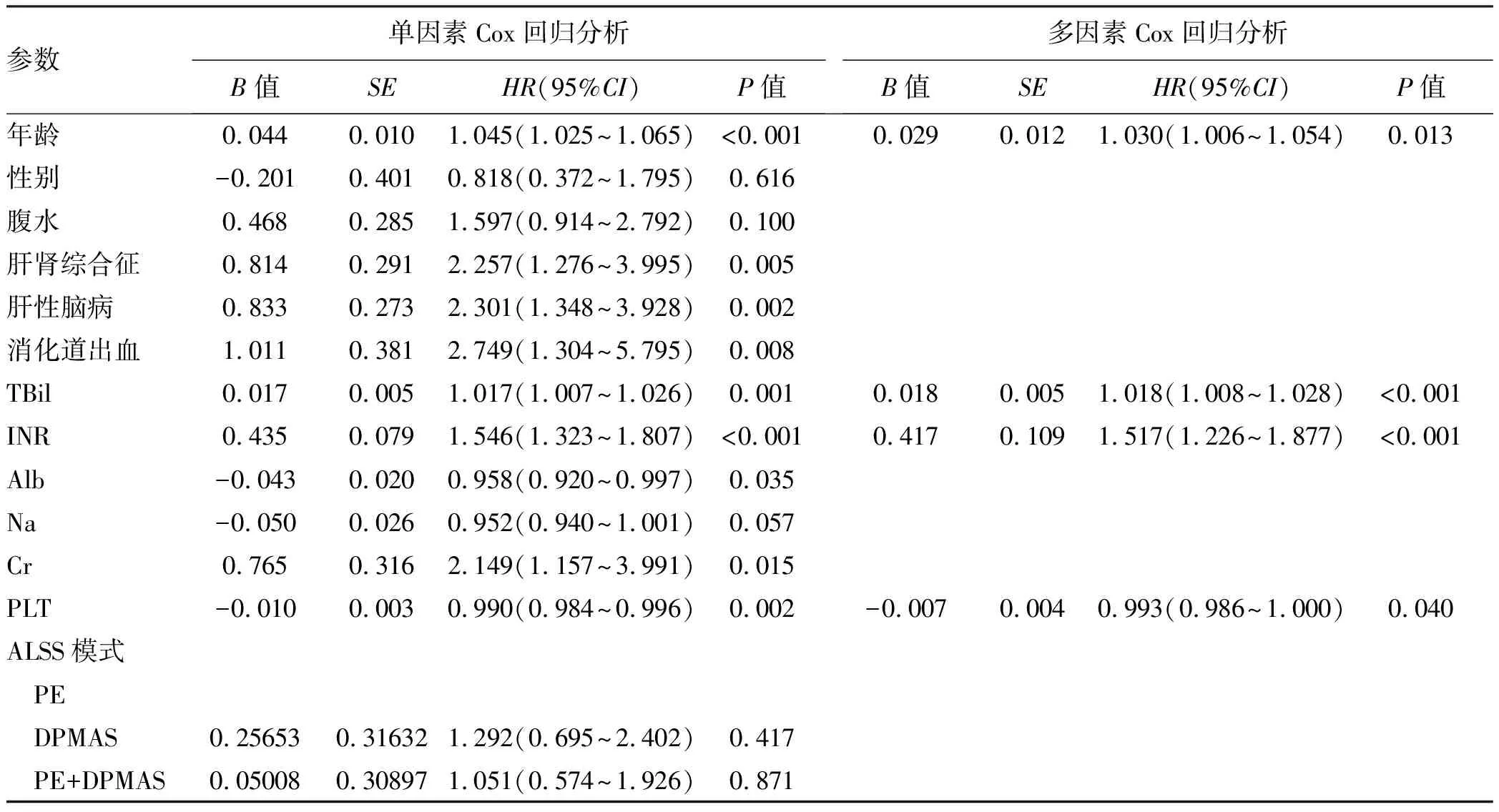
表2 建模组患者24周生存预后的单因素和多因素Cox回归分析
2.3 患者24周生存预测模型的建立 根据Cox多因素分析结果,建立一个新的行PE+DPMAS治疗的HBV-ACLF患者预后预测模型,即ATIP=0.029×年龄(岁)+0.018×TBil(mg/dL)+0.417×INR-0.007×PLT(109/L)。ATIP模型的AUC(0.863)显著高于MELD评分(AUC=0.777,P=0.012)和MELD-Na评分(AUC=0.768,P=0.012)。建立的预测模型在验证组中进行进一步验证。与建模组一致,ATIP模型在所有预后模型中AUC最高,与MELD评分(AUC=0.712,P=0.011)、MELD-Na评分(AUC=0.691,P=0.010)比较,差异均有统计学意义(表3,图1)。

注:a,模型组;b,验证组。图1 不同预后模型预测HBV-ACLF患者24周生存的 ROC曲线
3 讨论
尽管有效的抗HBV药物已经得到了广泛的应用,但各种诱因导致的HBV-ACLF仍较为常见,且患者的生存预后差[8]。HBV-ACLF患者目前已经成为我国肝移植限期手术的主要来源之一,然而由于肝脏供体的严重紧缺,对于HBV-ACLF的主要治疗手段和移植前处理仍依赖ALSS。有报道[9]称,若能在肝移植前设法降低MELD评分,可有效改善HBV-ACLF患者的预后。同时有报道[10-11]指出PE治疗可显著降低HBV-ACLF患者的TBil、转氨酶和INR水平,改善MELD评分,延长患者的生存时间。Xu等[12]也证实了ALSS在为HBV-ACLF患者等待肝移植争取时间支持方面具有重要现实意义。
尽管在东西方国家已经推导并验证了数个ACLF患者生存的预测模型,但由于中西方关于肝衰竭病因学和治疗理念上的差异,对我国的现实指导意义有限。而关于HBV-ACLF患者接受ALSS治疗生存的预后模型尚未见报道。MELD模型是2000年由Malinchoc建立的用来预测行经颈静脉肝内门体分流术的肝硬化患者的短期预后模型,后被逐渐应用于多种肝病的预后预测[13]。之后在此基础上优化衍生出MELD-Na等评分系统。MELD和MELD-Na评分可操作性强,临床应用较为广泛。这两个预后模型均提示TBil和INR与肝衰竭患者的预后密切相关[14-15]。血清TBil是反映肝功能损害严重程度的可靠指标,INR是肝衰竭早期预警和病情进展的敏感指标,与患者预后显著相关[16-18]。本研究也证实了TBil、INR对接受PE+DPMAS模式治疗的HBV-ACLF患者24周生存具有重要影响。在Xia等[19]的研究中曾用MELD评分预测ALSS的治疗效果,但在本研究中患者MELD评分的AUC明显小于所建立的ATIP模型。同时结果显示MELD-Na的AUC在三个预后评估模型中是最低的,提示其更适用于顽固性低钠血症患者的生存预后预测。当ATIP模型评分>0.31时,PE+DPMAS治疗的HBV-ACLF患者生存率明显下降。
在本研究中,根据Cox回归分析发现PLT是行PE+DPMAS治疗的HBV-ACLF患者的保护因素,提示PLT越低患者的预后越差。PLT主要来源于骨髓成熟的巨核细胞,通过黏附、聚集、释放凝血因子等在机体止血中起重要作用[20]。在肝衰竭的患者中,促血小板生成素水平降低[21-22]、骨髓抑制[23]、脾功能亢进[24]、弥漫性血管内凝血[25]的发生均可以导致PLT水平的降低。既往有报道[25]指出在肝硬化和肝衰竭患者中,肝脏凝血机制异常可引起肝内的弥散性血管内凝血形成,导致PLT凝血消耗。许姗姗等[26]对HBV-ACLF患者进行多因素logistic分析后发现,PLT是其独立影响因素,PLT减少可能与其参与肝脏微循环消耗有关。石新星等[27]的研究也证实了PLT减少是影响HBV-ACLF患者预后的独立影响因素。有研究[28]通过对ACLF患者PLT计数的动态观察发现,ACLF死亡患者PLT数量下降幅度明显增大,HBV-ACLF患者恢复时,PLT计数明显回升。另外有研究[29]报道PLT含有丰富的细胞因子,如5-羟色胺,可以促进肝脏细胞的再生。明确PLT变化在ACLF发生发展中的意义有助于为探索新的治疗方法提供线索。本研究结果与以往相关研究的结果相符,提示血小板是行PE+DPMAS治疗的ACLF患者预后的独立影响因素。

表3 行PE+DPMAS治疗的HBV-ACLF患者预后评分系统预测价值比较
另外,与未纳入研究的其他肝衰竭评分系统,如CTP评分、SOFA评分、APACHE评分等相比,ATIP模型具有指标客观,临床易获取和计算相对简便等优点,因此更适用于我国的临床实际。本研究也比较了PE、DPMAS和联合模式ALSS对预后的影响,结果发现ALSS模式对HBV-ACLF患者24周生存无影响。
本研究尚具有一定的局限性。本研究中没有与只接受常规药物治疗的HBV-ACLF患者进行比较,且纳入研究的病例数相对较少。尽管结果证实建立的新模型相对MELD和MELD-Na模型具有更好的预测效能,但仅基于行PE+DPMAS治疗的HBV-ACLF患者,该模型是否可以应用于其他病因导致的ACLF,还需要进一步研究验证。
综上所述,本研究通过回顾性分析PE+DPMAS治疗的HBV-ACLF患者的24周生存情况,发现TBil、INR、年龄和PLT是其独立影响因素。根据这些因素建立的ATIP预测模型优于经典的MELD评分和MELD-Na评分模型,对于行PE+DPMAS治疗的HBV-ACLF患者24周生存具有更佳的预测效能。对于经ATIP模型预测预后较差的患者,应优先考虑进行肝移植手术。这对于临床针对HBV-ACLF患者及时调整治疗策略、科学利用稀缺的供肝资源、改善患者预后具有现实指导意义。
利益冲突声明:本研究不存在研究者、伦理委员会成员、受试者监护人以及与公开研究成果有关的利益冲突。
作者贡献声明:李磊、张振华对研究的思路或设计有关键贡献;黄贝贝、宁玲、李文渊、郑晓玮、张玥参与了研究数据的获取分析解释过程;黄贝贝、宁玲、江守伟参与起草或修改文章关键内容。
