规范抗凝对心房颤动住院患者预后的影响
2022-01-06刘心遥张溪林高兆芳史旭波邓可武
白 英, 刘心遥, 张溪林, 高兆芳, 史旭波, 邓可武
(1.首都医科大学附属北京同仁医院心血管中心,北京 100730;2.秦皇岛市疾病预防控制中心计划免疫科,河北 秦皇岛 066000)
心房颤动(房颤)是临床上常见的心律失常。房颤增加卒中的发生风险[1],而采用抗凝剂预防房颤相关的卒中又会增加出血的发生风险,因此近年来关于房颤的诊治受到广泛关注[2-3]。尽管指南根据CHA2DS2-VASc(心力衰竭、高血压、年龄、糖尿病、卒中/血栓形成-血管性疾病、年龄、女性)评分分层推荐抗凝治疗方案,但是临床实践与指南仍有较大差距[4-5]。为了探讨按照指南推荐的抗凝方案(即规范抗凝)充分抗凝和未按照指南推荐的方案抗凝(即未规范抗凝)对预后的影响,本研究采用房颤住院患者的真实数据,评估规范抗凝与未规范抗凝的风险和获益。
一、研究对象
对象与方法
回顾性分析我院2008年9月至2018年12月的房颤住院患者,入选流程参见文献[6]。排除无法得到入院前抗栓信息的患者。共纳入了5 526例房颤患者,年龄(70.90±12.29)岁。其中男性3 074例,女性2 452例;阵发性房颤2 893例(52.35%),非阵发性房颤2 214例(40.07%),419例(7.58%)无法判断房颤类型。本研究通过了我院伦理委员会(编号:TRECKY-2020-097)审查,免知情同意书。根据住院患者入院前口服的抗栓药物是否符合指南推荐的抗栓方案,将纳入的患者分为规范抗凝组与不规范抗凝组。规范抗凝组包括:①如果CHA2DS2-VASc≥2分,使用华法林、新型口服抗凝药物(novel anticoagulant,NOAC)(如达比加群或利伐沙班)抗凝的患者;②如果CHA2DS2-VASc=1分,抗凝、抗血小板或不抗凝或不抗血小板的患者;③如果CHA2DS2-VASc=0分,不抗栓的患者。将不满足上述条件的患者纳入不规范抗凝组。
二、方法
依据住院记录、病程记录和出院诊断确认结局,包括任何出血、大出血、小出血、胃出血、卒中和死亡。参照既往的研究资料,将大出血的定义如下:①24 h内血红蛋白水平降低≥2 g/L或者输血≥2 U;②关键部位或重要器官出现有症状的出血;③血红蛋白水平下降≥5 g/L的出血或需要输血≥4 U的出血,需要使用血管活性药物或需要外科手术的出血。不符合大出血的出血归类为小出血。
三、统计分析
采用SPSS 24.0软件(美国SPSS公司)进行统计分析。连续变量采用x±s表示,分类变量采用数量(%)表示。连续变量采用χ2检验,分类变量采用独立样本t检验进行比较。计算房颤队列终点事件的数量和发生率。进行单变量和多变量Logistic回归分析探索住院期间终点事件的发生风险。多变量分析校正因素包括性别、年龄、阵发性房颤、高血压、糖尿病、心力衰竭病史、卒中病史,慢性肾脏病(chronic kidney disease,CKD)Ⅲ~Ⅴ期。 对 高CHA2DS2-VASc评分和高HAS-BLED[高血压、异常肝/肾功能、卒中、出血、国际标准化比值(international normalized ratio,INR)不稳定、年龄>65岁老年患者、药物/饮酒]评分的患者进行亚组分析。P<0.05为差异有统计学意义。
结 果
一、基线特征
5 526例房颤患者中1 480例(22.78%)接受了规范抗凝治疗。与规范抗凝治疗的患者相比,没有规范抗凝治疗的患者年龄更大,多为男性,并且有卒中史、高血压、糖尿病、心力衰竭病史、陈旧心肌梗死、CKDⅢ~Ⅴ期、贫血和慢性肺部疾病病史(均P<0.05)(见表1)。

表1 2组患者基线资料比较[x±s/n(%)]
二、住院期间死亡和出血的风险
接受规范凝血治疗的患者死亡28例(1.89%),未规范凝血治疗的患者死亡298例(7.37%)。采用规范抗凝治疗的患者发生全因死亡的风险[校正的优势比(odds ratio,OR)=0.66,95%置信区间(confidence interval,CI):0.42~1.02,P=0.06],发生任何出血(校正的OR=1.04,95%CI:0.77~1.39,P=0.81)、大出血(校正的OR=1.00,95%CI:0.66~1.51,P=0.99),小出血(校正的OR=1.05,95%CI:0.72~1.54,P=0.79)和消化道出血(校正的OR=1.05,95%CI:0.72~1.53,P=0.82)的风险与未规范抗凝治疗的患者相似(见表2)。

表2 预后风险[n/OR(95%CI)]
三、住院期间的卒中风险
接受规范抗凝治疗的患者卒中为72例(4.9%),未规范抗凝治疗的患者卒中为361例(8.9%)。经多因素Logistic回归分析,规范抗凝治疗的患者卒中风险(校正的OR=0.68,95%CI:0.50~0.92,P=0.01)较低(见表2)。
四、亚组分析
在高CHA2DS2-VASc评分和高HAS-BLED评分的患者中,采用规范抗凝治疗患者的全因死亡风险降低(OR=0.36,95%CI:0.17~0.75,P=0.006),出血和卒中风险与未规范抗凝治疗患者差异无统计学意义(见表3)。
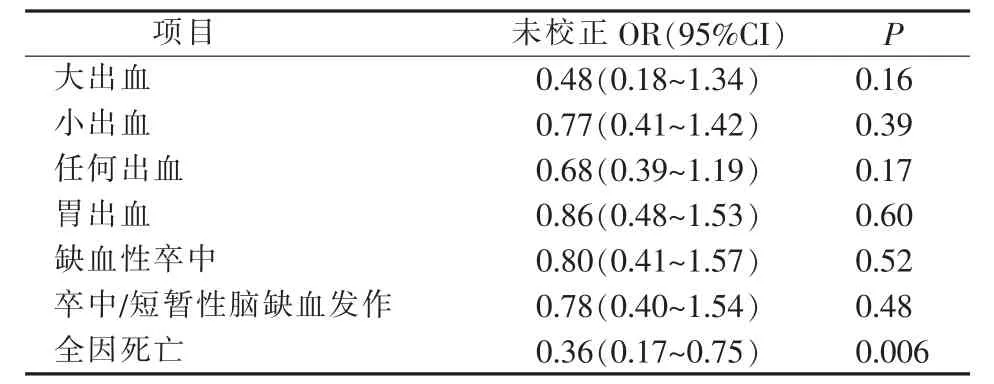
表3高CHA2DS2-VASc评分和高HAS-BLED评分房颤患者风险预后
讨 论
本研究发现,按CHA2DS2-VASc评分分层的抗凝治疗方案可降低卒中的风险,但不会增加任何出血、大出血、小出血、胃出血和全因死亡的风险。
虽然NOAC的使用提高了抗凝剂的依从性,而且抗凝治疗的益处显而易见[7]。但在我国,依从指南抗凝的比例仍然很低,而且各地区之间差异很大[5]。Hess等[8]的研究发现未规范抗凝治疗患者的死亡风险较高,出血风险较低,卒中的发生风险有增加的趋势,但是差别无统计学意义。本研究发现规范抗凝可以减少卒中风险,这个结论与之前很多研究的结论[9-10]相似。但是本研究发现与规范抗凝相比,不规范抗凝没有增加出血和全因死亡的风险,与既往的研究结果[11]不完全一致。不同于既往“真实世界”的研究采用基线抗凝,本研究采用最接近终点事件的有效抗凝方案。采用基线抗凝方案的研究策略会忽视在随访过程中变更抗凝方案给患者带来的影响。因此,相较于既往的研究方案,本研究更能反映抗凝对于终点事件的影响。在亚组分析中,尽管HAS-BLED评分高提示房颤患者出血风险增加[12-14]。但是本研究发现接受规范抗凝治疗患者发生出血的风险及全因死亡风险与未接受规范抗凝治疗患者相似。本研究为根据指南抗凝提供依据,尤其当存在基础疾病需要使用其他抗栓药物时,仍不应用抗血小板药物取代抗凝药物。
本文存在几点不足。首先,是单中心的回顾性分析;其次,本研究收集了代表我国较高医疗水平的北京三级甲等医院的医疗信息,需要进一步验证其结论是否能广泛推广到其他地区;再次,因为很多患者既往治疗的信息不足,存在较多关于既往抗栓信息的缺失值,这些患者未纳入本研究。因此存在一定的偏倚。
综上,规范的抗凝治疗降低了全因死亡和卒中风险,但不会增加任何出血、大出血、小出血和胃出血的风险。
