血液透析治疗糖尿病肾病与慢性肾小球肾炎的临床研究
2022-01-05叶晓燕
叶晓燕
(惠阳三和医院肾内科,广东 惠州 516211)
糖尿病肾病、慢性肾小球肾炎属于临床常见的慢性肾脏疾病,患者的肾脏功能障碍或缺失,肾小球过滤功能减退,从而导致毒素不断聚集于机体中,严重损伤患者的肌肉、神经及其他脏器,具有较高的病死率。目前临床多采用血液透析治疗慢性肾脏疾病,可帮助患者快速排出体内的有害物质和毒素,维持机体正常的生理功能,但血液透析治疗容易诱发矿物质紊乱综合征、骨代谢紊乱综合征、贫血等并发症,影响治疗、预后效果,而血钙、血磷、血清甲状旁腺激素、红细胞比积、红细胞计数、血红蛋白等水平异常是引起相关并发症的重要因素[1]。有学者指出,在血液透析患者中,帮助其稳定血钙、血磷、血清甲状旁腺激素水平能降低肾性骨病的发生风险,从而有利于患者预后[2]。但有学者也指出,通过血液透析会增加慢性肾脏疾病患者的贫血现象[3]。基于此,本次研究选取87例进行血液透析治疗的糖尿病肾病、慢性肾小球肾炎患者作为研究对象,旨在探究血液透析治疗对不同疾病患者血钙、血磷、血清甲状旁腺激素、贫血相关指标及并发症的影响,现将研究结果作如下报道。
1 资料与方法
1.1 一般资料 回顾性分析2018年11月至2020年11月惠阳三和医院收治的87例进行血液透析患者的临床资料,根据患者病因分为糖尿病肾病组(40例)与慢性肾小球肾炎组(47例)。糖尿病肾病组患者中男性21例,女性19例;年龄30~65岁,平均(42.51±8.35)岁;透析时间0.3~9.3年,平均(4.68±1.07)年。慢性肾小球肾炎组患者中男性24例,女性23例;年龄30~65岁,平均(42.84±8.71)岁;透析时间0.3~9.4年,平均(4.70±1.16)年。两组患者一般资料比较,差异无统计学意义(P> 0.05),组间具有可比性。纳入标准:符合《中国成人糖尿病肾脏病临床诊断的专家共识》[4]与《肾脏内科疾病诊断标准》[5]中关于糖尿病肾病与慢性肾小球肾炎的相关诊断标准,且经肾功能、血糖、糖化血红蛋白等检查确诊者;糖尿病肾病患者尿微量白蛋白排泄率>20 μg/min、空腹血糖>7.0 mmol/L、餐后2 h血糖>11.1 mmol/L,慢性肾小球肾炎患者尿蛋白呈阳性,尿蛋白定量为1~3 g/d;符合血液透析治疗指征等。排除标准:合并恶性肿瘤者;存在内分泌功能紊乱者;有甲状旁腺切除史者;其他因素导致的肾功能损伤者等。本研究经惠阳三和医院医学伦理委员会审核批准。
1.2 治疗方法 所有患者均给予血液透析治疗,采用血液透析机(日本东丽公司,型号:TR800),透析液为碳酸氢钠,透析液流量为500 mL/min,血流量为220~250 mL/min,透析时间为4 h/次,3次/周,治疗1个月后进行疗效评估。
1.3 观察指标 ①比较两组患者治疗1个月后血钙、血磷、血清甲状旁腺激素水平。检查方法:采集所有患者空腹静脉血3 mL,进行离心操作,转速为3 000 r/min,离心时间为10 min,取血清,采用全自动血液生化分析仪检测血钙、血磷水平;采用放射免疫法检测血清甲状旁腺激素水平。②比较两组患者治疗1个月后贫血相关指标,包括红细胞比积、红细胞计数、血红蛋白、血小板计数,血样采集方法同①,采用全自动血液细胞分析仪检测。③比较两组患者治疗1个月后甲状旁腺激素达标率与治疗期间相关并发症发生率,其中甲状旁腺激素水平150~300 ng/L为达标,并发症主要包括消化道出血、低血糖、感染、低蛋白血症、心血管疾病、动静脉内瘘闭塞等。
1.4 统计学方法 使用SPSS 22.0统计软件分析数据,血清甲状旁腺激素达标率、并发症发生率以[例(%)]表示,采用χ2检验;血钙、血磷、血清甲状旁腺激素水平及贫血相关指标以(±s)表示,采用t检验。以P< 0.05为差异有统计学意义。
2 结果
2.1 血钙、血磷、血清甲状旁腺激素水平 治疗1个月后,糖尿病肾病组患者血磷、血清甲状旁腺激素水平均显著低于慢性肾小球肾炎组,差异均有统计学意义(均P< 0.05),两组患者血钙水平比较,差异无统计学意义(P> 0.05),见表 1。
表1 两组患者血钙、血磷、血清甲状旁腺激素水平比较( ±s)

表1 两组患者血钙、血磷、血清甲状旁腺激素水平比较( ±s)
组别 例数 血钙(mmol/L) 血磷(mmol/L) 血清甲状旁腺激素(ng/L)糖尿病肾病组 40 2.32±0.21 2.02±0.25 186.25±30.24慢性肾小球肾炎组 47 2.26±0.19 2.41±0.31 571.25±60.41 t值 1.399 6.383 36.574 P值 >0.05 <0.05 <0.05
2.2 贫血相关指标 治疗1个月后,糖尿病肾病组患者红细胞比积、红细胞计数、血红蛋白均显著低于慢性肾小球肾炎组,血小板计数显著高于慢性肾小球肾炎组,差异均有统计学意义(均P< 0.05),见表2。
表2 两组患者贫血相关指标比较( ±s)
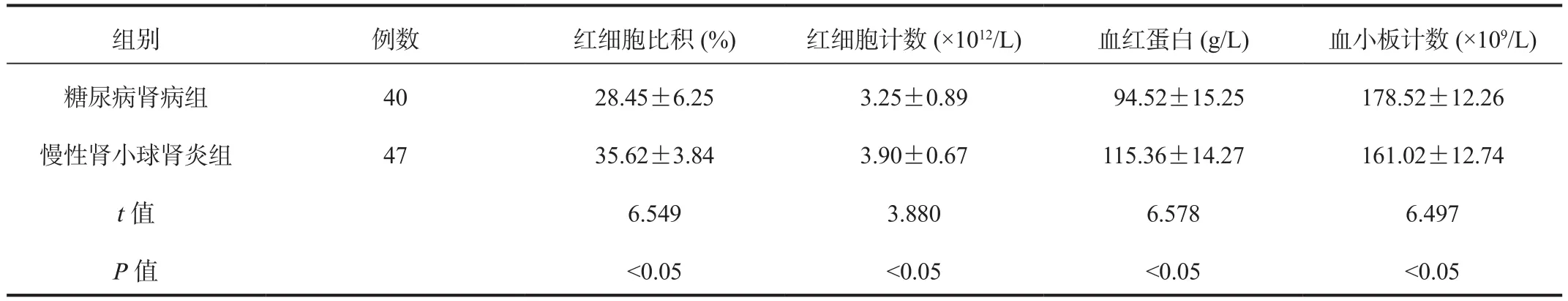
表2 两组患者贫血相关指标比较( ±s)
组别 例数 红细胞比积(%) 红细胞计数(×1012/L) 血红蛋白(g/L) 血小板计数(×109/L)糖尿病肾病组 40 28.45±6.25 3.25±0.89 94.52±15.25 178.52±12.26慢性肾小球肾炎组 47 35.62±3.84 3.90±0.67 115.36±14.27 161.02±12.74 t值 6.549 3.880 6.578 6.497 P值 <0.05 <0.05 <0.05 <0.05
2.3 血清甲状旁腺激素达标率、并发症发生率 糖尿病肾病组患者血清甲状旁腺激素达标率与并发症总发生率均显著高于慢性肾小球肾炎组,差异均有统计学意义(均P< 0.05),见表 3。
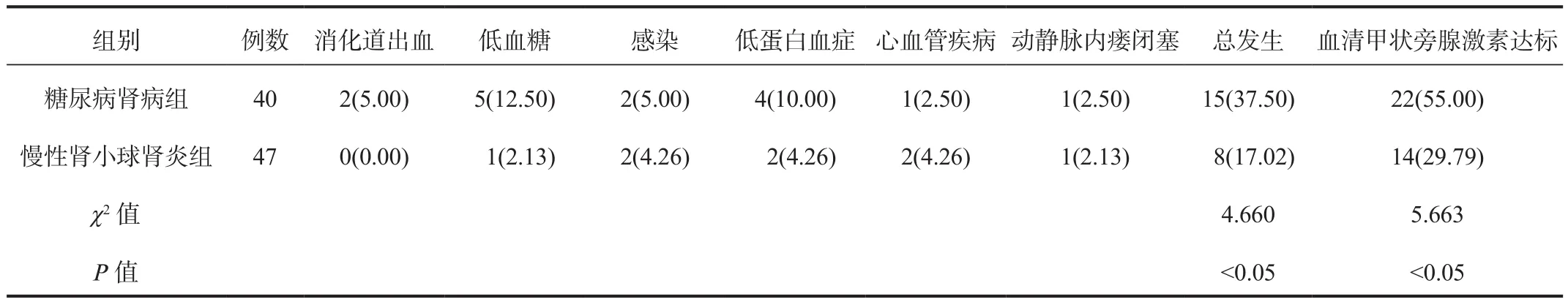
表3 两组患者并发症发生率和血清甲状旁腺激素达标率比较[例(%)]
3 讨论
慢性肾脏疾病属于临床常见的慢性疾病,可使患者肾脏功能持续性减退,引起血磷、血钙水平升高,降低机体中的活性维生素D水平,促进甲状旁腺的分泌功能,进而诱发继发性甲状腺功能亢进,威胁患者的生命安全。有学者指出,慢性肾脏疾病患者机体内血清甲状旁腺激素水平异常升高,极易引发甲状腺疾病,从而导致机体免疫功能下降、软组织钙化及心血管疾病等,累及多个器官,使病死风险增加[6]。因此,临床在为慢性肾脏疾病患者进行血液透析治疗时,应重视其机体内的血磷、血钙、血清甲状旁腺激素水平变化情况。
本次研究结果显示,糖尿病肾病组患者血磷、血清甲状旁腺激素水平均显著低于慢性肾小球肾炎组,两组患者血钙水平比较,差异无统计学意义,说明血液透析治疗对慢性肾小球肾炎、糖尿病肾病患者的血磷、血清甲状旁腺激素水平影响较大。但慢性肾小球肾炎组患者血清甲状旁腺激素水平远高于正常范围,最终的达标率仅为29.79%,显著低于糖尿病肾病组的55.00%,其原因主要在于,慢性肾小球肾炎患者体内的维生素D代谢产物明显减少,且长时间的透析容易造成骨骼抵抗、磷酸盐潴留、继发甲状腺功能亢进等,从而导致血清甲状旁腺激素水平异常升高[7]。有研究指出,血清甲状旁腺激素水平升高是影响高转化型肾性骨病的独立危险因素之一[8]。因此,在血液透析治疗中,临床需重视慢性肾小球肾炎患者的甲状旁腺激素水平升高现象,避免患者病情加重。与慢性肾小球肾炎患者相比,糖尿病肾病患者矿物质代谢过程、机制更为复杂与紊乱,由于患者长期处于高血糖状态,进而容易引起血清甲状旁腺激素水平降低,诱发低转化型肾性骨病。与此同时,血糖过高会影响机体的甲状旁腺腺体分泌甲状旁腺激素,导致其功能减弱,降低患者对钙离子的反应敏感性。加上糖尿病肾病患者的病程长,其血管已出现严重病变,更容易导致甲状旁腺腺体血供差,降低甲状旁腺激素分泌量。但糖尿病肾病患者的血清甲状旁腺激素达标率相对较高,这主要是因为患者的肾小管排磷功能强,且健存肾单位与慢性肾小球肾炎患者相比较多,加上患者磷摄入较少、长期饮食控制等,因此达标率更高。周露等[9]学者在相关研究中也指出,糖尿病肾病患者的血清甲状旁腺激素达标率为58.8%,明显高于慢性肾小球肾炎患者的28.9%。同时,慢性肾脏疾病患者在血液透析期间会服用含钙剂,因此对两组患者血钙水平影响较小。
慢性肾脏疾病患者肾功能严重不全,加上毒素容易抑制骨髓功能,进而影响其自身的造血功能。血液透析会帮助患者代谢掉体内的毒素,维持其水、电解质平衡,但同时也会引起患者不同程度的失血现象,导致促红细胞生成素缺乏、铁摄入不足等,最终造成血液透析不充分,影响疗效[10]。本研究结果显示,糖尿病肾病组患者红细胞比积、红细胞计数、血红蛋白水平均显著低于慢性肾小球肾炎组,而血小板计数显著高于慢性肾小球肾炎组,提示糖尿病肾病患者经过透析治疗后贫血现象更严重,其原因在于,糖尿病肾病患者的血糖水平不稳定,加上严格的饮食控制,可引起其机体能量消耗过大、营养摄入不足,从而导致营养比例失衡,诱发贫血;同时,糖尿病患者自身体内的促红细胞生成素分泌受疾病影响,已受到一定程度的抑制,而慢性肾小球肾炎患者的血糖水平相对稳定,因而在血液透析治疗后,糖尿病肾病患者患者比慢性肾小球肾炎患者更容易出现贫血现象[11]。
本研究结果显示,糖尿病患者患者并发症总发生率显著高于慢性肾小球肾炎组,这提示糖尿病肾病患者进行血液透析治疗的并发症发生风险高于慢性肾小球肾炎患者,主要是由于糖尿病肾病患者的糖代谢和内分泌系统功能紊乱,所以容易出现低血糖现象,在血液透析治疗过程中,还会引起患者的糖激素水平异常升高,降低葡萄糖的敏感性,进而诱发长时间的低血糖现象;同时,糖尿病肾病患者也存在神经系统紊乱和全身血管病变现象,血液透析会引起机体血液流变学异常改变,从而增加心血管疾病发生风险,而长时间的低血糖若得不到有效控制,便会导致糖尿病肾病患者的交感神经异常兴奋,引起机体、大脑、细胞缺血、缺氧,故而加剧出血、动静脉内瘘闭塞、感染等并发症的发生[12-13]。因此,糖尿病肾病患者在进行血液透析治疗时,应加强并发症干预,适当进行个性化胰岛素治疗,减少血糖波动,以保证最终的疗效。
综上,糖尿病肾病患者经过血液透析治疗后,其血磷、血清甲状旁腺激素水平显著低于慢性肾小球肾炎血液透析治疗的患者,疗效较为理想,但患者并发症较多,贫血情况较慢性肾小球肾炎血液透析治疗患者严重,且两者的血清甲状旁腺激素达标率存在差异,临床应针对不同疾病患者的情况制定合适的血液透析治疗方案,以保证最终的疗效。
