经鼻高流量氧疗与无创呼吸机对重症肺炎所致急性呼吸窘迫综合征患者的疗效对比
2022-01-05陈冬旭
李 健,李 严,陈冬旭
(1.哈尔滨市第六医院重症医学科;2.哈尔滨市第六医院感染科九病区,黑龙江 哈尔滨 150036)
急性呼吸窘迫综合征是重症肺炎早期最严重的并发症和主要死因,单独的鼻导管吸氧或面罩吸氧对急性呼吸窘迫综合征患者呼吸困难症状改善效果不大,临床需要通过呼吸机辅助通气提高患者通气量,改善患者气体交换能力。无创正压通气可减少机械操作对气道的损伤,更有利于患者扩张支气管,降低气道阻力,使萎缩肺泡实现重新扩张,进而改善呼吸功能,但需保持气道的安全通畅,及时清除气道内分泌物,且其不适用于严重面部损伤的患者[1]。经鼻高流量氧疗是在呼吸疾病中应用较为广泛的一种通气方式,不仅可为患者提供精准、舒适的高流量氧气,还能给患者气道增加一定的正压,减少呼吸困难的发生[2]。本研究旨在探讨经鼻高流量氧疗与无创呼吸机对重症肺炎所致急性呼吸窘迫综合征患者呼吸频率(RR)、心率(HR)、平均动脉压(MAP)、血氧饱和度(SpO2)、氧合指数(PaO2/FiO2)、动脉血二氧化碳分压(PaCO2)水平的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取哈尔滨市第六医院2018年10月至2021年4月收治的74例重症肺炎所致急性呼吸窘迫综合征患者作为研究对象,按照随机数字表法将其分为对照组和观察组,各37例。对照组患者中男性16例,女性21例;年龄40~76岁,平均(55.79±8.27)岁;急性生理功能和慢性健康状况评分系统Ⅱ(APACHE Ⅱ)[3]评分8~35分,平均(14.46±4.36)分。观察组患者中男性14例,女性23例;年龄42~77岁,平均(56.14±7.47)岁;APACHE Ⅱ评分8~37分,平均(14.32±4.12)分。两组患者一般资料比较,差异无统计学意义(P>0.05),组间具有可比性。纳入标准:符合《呼吸内科急症》[4]中急性呼吸窘迫综合征的相关诊断标准者;有呼吸困难、慢性咳嗽、咳痰等呼吸道症状者;治疗前3 d未服用支气管扩张剂者等。排除标准:合并心源性肺水肿者;既往有肺部、食管或气管手术史者;严重呼吸衰竭者;合并其他严重器质性疾病者;不配合者等。本研究经哈尔滨市第六医院医学伦理委员会批准,患者及家属均签署知情同意书。
1.2 治疗方法 所有患者入院后均采用抗感染、抗病毒、抗休克等常规治疗。对照组患者采用呼吸机(美国RESPIRONICS伟康公司,型号:BiPAP A40)进行无创正压通气治疗,保持面罩密闭且舒适,选择自主触发/定时模式,吸气压力设置为15~20 cmH2O(1 cmH2O =0.098 kPa),呼气压力设置为4~7 cmH2O,RR 14~19次/min,呼吸比为1∶1 ~ 1∶2,吸氧浓度根据血气分析结果进行调节;每隔6 h震肺排痰1 h,鼓励患者自主咳嗽排痰,通常前3~5 d全天使用机械通气,随后根据病情变化逐渐缩短通气时间,降低压力水平,直至患者可自主呼吸。观察组患者采用高流量呼吸湿化治疗仪(沈阳迈思医疗科技有限公司,型号:HUMID-BHR),初始气体流速设定30~40 L/min,温度37 ℃。根据SpO2调整吸入氧浓度(FiO2),使SpO2维持在92%~96%,结合血气分析结果调整,可以逐渐增加吸气流量,提高FiO2与PaO2/FiO2。两组患者治疗时间可随患者的病情变化而调整,如血气分析指标水平正常或接近正常;自主呼吸增强,吸痰时断开呼吸机,患者无明显呼吸困难时可撤掉仪器。两组患者均密切监测生命体征及血气分析指标,若病情恶化及时给予气管插管行有创通气治疗。
1.3 观察指标 ①临床相关指标。记录两组患者辅助通气时间、ICU住院时间、28 d内死亡率、呼吸机相关肺炎(VAP)及气管插管发生率。②RR、HR、MAP水平。于治疗前与治疗后48 h采用心电监护仪监测两组患者RR、HR、MAP水平。③血气指标。于治疗前与治疗48 h后,用5 mL注射器抽取少量肝素,使针头部分有肝素充填,在前臂外侧找到桡动脉搏动处抽取约2 mL,采用血气分析仪检测患者的SpO2、PaCO2水平,并计算PaO2/FiO2。④炎性指标。治疗前与治疗7 d后采集两组患者空腹静脉血5 mL,取3 mL以3 000 r/min的转速离心10 min取血清,采用酶联免疫吸附实验法检测血清降钙素原(PCT)水平,剩余2 mL采用全自动血细胞分析仪检测全血白细胞计数(WBC)、中性粒细胞计数(NC)水平。
1.4 统计学方法 采用SPSS 20.0统计软件分析数据,其中计量资料、计数资料分别采用(±s)、[例(%)]表示,组间比较分别行t、χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 临床相关指标 观察组患者辅助通气时间、ICU住院时间均显著短于对照组,差异均有统计学意义(均P<0.05);观察组患者28 d内死亡率、VAP发生率及气管插管率均低于对照组,但经比较,差异均无统计学意义(均P>0.05),见表 1。
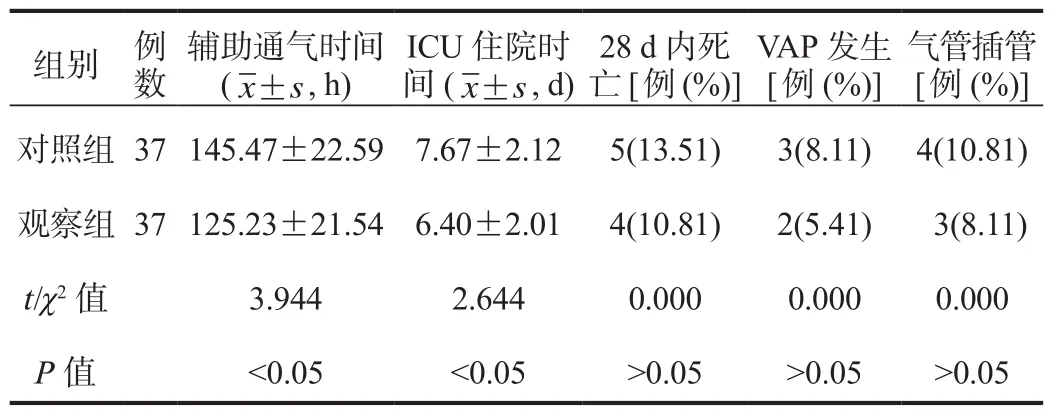
表1 两组患者临床相关指标比较
2.2 RR、HR、MAP水平 与治疗前比,治疗48 h后两组患者RR、HR、MAP水平均显著降低,差异均有统计学意义(均P<0.05),但组间比较,差异均无统计学意义(均P>0.05),见表 2。
表2 两组患者RR、HR、MAP水平比较( ±s)
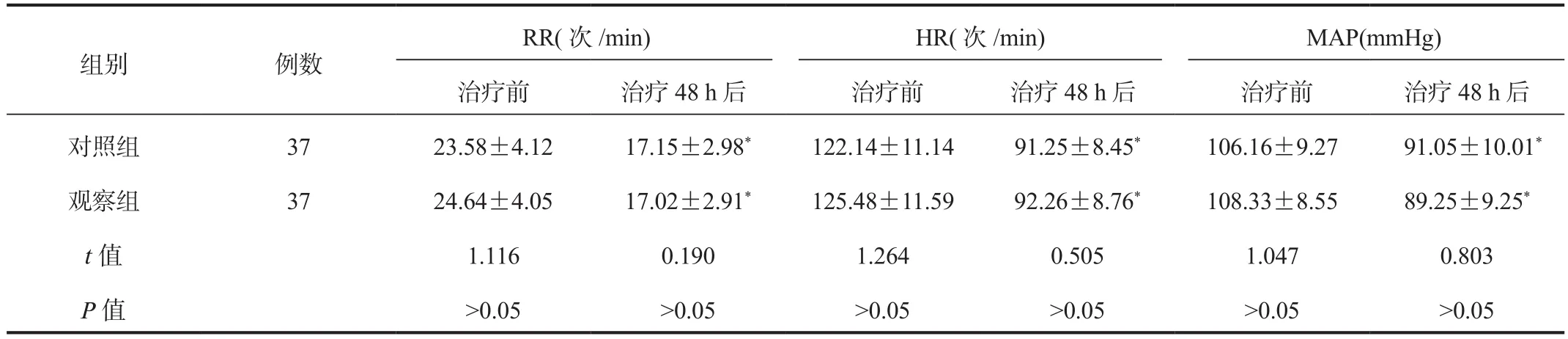
表2 两组患者RR、HR、MAP水平比较( ±s)
注:与治疗前比,*P<0.05。RR:呼吸频率;HR:心率;MAP:平均动脉压。1 mmHg = 0.133 kPa。
组别 例数RR(次 /min) HR(次 /min) MAP(mmHg)治疗前 治疗48 h后 治疗前 治疗48 h后 治疗前 治疗48 h后对照组 37 23.58±4.12 17.15±2.98* 122.14±11.14 91.25±8.45* 106.16±9.27 91.05±10.01*观察组 37 24.64±4.05 17.02±2.91* 125.48±11.59 92.26±8.76* 108.33±8.55 89.25±9.25*t值 1.116 0.190 1.264 0.505 1.047 0.803 P值 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05
2.3 血气指标 与治疗前比,治疗48 h后两组患者SpO2、PaO2/FiO2水平均显著升高,而PaCO2水平显著降低,且观察组SpO2显著高于对照组,PaCO2显著低于对照组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者血气指标比较( ±s)

表3 两组患者血气指标比较( ±s)
注:与治疗前比,*P<0.05。SpO2:血氧饱和度;PaO2/FiO2:氧合指数;PaCO2:动脉血二氧化碳分压。1 mmHg=0.133 kPa。
组别 例数SpO2(%) PaO2/FiO2(mmHg) PaCO2(mmHg)治疗前 治疗48 h后 治疗前 治疗48 h后 治疗前 治疗48 h后对照组 37 76.03±5.14 90.35±5.98* 198.21±17.48 263.21±22.56* 52.05±5.16 38.75±4.18*观察组 37 77.67±5.25 93.86±6.05* 197.45±20.13 268.35±22.45* 51.13±5.38 36.12±4.11*t值 1.358 2.510 0.173 0.982 0.751 2.729 P值 >0.05 <0.05 >0.05 >0.05 >0.05 <0.05
2.4 炎症指标 与治疗前比,治疗7 d后两组患者WBC、PCT、NC水平均显著降低,差异均有统计学意义(均P< 0.05),但组间比较,差异均无统计学意义(均P> 0.05),见表 4。
表4 两组患者炎症指标比较( ±s)
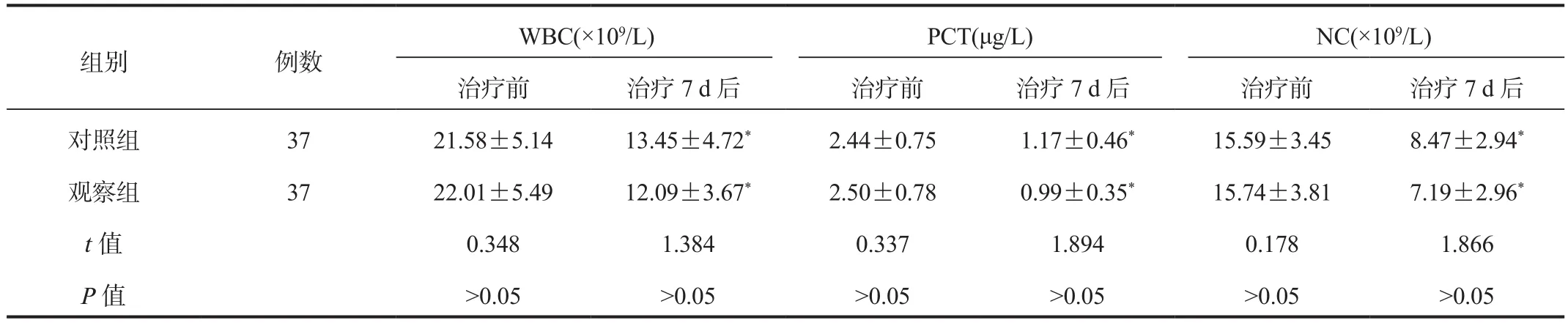
表4 两组患者炎症指标比较( ±s)
注:与治疗前比,*P<0.05。WBC:白细胞计数;PCT:降钙素原;NC:中性粒细胞计数。
组别 例数WBC(×109/L) PCT(μg/L) NC(×109/L)治疗前 治疗7 d后 治疗前 治疗7 d后 治疗前 治疗7 d后对照组 37 21.58±5.14 13.45±4.72* 2.44±0.75 1.17±0.46* 15.59±3.45 8.47±2.94*观察组 37 22.01±5.49 12.09±3.67* 2.50±0.78 0.99±0.35* 15.74±3.81 7.19±2.96*t值 0.348 1.384 0.337 1.894 0.178 1.866 P值 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05
3 讨论
急性呼吸窘迫综合征是由多种病因引起的、以进行性呼吸困难和顽固性低氧血症为特征的综合征,临床多表现为呼吸急促、口唇发绀及呼吸窘迫,严重者可出现意识障碍,甚至死亡。尽早提高氧分压、纠正缺氧是治疗急性呼吸窘迫综合征的关键。
采用无创呼吸机通气治疗对患者损伤小,应用灵活,保留了患者吞咽功能,有效增加了肺通气量,从而有利于改善患者缺氧与纠正酸碱失衡,但无创呼吸机在使用过程中容易出现胃肠道反流,如果不及时清除,会出现误吸到呼吸道导致窒息;另外,面罩漏气也会刺激眼睛,给患者带来伤害[5]。随着医学技术的不断发展与进步,机械通气设备也在不断升级与改善,经鼻高流量氧疗通过高流量持续为患者提供相对恒定温度与湿度的吸氧浓度,并通过冲刷鼻咽部死腔减少CO2的重复吸入,避免呼吸困难的发生,而吸入加热、加湿的气体可以防止气道分泌物黏稠,减少阻塞性肺不张的发生[6-7]。本研究结果显示,观察组患者辅助通气时间、ICU住院时间显著短于对照组,治疗48 h后观察组患者RR、HR、MAP、PaCO2、SpO2、PaO2/FiO2水平改善情况优于对照组,表明经鼻高流量氧疗与无创正压通气治疗均可改善急性呼吸窘迫综合征患者血流动力学,稳定患者生命体征,而经鼻高流量氧疗可更有效地提高患者肺通气水平。
WBC与NC异常升高,表示体内炎症的发生;PCT是降钙素的前肽物质在体内含量较低,当细菌毒素或炎性细胞因子刺激时,其水平会急剧增高[8]。经鼻高流量氧疗在给患者提供可控的高流量氧气的同时,可对患者的气道施加一定程度的正压,不会因通气不佳而提高患者炎症反应和不良事件的发生率[9-10]。本研究结果显示,治疗7 d后两组患者WBC、PCT、NC水平均显著低于治疗前,但经比较,组间差异无统计学意义,表明经鼻高流量氧疗与无创正压通气治疗均可缩短急性呼吸窘迫综合征患者临床治疗时间,降低炎性因子水平,促进患者康复。
综上,采用经鼻高流量氧疗与无创正压通气治疗对急性呼吸窘迫综合征患者血流动力学均有较好的改善作用,均可降低炎性因子水平,而经鼻高流量氧疗可更有效改善患者肺通气水平,缩短治疗时间,促进患者康复。但由于本研究样本量偏少,后续可进行多样本量的研究,为临床提供更有效的治理依据。
