造血干细胞移植患者营养指数模型构建
2022-01-05张晓兰徐敏程秋琴林婉冰张宇
张晓兰 徐敏 程秋琴 林婉冰 张宇
造血干细胞移植(HSCT)是目前治疗血液病、遗传性疾病、某些实体瘤和自身免疫性疾病的有效手段,很多患者从这项治疗技术中获益,重建正常的造血和免疫功能[1],甚至使某些恶性疾病治愈成为可能。近年来大量研究表明,HSCT移植前的营养状态是影响临床结局的重要因素之一,移植前营养不良可引起粒细胞、血小板植入延迟或失败,导致骨髓空虚期过长,增加感染风险,甚至是死亡[2-4]。本研究旨在分析移植后造血重建的影响因素以及移植前营养状况与造血重建的关系,构建营养指数模型,为临床医护人员筛查高危患者,实践营养决策提供依据。
1 资料与方法
1.1 临床资料 回顾性研究2015年1月至2020年6月本院两个造血干细胞移植中心340例造血干细胞移植患者的临床资料。(1)纳入标准:①行造血干细胞移植的患者;②年龄≥14周岁。(2)排除标准:①非血液病患者;②因移植相关并发症于造血重建前死亡的患者;③合并其他重大疾病。④病历资料不完整。本项目经本院伦理审查委员会批准。
1.2 方法 (1)样本量估算:参照多因素Logistic回归分析的样本量计算方法,样本量应该至少为自变量个数的10倍以上[5],本研究初步自变量为8个,结合文献资料,移植前营养不良的发生率约23.6%[6],共收集病例340例构建模型。(2)资料收集:从医院HIS系统(电子病历系统)收集患者人口学资料、临床疾病特征资料、移植前10 d内营养指标及移植后28 d内的粒系和巨核系造血重建的时间。收集预处理后的造血重建指标,中性粒细胞数连续3 d>0.5×109/L为粒系造血重建,在不输注血小板的情况下,血小板连续3 d>20×109/L为巨核系造血重建。将达到相关指标的第1天定为粒细胞的植入时间和血小板的植入时间,造血重建中位时间为7~14 d,如在28 d内,未能或延迟达到这两项指标,则视为植入失败或不良[7]。
1.3 统计学方法 采用成组t检验、卡方检验及Fisher精确概率法,对造血重建的各种影响因素进行单因素分析;选择与造血重建相关的营养指标,采用主成分分析法,构建营养指数模型;采用非条件Logistic回归分析的方法,对造血重建的影响因素进行多元分析,明确移植前NI与造血重建之间的关系;采用ROC曲线分析营养指数模型预测风险的能力,并以约登指数最大的点作为区分营养不良的截断点(诊断界值)。P<0.05为差异有统计学意义。
2 结果
2.1 移植前各项营养指标与造血重建的关系 HSCT患者移植前各项营养指标:体重指数(BMI)、血清白蛋白、三酰甘油、总胆固醇、总淋巴细胞、血红蛋白及红细胞在造血重建成功与失败/不良的差异有统计学意义(P<0.05)。见表1。

表1 各项营养指标对造血重建的影响(x±s)
2.2 营养指数模型的构建 选择与造血重建相关的移植前营养指标进行主成分分析,第一主成分反映大部分原始指标的信息,故选择第一主成分构建营养指数模型,各项营养指标主成分分析结果,见表2。采用第一主成分构建的模型为:NI=0.359X1+0.350X2+0.365X 3+0.404X4-0.089X5+0.872X6+0.894X7。X1~X7分别为BMI、血清白蛋白、三酰甘油、总胆固醇、总淋巴细胞计数、红细胞计数、血红蛋白的标准化值。为了便于临床计算,进行非标准化转换为原指标后得到的营养指数模型为:NI=0.111X1+0.085X2+0.369X3+0.376X4-0.096X5+1.134X6+0.041X7
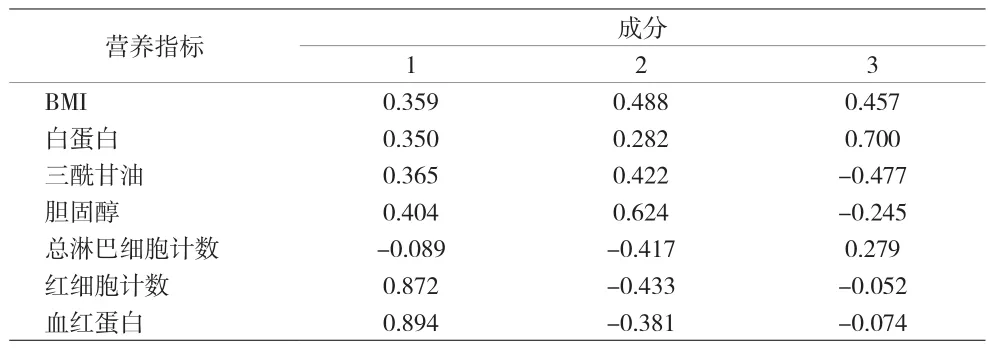
表2 主成分分析相关矩阵特征向量
2.3 营养指数模型预测风险能力的评价及截断点确定ROC曲线下面积为0.792(P<0.001),ROC曲线下总体面积的95%CI:0.723~0.861,表明该模型具有中等预测能力。当NI=12.732时有最大的约登指数,对应的灵敏度和特异度分别为0.825和0.656,因此NI用于预测造血重建的诊断界值可取为12.732。见图1。
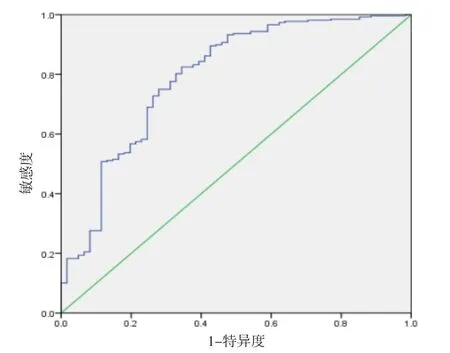
图1 ROC分析曲线图
2.4 造血重建影响因素的单因素分析 不同疾病种类、移植方式、预处理方式的HSCT患者造血重建失败/不良的发生率差异有统计学意义(P<0.05);NI、回输CD34+细胞数量的患者在造血重建失败/不良的发生率差异有统计学意义(P<0.001)。NI>12.732组患者造血重建成功为91.4%,NI≤12.732组患者造血重建成功为49.5%,两组差异有统计学意义(P<0.001),OR=5.895,OR的95%CI:3.741~9.289,即 NI>12.732组患者造血成功的可能性是NI≤12.732组患者的5.895倍。见表3。
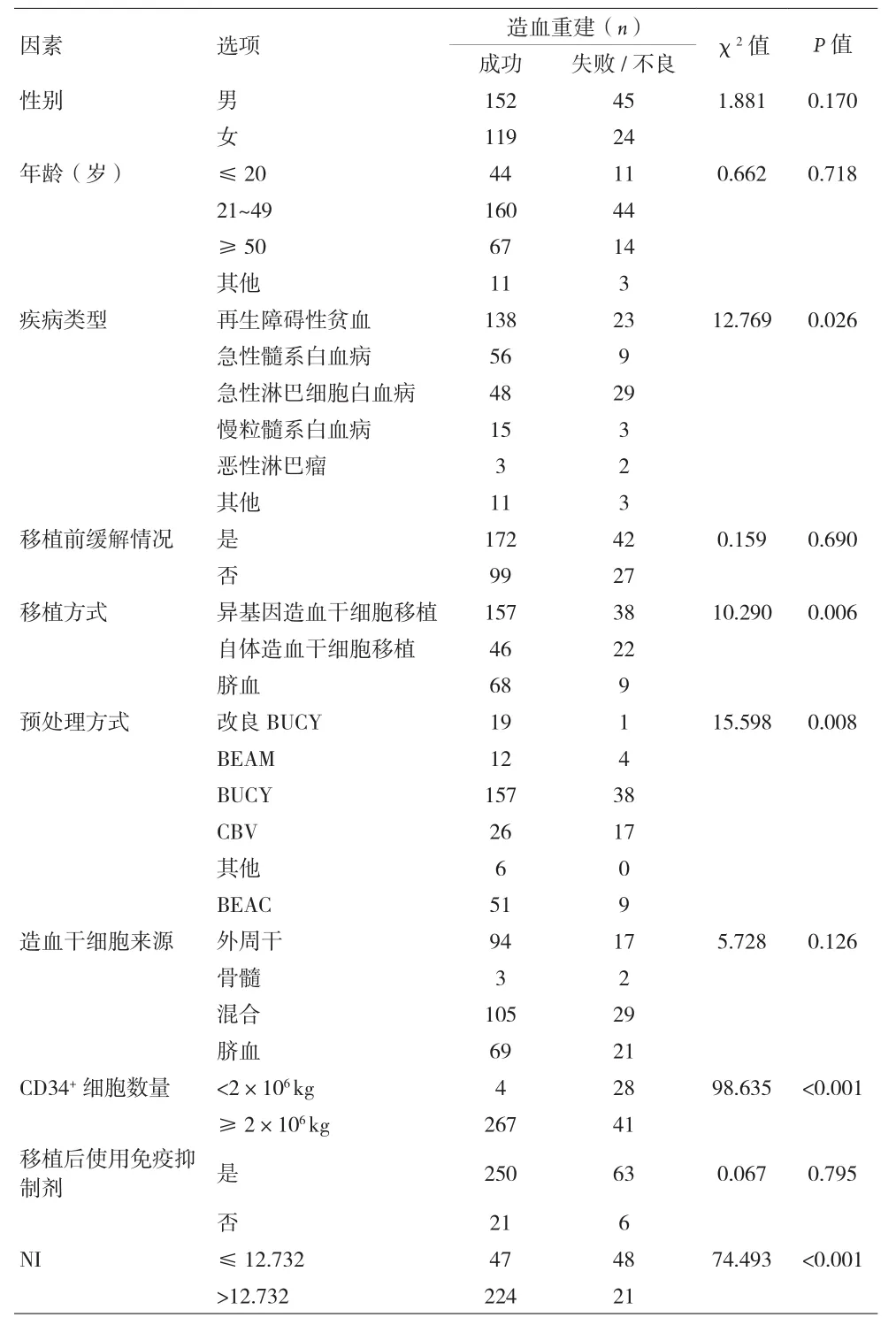
表3 HSCT患者临床特征与造血重建的关系
2.5 造血重建影响因素的Logistic回归分析 在控制其他因素的影响后,移植前NI是HSCT患者造血重建的独立影响因素(P<0.001)。NI的偏回归系数大于零,表明随着NI值的升高造血重建成功的概率增大,OR=2.253,95% CI:1.648~3.080,即NI值每增加一个单位,患者造血重建成功的概率提高2.253倍。见表4。

表4 造血重建影响因素的Logistic回归分析
3 讨论
随着对HSCT技术的发展,患者的营养状况越来越受到重视,研究表明移植前营养状态可影响移植后并发症及预后[8],研究[9]认为,营养不良患者治疗相关死亡率高于营养正常患者,其耐受性相比也更差。国内研究表明,移植前BMI、三酰甘油、总胆固醇、前白蛋白水平以及TPN依赖与粒系或巨核系造血重建时间呈负相关[10]。本研究在控制其他因素的影响之后,移植前营养指数是造血重建失败/不良的独立影响因素,这与其他研究结果相似,表明改善移植前患者营养状态有利于促进造血重建。
研究表明HSCT患者营养状况受到多种影响因素的影响[11],需要进行动态的营养筛查和综合营养评定,从而建立科学、合理的营养照护计划[12-15]。目前临床上营养不良风险筛查工具常用的有欧洲营养风险筛查(NRS)量表和患者主观营养评估法(PG-SGA),但对于HSCT患者缺乏特异性。HSCT患者营养不良风险筛查需要评估多项指标,如体检指标、实验室指标、疾病本身以及治疗并发症等,多个指标同时评价营养状况可能出现结果不一致,而仅使用一个指标不能综合反映营养状态,亟待一个综合、简便且灵敏度高的筛查工具[16]。
本研究中,所采用的营养指标具有比较全面、操作性强、可客观量化评价的特点,所构建的营养指数是依据各项营养指标对于造血重建影响的程度进行权赋值后所构建的一个综合指标,比较简便,更适用在临床工作的繁忙和人力资源的不足状况下,有效识别和干预营养不良高风险人群。
本研究所构建的营养指数模型ROC曲线下的面积为0.792,诊断准确度为中等,表明移植前的营养指数对于移植后造血重建失败/不良的风险具有一定的预测能力。当NI=12.732时有最大的约登指数,对应的灵敏度和特异度分别为0.825和0.656,因此NI用于预测造血重建的诊断界值可取为12.732。340例患者的NI得分为 10.40~21.30,平均值(14.14±2.11),其中 NI>12.732组的患者造血重建成功率(91.4%)高于NI≤12.732组的患者(49.5%),两组造血重建结果差异有统计学意义(χ2=74.493,P<0.001),即 NI>12.732 组患者造血重建成功的可能性是NI≤12.732组患者的5.895倍。因此,为降低移植后造血重建失败/不良的风险,医护人员应采取积极营养干预措施,使患者移植前营养指数至少达到临界值。
