白内障超声乳化术中灌注压对脉络膜厚度的影响
2022-01-05胡圣佳王惠云陆勤康俞萍萍
胡圣佳 王惠云 陆勤康 俞萍萍*
目前,白内障仍是全球致盲和低视力的重要原因之一。白内障术中超声乳化产生的能量对角膜内皮的损伤、眼内灌注液频繁抽吸等均可能影响患者术后视觉质量。术中短暂的高灌注持续时间所带来的高眼压对患者视神经视功能,视网膜血管以及脉络膜血管的潜在不良影响不容忽视[1]。随着深度增强光学相干断层扫描成像(EDI-OCT)技术的不断革新,实现脉络膜和视网膜的亚层结构,甚至巩膜结构的高清显示,实现对脉络膜厚度(CT)的测量。本研究探讨白内障超声乳化术后CT变化,以及术中高灌注压会对术后CT的影响。
1 资料与方法
1.1 临床资料 选择2018年8月至2019年3月本院行微切口白内障超声乳化吸除联合人工晶体植入术的患者34例(37眼),其中男13例(14眼),女21例(23眼);年龄55~81岁,平均年龄(72±7.0)岁,平均眼轴(23.53±0.82)mm。纳入标准:(1)对本研究知情,自愿参与,依从性好;(2)术前OCT 检查未见视网膜及脉络膜病变;(3)晶状体核硬度II~III级,同一医师完成手术;(4)手术顺利完成,无并发症,人工晶状体位于囊袋内。排除标准:(1)既往有过玻璃体,视网膜,脉络膜,青光眼等眼部疾病史;(2)既往有过眼部有创诊疗史或眼部手术史;(3)高度近视或高度远视眼;(4)排除影响眼底的全身疾病史,高血压、糖尿病、肾病等。(5)各种原因导致OCT 眼底成像不佳者。
1.2 方法 (1)术前及术后检查:所有患者术前行裂隙灯、最佳矫正视力(BCVA)、眼轴(AL)、眼压(IOP)及OCT检查。在超乳化术后1 d、1周、1、3、6个月进行门诊随访,并对所有随访患者进行IOP和OCT 检查。为避免扩瞳药或昼夜节律影响,所有检查均在早上9∶00~12∶00,并在无扩瞳时进行。双眼分别行白内障手术的患者(3例),第2只眼与第1只眼间手术时间相差14 d。(2)手术步骤:①术前予以可乐必妥眼液预防感染。②患者置于仰卧位,术眼表面麻醉,常规消毒铺巾,2%利多卡因针0.05 g行术眼局部浸润麻醉,于角膜缘约10点半方位做1.8 mm的透明角膜切口,做辅助穿刺口于2点位透明角膜内,注入粘弹剂后环形撕囊。③超乳晶体,前后囊膜抛光,置入粘弹剂,将人工晶体放入囊袋内,吸尽皮质。④手术顺利,所有患者术中均无并发症发生,术后均局部用典必殊眼液、普拉洛芬眼液、可乐必妥眼液滴眼,4次/d,1滴/次。维生素A棕榈酸酯眼用凝胶滴眼,1次/晚,1滴/次。(3)手术仪器及参数设定:①Alcon Centurion超乳仪在碎核、晶状体皮质吸除和清除粘弹剂阶段灌注瓶高度均为110 cm H2O,负压设定为550 mmHg;囊膜抛光时灌注瓶高度为110 cm H2O,前囊膜和后囊膜抛光时负压均设定为450 mmHg。②术中Alcon Centurion超乳系统同步视频输出白内障手术全过程,对手术视频进行采集录制,视频同步实时显示术中灌注压(Irr,cm H2O)、抽吸流量(Asp,ml/min)、负压(Vac,mmHg)等参数变化,保存手术视频。(4)CT测量:采用OCT的EDI模式,分别扫描黄斑中心凹的垂直及水平两个切面,同时,以黄斑中心凹为中心,3000 μm为半径分别取黄斑中心凹、黄斑下方、黄斑上方、黄斑鼻侧及颞侧5个点进行测量脉络膜厚度。临床上脉络膜的前界是视网膜色素上皮层(RPE),后边界为脉络膜巩膜交界面,两边界的垂直距离即为脉络膜的厚度。所有测量点的脉络膜图像由相同的技术人员收集,脉络膜厚度测量由两位专业技术人员独立完成,最后获取平均值纳入分析。(见图1)。(5)手术灌注压水平及时间测定:Alcon Centurion超声乳化系统独有的灌注压力感受器(IPS)位于超乳仪集液盒内,其重复采样术中液流灌注压,同时 VideOverlay的视频输出系统,记录整个手术过程,术中该时间点的Irr、Asp、Vac显示于视频右上角。术后对每位患者手术视频以Adobe Premiere Pro CC 2015进行时间轴分析,以灌注压90 cm H2O为分界点,分为低灌注压段和高灌注压段,低灌注压段:≤90 cm H2O段;高灌注压段:>90cm H2O段。统计各病例总体灌注持续时间以及两个不同灌注压区段持续时间T1(s)和T2(s),计算两个不同灌注压力段的持续时间与总灌注时间的比例。
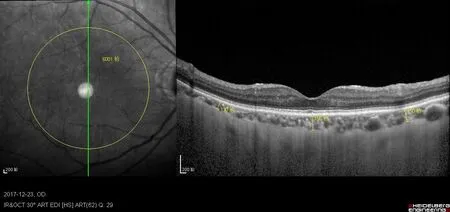
图1 OCT-EDI模式测量脉络膜厚度示意图
1.3 统计学方法 采用SPSS18.0统计软件。计量资料以(x±s)表示,术前术后CT及IOP变化用配对t检验,单因素方差分析不同性别患者术后CT变化,采用回归分析术后ΔCT与年龄、AL、IOP以及高灌注压持续时间的相关性。P<0.05为差异有统计学意义。
2 结果
2.1 术前、术后 IOP比较 术前平均IOP(17.24±2.48)mmHg,术后平均 IOP:1 d:(16.04±2.10)mmHg;1 周:(14.09±1.85)mmHg;1 个月 :(13.25±1.68)mmHg;3个月:(12.74±1.51)mmHg;6个月(12.29±1.42)mmHg,术后眼压明显低于术前,差异有统计学意义(P<0.05)。
2.2 灌注压及持续时间 患者手术平均灌注时间约(176.22±16.69)s,术中视频记录手术全过程,灌注压在0~112 cm H2O范围波动。≤90 cm H2O的低灌注压段平均持续时间(T1)约(35.05±6.51)s,>90 cm H2O高灌注压段平均持续时间(T2)约(143.16±15.55)s。见图2。

图2 两个不同灌注压区段所占总灌注时间比较
2.3 CT和ΔCT 患者术后1 d、1周、1、3、6个月黄斑中心凹下脉络膜厚度(SFCT)、颞侧CT、鼻侧CT、上方CT及下方CT与术前相比增加,差异有统计学意义(P<0.05)。其中CT于术后1 d开始增厚,术后1个月达到最大值,术后3个月开始下降,但未下降至术前水平。见表1、2,图3。

图3 白内障术后5个测量点CT变化趋势
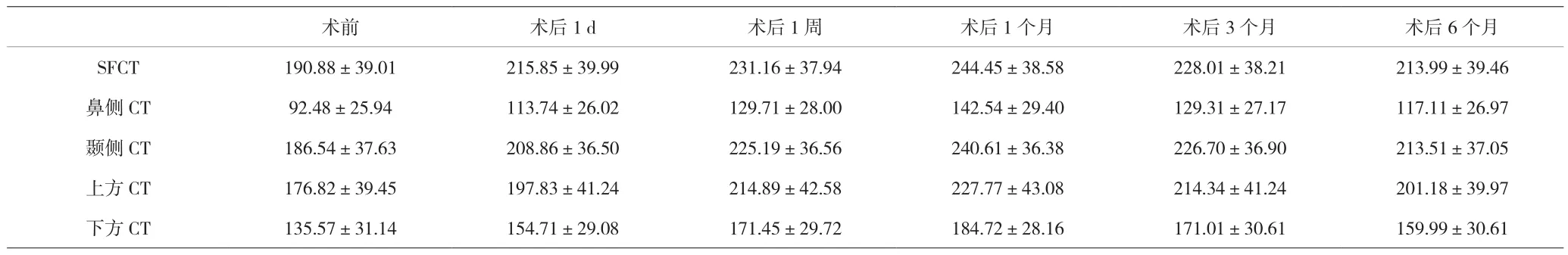
表1 白内障术前及术后各时间点CT值[μm,(x±s)]

表2 白内障术后各时间点ΔCT值[μm,(x±s)]
2.4 CT变化的相关影响因素分析 不同性别组术后各时间点△CT差异无统计学意义(P>0.05)。单因素回归分析表明脉络膜各测量点术后1 d、1周、1、3、6个月ΔCT和年龄、AL和ΔIOP均无相关性。术后1 d、1周、1个月的ΔSFCT与高灌注压持续时间T2有存在相关性,而术后3、6个月SFCT,颞侧、鼻侧、上方和下方ΔCT与高灌注压持续时间T2均无显著的相关性。见表3。术后1 d、1周、1月的ΔSFCT与高灌注压持续时间T2进行线性回归分析,显示:术后1 d:R2=0.434,F=26.846,P<0.001;两者具有相关性,建立回归方程:ΔSFCT=-10.126+0.226T2。术后1周:R2=0.637,F=61.517,P<0.001;两者具有相关性,建立回归方程:ΔSFCT=-20.583+0.425 T2。术后1月:R2=0.668,F=70.380,P<0.001;两者具有相关性,建立回归方程:ΔSFCT=-30.674+0.588 T2。见图4。

表3 术后各时间点ΔCT与相关影响因素的单因素回归分析结果

图4 术后1 d、1周和个1个月ΔCT与高灌注压持续时间T2的相关性分析
3 讨论
近年来,随着EDI-OCT技术的不断发展,对白内障手术后脉络膜形态和功能的研究也日驱增加,主要集中在研究观察白内障术后 CT 变化[2-3]。VENKATESH[2]等发现白内障术后ΔSFCT增加,术后3个月开始恢复至基线水平。CHEONG[4]等随访观察术后1、3、6个月的CT,发现术后CT增加,且在术后6个月SFCT仍高于术前。OHSUGI等[5]纳入100例患者发现白内障术后CT增加,且ΔSFCT与AL、术后IOP存在相关性,与年龄和屈光度无相关性。GUDAUSKIENE等[6]也发现术后3个月SFCT开始增厚,并考虑与术中IOP与眼灌注压(OPP)的暂时变化有关。本资料显示,患者脉络膜5个测量点在术后1 d、1周、1、3、6个月与术前比较均增加,差异有统计学意义(P<0.05)。CT在白内障术后1 d开始增加,CT在术后1个月增加到最大值,于术后3个月开始下降,但至随访结束尚未降至术前水平。因此,认为脉络膜厚度的这种变化可能是亚临床变化,由于研究随访时间有限,未能观察CT是否会回落至术前值。本资料结果显示,患者白内障术后各时间点IOP与术前比较均降低,差异有统计学意义(P<0.05),但ΔCT和年龄、AL和ΔIOP均无相关性。推测术后CT增加可能与术后早期眼压降低引起的眼内高灌注压有关。
白内障手术期间高灌注压将引起眼内压的波动,VASAVADA等[7]纳入Ⅱ~Ⅲ级核的白内障患者80眼,随机分为低流量参数和高流量参数,低参数组(AFR 20 cc/min,瓶高90 cm,真空度400 mmHg)和高参数组(AFR 40 cc/min,高度110 cm,真空度400 mmHg)的最低眼压分别为(35.0±4.0)mmHg和(34.5±6.8)mmHg,最高眼压分别为(69.0±3.0)mmHg和(85.0±1.2)mmHg(P<0.002),高参数组最高眼压的平均降幅百分率(59%)显著高于低参数组(41%)。与本资料结果一致,术中Overylay数据转化器将灌注压显示于手术视频,也同样显示术中的灌注压波动较大且高于眼灌注压。
在生理条件下,眼血流量在一定范围内自动调节,无论眼内灌注压将如何改变,都保持相对稳定。眼灌注压(OPP)的定义是眼动脉压和眼静脉压的差值,后者取决于眼压。眼动脉压约为10.3 Kpa(约77.3 mmHg),视网膜中央动脉压比眼动脉低25%,约8 Kpa(约60 mmHg)。眼压短期小幅度增加不会改变视网膜或视盘血管的调节。然而,超过眼睛自动调节能力的大幅度眼压波动将会导致眼灌注的降低。当眼压超出一定范围时,肌原性自体调节可能失代偿并危及易感眼中视网膜和脉络膜的血流[8]。AKAHORI等[9]研究结果显示,当眼压升高时脉络膜血流明显减少。本资料中个别患者瞬间术中灌注压超过110 cm H2O,远大于眼动脉及视网膜中央动脉压,必然将影响眼灌注压和脉络膜血流量。
本资料结果显示,超乳手术平均总灌注时间约(176.22±16.69)s,灌注压在0~112 cm H2O的范围波动,≤90cm H2O的低灌注压段平均持续时间约(35.05±6.51)s,>90 cm H2O的高灌注压段平均持续时间约(143.16±15.55)s,约占总平均灌注时间的81.26%。这与国内外研究现状相符。研究显示,白内障手术在水分离、超乳碎核、灌注/抽吸(I/A)、人工晶状体植入等过程中有明显的眼压升高,白内障手术时间持续9~12.5 min,眼压超过60 mmHg的时间占总时间的 50% ~85%[10]。
脉络膜组织高度血管化,其血流量占整个眼睛血流量的>90%[11],其保障着玻璃体及视网膜的营养,尤其是对黄斑区的营养和血液供应[12]。脉络膜的厚度主要是受毛细血管密度、脉络膜血流量、流速、眼压、眼轴长度和眼灌注压等因素的影响[13],因此脉络膜厚度在一定程度上反映脉络膜血流量。本资料结果表明,白内障手术中高灌注压持续时间越长对脉络膜厚度变化的影响越大,即呈正相关,而术后3、6个月ΔSFCT,颞侧、鼻侧、上方和下方的ΔCT与高灌注压持续时间均无相关性。作者认为高灌注压的影响可能持续至术后1个月,是一种亚临床影响,且对黄斑中心凹下的脉络膜厚度影响最为显著。其原因:(1)黄斑区中心凹处主要由脉络膜血管供血,与黄斑区沉重繁杂功能所匹配的是该区域下方的脉络膜毛细血管管径粗大,流速较快,方可提供充足且及时的血液供应。因此白内障术中高灌注压下眼内压在短时间内急剧上升,使视网膜血供不足而出现暂时的缺血缺氧,术毕当高灌注解除后,脉络膜血管网便需要代偿性的增加血供保护黄斑区不受损伤,即表现为SFCT增加较其他测量点越明显。(2)黄斑区脉络膜分水带(CWZ),是脉络膜分区供应的交界处,是生理性的脉络膜末梢动脉所在处,缺乏大血管层,只有稀疏的中血管层,因此是一个相对缺血的区域[14-15]。此外,睫状后短动脉内的血流直接注入脉络膜毛细血管,后经较短的后微动脉,因此黄斑区毛细血管长时间受到较快的血流冲击,对血管壁造成损伤,而白内障术中高灌注压对视网膜及脉络膜带来影响将加重对血管的损害,使血-视网膜屏障功能破坏,黄斑区血管渗透性增加,易引起黄斑囊样水肿,同时 CWZ可能也是脉络膜新生血管(CNV)的好发部位,且可能与年龄相关性黄斑变性(AMD)的发生有关[16],因此控制白内障术中灌注压,检测术后SFCT,可能减少白内障术后并发症的发生,以及对CNV和AMD的早期诊断具有一定的临床价值。(3)本资料显示,鼻侧和下方脉络膜厚度相对较薄,可能为测量误差对结果的影响较大,导致结果无相关性。
白内障术后黄斑囊样水肿(PCME)的发生是白内障术后常见并发症,黄斑区毛细血管的渗漏预示着CT血管及功能的障碍,这将提示CNV以及AMD出现的风险,因此控制白内障术中灌注压,监测术后黄斑中心凹下脉络膜厚度,将对CNV和AMD的早期诊断,预判和干预白内障术后并发症具有重要的临床价值。未来研究中,可以进一步探究白内障术后患者的最佳矫正视力与CT厚度的相关性,指导和解决临床工作中部分患者术后视力不佳的问题。
