肺结核合并糖尿病患者药物性肝损伤影响因素分析
2022-01-05张洋婷卢学昭李晓娜仲昭亿王娜蔡静马爱国刘玉峰汪求真
张洋婷 卢学昭 李晓娜 仲昭亿 王娜 蔡静 马爱国 刘玉峰 汪求真
我国是结核病高负担国家,糖尿病(diabetes mellitus,DM)的患病率也逐年增高。研究发现,糖尿病患者机体免疫功能降低,发生活动性肺结核(pulmonary tuberculosis,PTB)的风险是一般人群的2~3倍[1],两病共患(PTB-DM)的发病率也逐年增高[2-4]。有效的抗结核治疗方案需多种抗结核药物联合治疗6~24个月,但期间会出现不同程度的药物不良反应,以抗结核药物性肝损伤(anti-tuberculosis drug-induced liver injury,ATB-DILI)最为常见和影响最大。当结核病患者同时罹患糖尿病时,其结核病临床症状更严重、治疗更复杂、疗程更长、预后更差。目前,对PTB-DM患者治疗过程中发生ATB-DILI影响因素的报道较少。为此,笔者采用前瞻性队列研究的方法,收集PTB-DM住院患者的相关临床资料,分析其发生ATB-DILI的影响因素,为降低ATB-DILI的发生率提供理论依据。
对象和方法
一、研究对象
1.患者选择:采用前瞻性队列研究的方法,连续纳入2017年10月至2019年3月青岛市中心医院北部院区符合入组标准的458例住院PTB-DM患者作为研究对象。其中,男394例(86.0%),女64例(14.0%);年龄范围为18~90岁,平均年龄为(53.46±13.21)岁。
入组标准:纳入自愿参加本次研究的18~90岁且被确诊为PTB-DM的患者。排除合并肝功能异常、恶性肿瘤、HIV感染、慢性肝脏疾病、严重胃肠道疾病或精神疾病者,以及孕妇或哺乳期女性、服用免疫抑制剂者、沟通障碍者、服用可引起肝损伤药物者[如非甾体抗炎药、抗生素、他汀类、降糖药(格列齐特、格列美脲等)]。本研究通过青岛市疾病预防控制中心伦理委员会批准[审批号(2014)-10],所有研究对象均经知情同意。
由于未见PTB-DM患者在不同暴露因素下发生ATB-DILI的研究报道,故查阅文献[5],以单纯PTB患者和PTB-DM患者的ATB-DILI发生率(分别为p0=0.052,p1=0.182)分别预测本研究中血糖控制良好和血糖控制不良的PTB-DM患者的ATB-DILI发生率[取α=0.05(单侧),β=0.10],计算得出血糖控制良好和血糖控制不良组应各纳入78例患者,考虑到20%的失访率,每组应各纳入98例患者。本研究纳入的血糖控制良好和血糖控制不良的研究对象数均符合样本量要求。
二、研究方法
1.诊断标准:糖尿病的诊断参照《中国2型糖尿病防治指南(2017年版)》[6];肺结核的诊断参照《中国结核病防治规划实施工作指南(2008年版)》[7]和《WS 288—2017肺结核诊断》[8]。
2.调查方法:通过自行设计的结构式调查问卷收集研究对象治疗前的人口学特征(年龄、性别、婚姻状况、文化水平、职业)、膳食、吸烟、饮酒、体力活动水平、体质量指数(body mass index,BMI)、痰涂片结果、患者类型、结核病临床症状、血生化指标、血常规指标、血糖控制水平、保肝药物使用情况及种类等信息;随访8个月后分析患者发生ATB-DILI的情况及其影响因素。
3.ATB-DILI的程度判读:结合患者临床症状、肝功能指标、超声等相关数据,根据ATB-DILI的诊断指南[9]将其严重程度分为0~5 级,分别为无肝损伤、轻度肝损伤、中度肝损伤、重度肝损伤、重度肝衰竭和致命。
4.其他主要指标:(1)膳食多样性:根据食物频率表统计每例研究对象1周内9类食物消费的种类,采用膳食多样化评分法(9分类)[10]计算膳食多样化评分。每消费一类食物计1分,两类食物计2分,最高为9分;消费同一类食物不重复计分,也不计食物的消费频次和数量。将评分按膳食多样化水平分为3个等级:1~3分为不足,4~6分为适中,7~9分为充足。(2)BMI:BMI<18.5为消瘦;18.5≤BMI<24.0为正常;24.0≤BMI<28.0为超重;BMI≥28.0为肥胖[11]。(3)血糖控制不良:因研究对象缺失较多糖化血红蛋白数值,本研究采用患者入院时空腹血糖(fasting plasma glucose,FPG)作为评价血糖控制水平的指标,以FPG>7.2 mmol/L为血糖控制不良[12]。(4)低蛋白血症[13]:白蛋白<35 g/L。(5)贫血[13]:血红蛋白<110 g/L(女性)或<120 g/L(男性)。(6)血脂异常:参照《中国成人血脂异常防治指南(2016年修订版)》[14]标准将血脂异常分为高甘油三酯血症、高胆固醇血症、低高密度脂蛋白血症、混合型高脂血症。(7)痰涂片结果判断:分别记为阴性、+、++、+++、++++。
三、质量控制
调查人员均严格按照系统培训的要求进行调查询问,体格检查均按规范的方法进行测量。实验设备定期进行维护保养,保证实验仪器具备良好的灵敏度和精密度。数据录入采用双录入法,确保数据准确性。
四、统计学处理

结 果
一、ATB-DILI发生情况及单因素分析
458例PTB-DM患者随访8个月,发生ATB-DILI者53例(肝损伤组),发生率为11.6%。ATB-DILI的发生时间范围为7~240 d,中位数为45(22,68) d。本研究中轻度肝损伤者26例(49.1%)、中度肝损伤者17例(32.0%)、重度肝损伤者10例(18.9%),无急性肝衰竭和死亡患者。单因素分析显示,肝损伤组中吸烟、饮酒、低BMI、重度体力活动、贫血、低高密度脂蛋白血症、空腹血糖平均水平、血糖控制不良患者的比例均明显高于未发生肝损伤组。具体见表1、2。
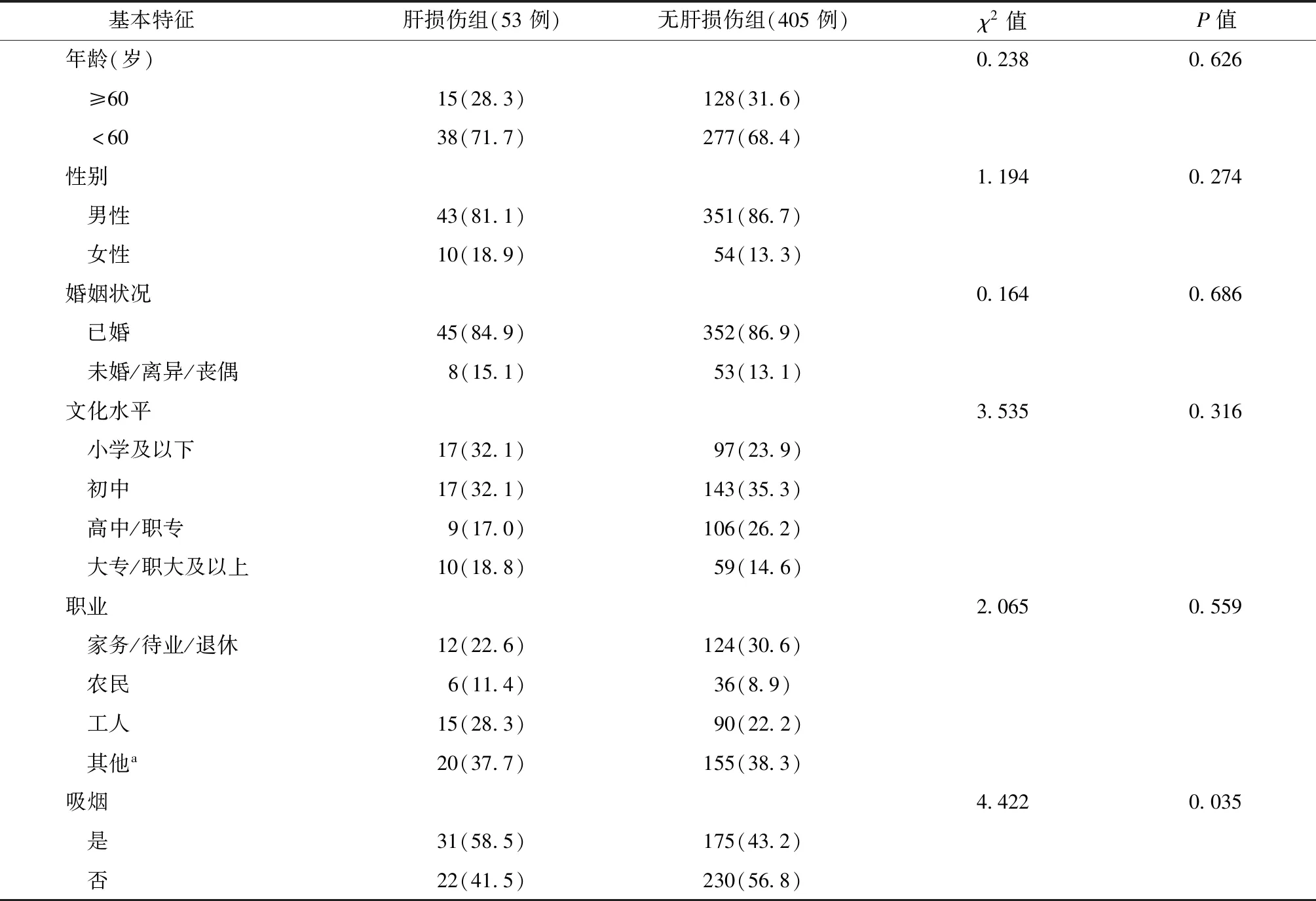
表1 各基本特征在发生肝损伤与未发生肝损伤的肺结核合并糖尿病患者中的分布情况 [例(构成比,%)]
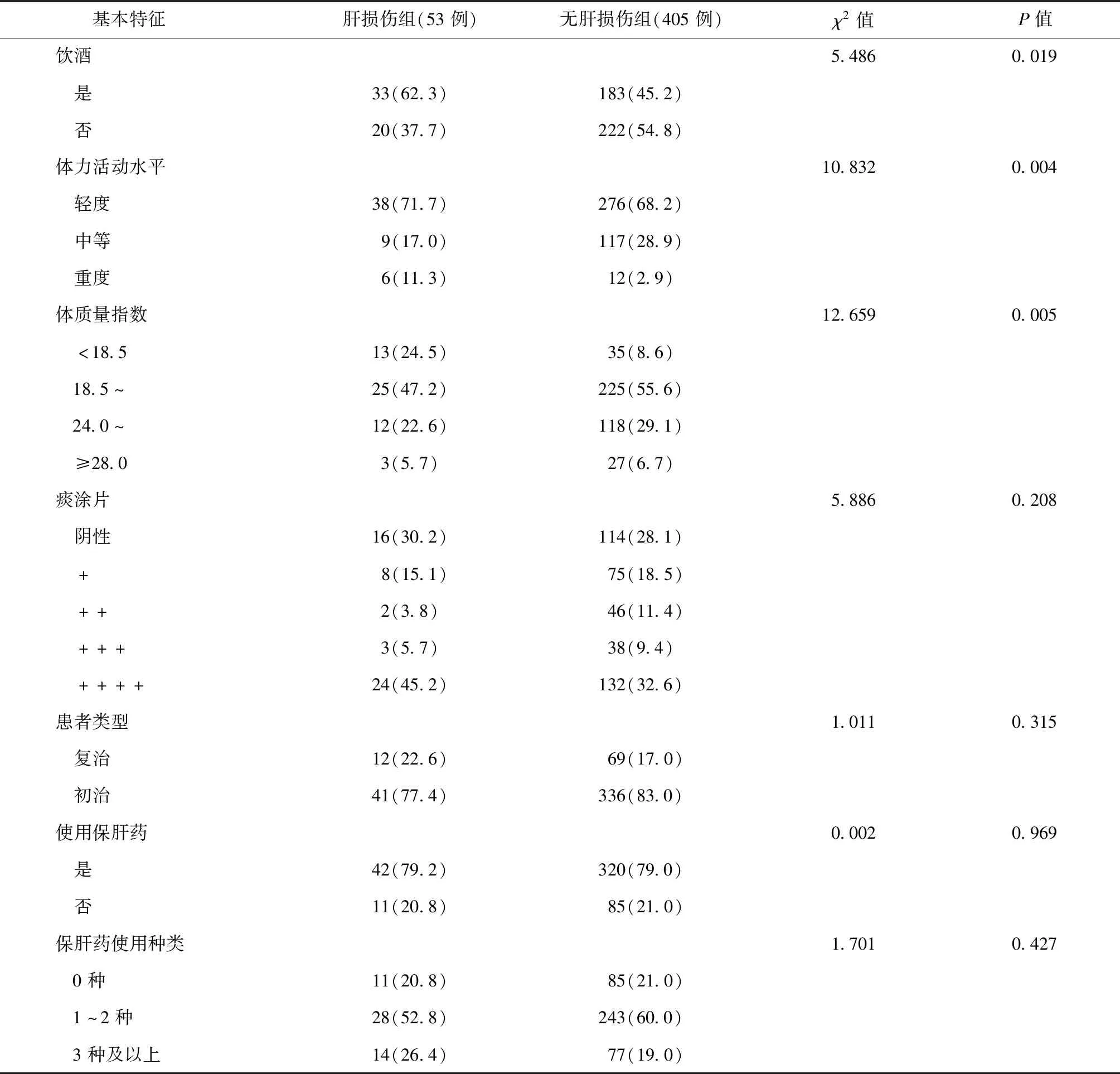
续表1
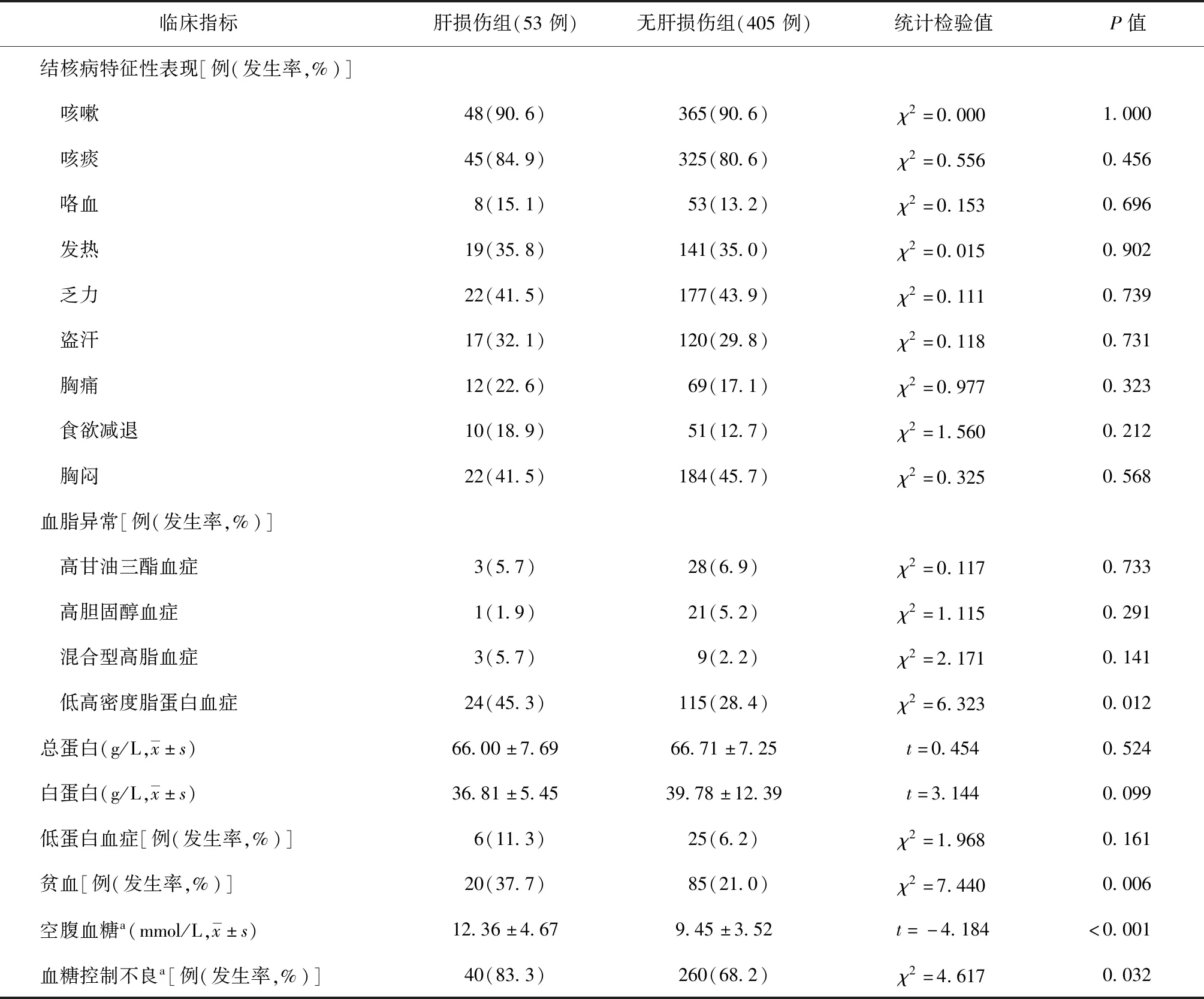
表2 不同临床指标在发生肝损伤与未发生肝损伤的肺结核合并糖尿病患者中的分布情况
二、膳食多样化评分
研究对象膳食多样化评分为(7.32±1.75)分,膳食多样化水平较高。其中,肝损伤患者的膳食多样化评分及膳食多样性充足者比例均明显低于无肝损伤组。具体见表3。
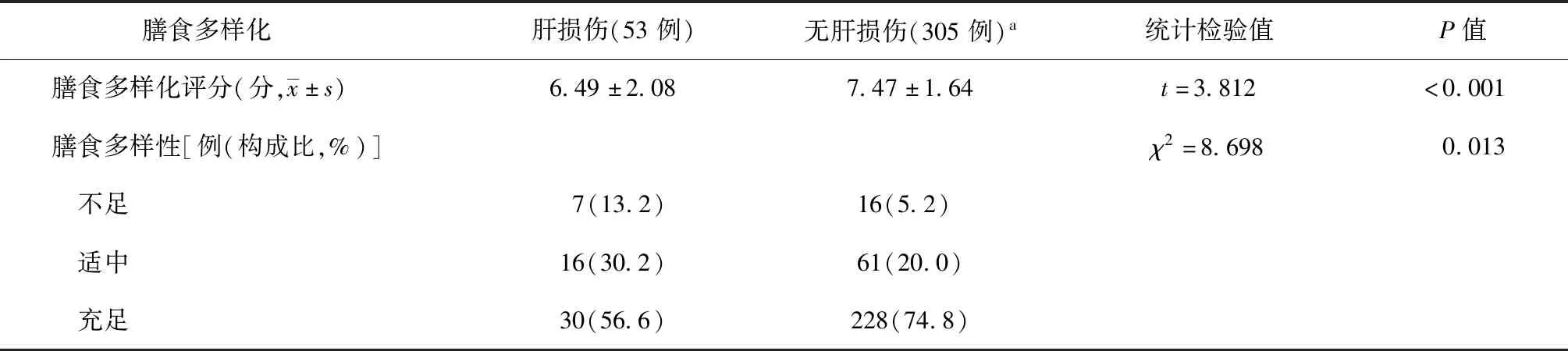
表3 发生与未发生肝损伤的肺结核合并糖尿病患者膳食多样化评分情况
三、多因素Cox比例风险回归分析
以是否发生ATB-DILI为因变量,将单因素分析中有统计学意义的因素作为自变量进行多因素Cox比例风险回归分析,变量赋值见表4。结果显示:在调整了吸烟、体力活动、保肝药物使用情况和贫血后,饮酒、消瘦和膳食多样性不足是PTB-DM患者发生ATB-DILI的危险因素,见表5。

表4 Cox比例风险回归分析变量赋值表
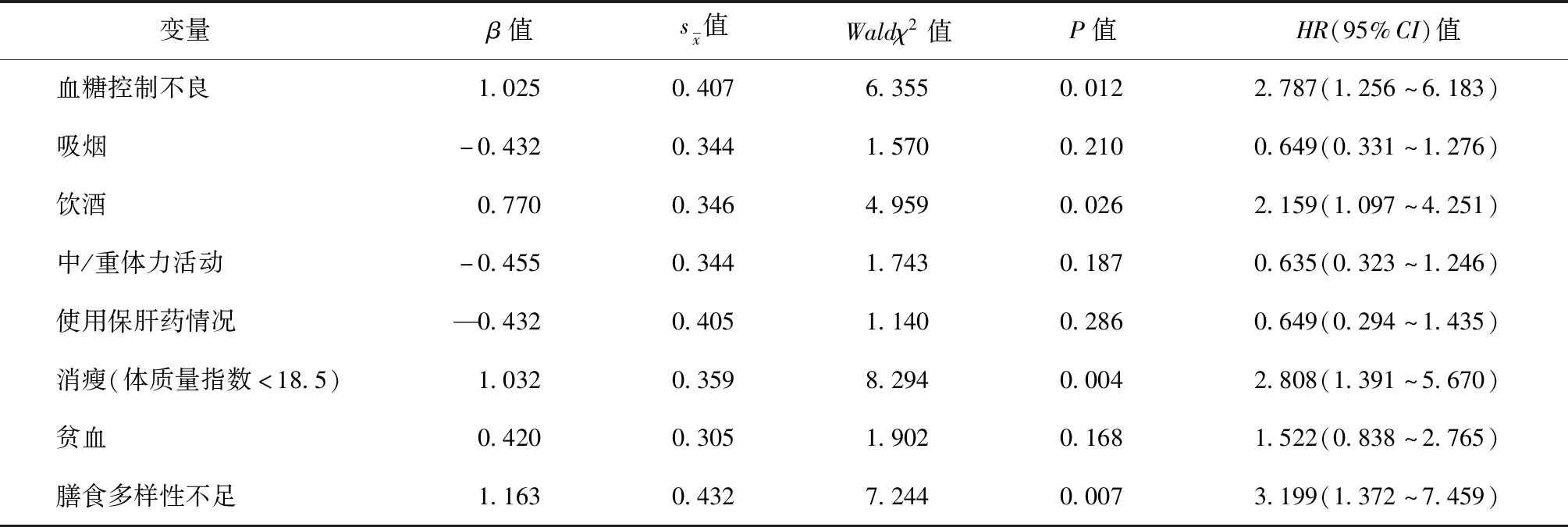
表5 肺结核合并糖尿病患者发生抗结核药物性肝损伤影响因素的Cox比例风险回归分析
讨 论
常用的异烟肼和利福平等一线抗结核药物对肝脏有一定损伤,且25%的肝损伤由异烟肼诱发[15],这可能与其在肝脏代谢过程产生大量的活性自由基,诱发线粒体肿胀及功能受损、触发细胞色素C 的释放并上调凋亡信号,进一步引起肝细胞氧化应激水平升高、激发炎性反应,诱发肝细胞损伤[16]有关;也可能与异烟肼的代谢物直接抑制小鼠线粒体复合物Ⅰ导致氧化应激[17]、诱发HepG2细胞线粒体生物合成障碍[18]有关。而利福平的影响可能与其干扰胆汁酸分泌,并与异烟肼毒性产生协同效应有关[19]。但发生ATB-DILI的确切机制尚无定论。
我国ATB-DILI的发生率为9.5%~10.6%[20-21]。本研究458例PTB-DM患者中ATB-DILI的发生率为11.6%,高于全国ATB-DILI的发生率,也高于单纯PTB患者ATB-DILI的发生率(5.2%)[5],提示相较于单纯PTB患者,PTB-DM患者抗结核治疗后发生ATB-DILI的现象可能更为常见,这可能与DM患者大多有微血管病变和微循环障碍、毛细血管基底膜增厚、氧弥散功能下降,并累及机体多个脏器缺血缺氧[22]有关,当累及肝脏缺血缺氧时则会引起肝细胞内二氧化碳蓄积、酸中毒,使肝细胞磷酸化能力下降、胆红素代谢紊乱、白蛋白生成减少,进一步加重抗结核治疗患者的肝损伤[23]。本研究由于研究对象糖化血红蛋白缺失值较多,采用空腹血糖作为血糖控制情况的评价指标,多因素回归分析发现血糖控制不良是患者发生肝损伤的独立危险因素,与Lee等[12]和Martinez等[24]研究结论一致,但仍需要今后扩大样本量进一步探讨,并考虑提高糖化血红蛋白的检测率,以使用糖化血红蛋白这一“金标准”来评价二者的风险关联性。本研究81.1%(43例)的ATB-DILI患者为轻中度肝损伤,且在停用抗结核药物及进行护肝治疗1个月内肝功能均恢复正常;10例发生重度肝损伤的患者均因在临床症状出现1周后才就诊,导致肝损伤加重,提示在抗结核药物治疗时,应及时警惕和监测ATB-DILI的发生,做到早发现、早治疗,以避免出现不良反应加重、治疗时间延长、治疗效果不佳的情况。
有研究发现,年龄、性别、饮酒和低蛋白血症等是发生肝损伤的易感因素[25-28]。但本研究并未发现不同性别和年龄患者发生ATB-DILI的差异。这与吴启文等[26]研究结果一致,但与何涛等[27]研究结果认为女性是ATB-DILI发生的高危因素不一致,认为可能是研究对象性别构成比不同造成的。本研究中女性占14.0%,而何涛等[27]研究中的占比为54.7%。本研究未发现低蛋白血症是ATB-DILI发生的危险因素,与杨学敏等[28]研究一致,但与何涛等[27]报道的结果不一致。PTB-DM患者发生肝损伤危险因素的研究目前尚鲜见报道,低蛋白血症与患者发生肝损伤风险的关联有待进一步探讨。
Cox比例风险回归分析显示,饮酒、消瘦和膳食多样性不足是PTB-DM患者发生ATB-DILI的独立危险因素。其中,饮酒患者发生ATB-DILI的比例高于不饮酒者,与程亮等[29]和何涛等[27]研究结论一致,认为与饮酒可诱发肝硬化,造成肝功能异常,不利于药物吸收及毒素清除相关。同时,结核病是一种与营养不良密切相关的慢性消耗性疾病,其营养不良的发生常以蛋白质-能量营养不良为主(约占40%),这可能与营养不良可降低参与药物代谢酶的活性,使药物结合率和清除率下降,导致患者基础分解代谢率较高,长期处于蛋白质营养不足状态,进一步加重PTB患者的ATB-DILI[30]有关;也与抗结核药物常会引起患者出现一系列胃肠道反应,降低患者食欲,进一步加重营养不良有关,尤其是微量营养素的能量代谢异常。而机体的营养状况又与膳食多样性密切相关,膳食多样性不足会导致营养素缺乏,进而增加肝损伤的发生风险[31]。本研究中,消瘦和膳食多样性不足的患者发生ATB-DILI的风险分别增加了1.808倍和2.199倍,均与以上研究相符。因此,对于消瘦的患者,应注意其膳食多样化,及时进行营养支持治疗。本研究多因素回归分析尚未发现吸烟是发生ATB-DILI的独立危险因素,这与既往有研究认为吸烟产生的有害物质可通过脂质过氧化反应引起细胞毒性[32],还可抑制谷胱甘肽-S转移酶、肝微粒体酶的活性,进一步加重ATB-DILI的结论不一致,说明二者相关性还有待进一步研究。
综上,PTB-DM患者ATB-DILI的发生率较高,血糖控制不良、饮酒、消瘦和膳食多样性不足是其发生ATB-DILI的独立危险因素,为降低PTB-DM患者发生ATB-DILI风险提供了新的线索。但值得注意的是,本研究未包括门诊治疗患者,可能出现选择性偏倚。
