牙种植修复用于慢性牙周炎患者及牙周健康者中的疗效对比
2022-01-04郑刚
郑刚
牙槽骨吸收是牙周炎发病的主要特征,牙齿逐渐松动,导致牙齿缺损[1]。近几年来,牙周炎成为牙齿缺失、牙齿缺损的主要因素[2]。牙种植可以有效地修复牙齿缺失、牙齿缺损,具有支持力强、舒适度高等优势,近几年来在临床中被逐渐推广使用[3]。牙周炎患者是否适合牙种植仍存在争议。有研究认为因牙周炎患者骨吸收率高于牙周健康者,因此对其进行牙种植效果不及牙周健康者理想[4]。本次研究对比了慢性牙周炎患者和牙周健康者实施牙种植修复的效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2017年1月-2018年1月笔者所在医院收治的100例牙种植修复患者,其中50例慢性牙周炎患者作为研究组,50例牙周健康者作为对照组,纳入标准:(1)研究组均符合慢性牙周炎诊断标准;(2)患者依从性较高,可以定时回医院复诊;(3)口腔卫生较好,并未接受过相关治疗;(4)无明显全身系统性疾病;(5)种植后采用固定义齿修复。排除标准:(1)合并深覆盖、深覆颌;(2)有紧咬牙、咬硬物、严重磨牙等习惯;(3)身体状况较差;(4)吸烟量超过20支/d。对照组男31例,女19例;年龄20~53岁,平均(36.6±2.8)岁。研究组男30例,女20例;年龄20~53岁,平均(36.6±2.8)岁。两组一般资料比较差异无统计学意义(P>0.05),有可比性。患者知情同意本研究,本研究经过医院伦理委员会批准。
1.2 方法
种植体全部来自卫生管理部门口腔种植科技中心。手术前需要做好相应的准备工作,提取模型,拍摄X线片,根据患者情况制定对应的治疗方案。牙体种植修复过程中需要严格按照卫计委对口腔牙种植的要求开展。术前先进行常规的化验检查,依据卫生管理部门规定的口腔牙种植要求实施操作,分为延期种植与即刻种植,同时根据患者实际情况选取适宜的种植体类型,以确保植入的深度与种植的稳固性,对于牙齿缺损位置存在骨缺损者,可进行骨组织再生术(GBR),全部种植体均采取黏膜下愈合的方式,确保牙龈与黏骨膜瓣能够严密缝合。所有患者术后均给予抗生素与漱口液治疗,防止感染发生。对于未实施GBR治疗的患者,需在3个月后行二期手术;对于行GBR治疗的患者,则于6个月后行二期手术,二期手术完成2周后再进行义齿冠部的制作。
1.3 观察指标及评价标准
(1)比较两组1、2、3年牙槽骨吸收情况。(2)比较两组种植体周围情况。包含:探诊深度(probing depth,PD)、改良菌斑指数(modified plaque index,mPLI)、牙龈乳头指数(papilla index score,PIS)、改良龈沟出血指数(modified sulcus bleeding index,mSBI)。(3)比较两组修复后6个月、1年、2年、3年种植成功率。种植体如果使用功能良好,临床检查并没有发现疼痛和感染,并且X线检查没有透射区则为种植成功。
1.4 统计学处理
本研究数据采用SPSS 20.0统计学软件进行分析和处理,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组牙槽骨吸收情况对比
研究组牙槽骨吸收情况高于对照组,差异有统计学意义(P<0.05),见表 1。
表1 两组牙槽骨吸收情况对比 [mm,(±s)]
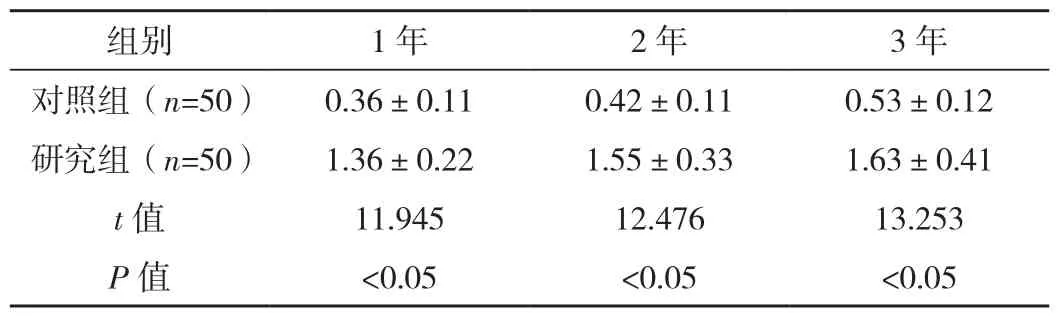
表1 两组牙槽骨吸收情况对比 [mm,(±s)]
组别 1年 2年 3年对照组(n=50) 0.36±0.11 0.42±0.11 0.53±0.12研究组(n=50) 1.36±0.22 1.55±0.33 1.63±0.41 t值 11.945 12.476 13.253 P值 <0.05 <0.05 <0.05
2.2 两组种植体周围情况对比
两组修复后mPLI比较差异无统计学意义(P>0.05),研究组PD、PIS、MSBI高于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组种植体周围情况对比 (±s)
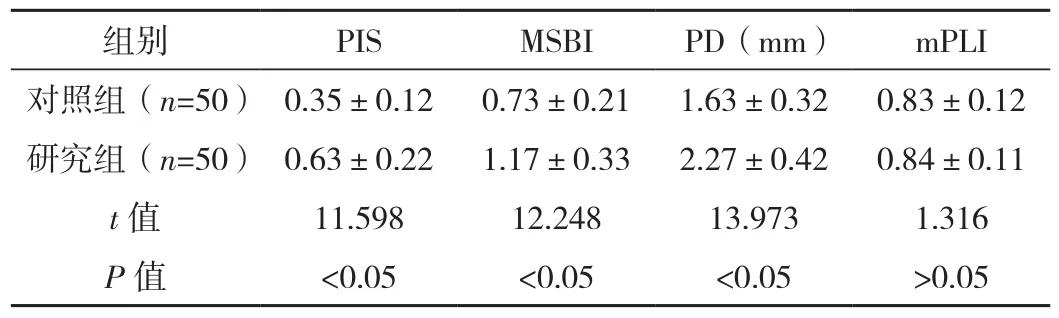
表2 两组种植体周围情况对比 (±s)
组别 PIS MSBI PD(mm) mPLI对照组(n=50) 0.35±0.12 0.73±0.21 1.63±0.32 0.83±0.12研究组(n=50) 0.63±0.22 1.17±0.33 2.27±0.42 0.84±0.11 t值 11.598 12.248 13.973 1.316 P值 <0.05 <0.05 <0.05 >0.05
2.3 两组种植成功率对比
两组修复后6个月、1年,两组种植成功率比较差异无统计学意义(P>0.05),修复后2、3年,研究组成功率低于对照组,差异有统计学意义(P<0.05),见表3。
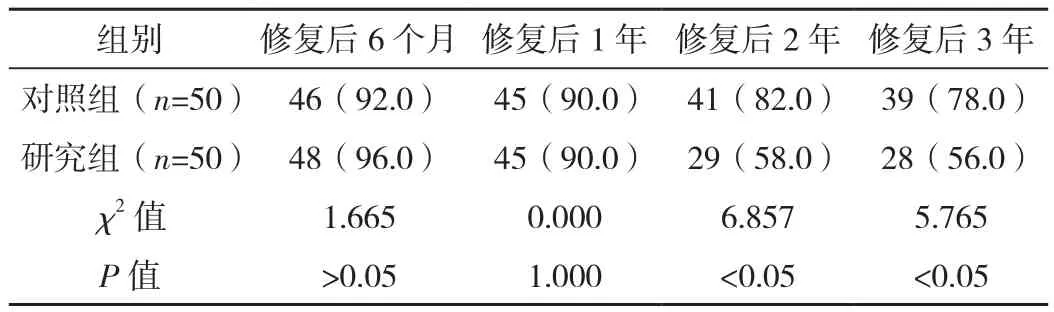
表3 两组种植成功率对比 例(%)
3 讨论
牙周炎是口腔常见疾病,牙周组织不仅会受到损伤,还会促使牙槽骨受到损伤,以上都是导致牙齿缺失的主要因素[5]。为了更好地改善牙齿美观度,临床中比较常见的治疗方式是牙种植技术[6]。在近几年来,随着医美技术的不断发展,牙种植修复技术也逐渐成熟,并且在局部缺失或者全口缺失中使用[7]。口腔技术在近几年有较大的发展,稳定性和成功率均有所增高,但是最终带来的效果在临床中备受争议[8]。
牙周治疗主要是恢复咬合能力,对于牙列缺损的患者,需要重建修复工作[9]。在对患者种植后的1年之内,需要详细的观察口腔中原本的牙齿情况和周围组织情况,在种植后周围的牙齿情况可能也会发生变化,导致种植成功率降低的因素是骨吸收丧失[10]。菌斑中的产物和牙周导致病菌会促使周围黏膜有炎性反应,结缔组织中的毛细血管会发生扩张或者充血,龈沟中上皮增生,进而上皮溃疡变薄,上皮保护性比较差[11]。加上连续性中断,轻微的刺激也会导致毛细血管出现破裂而出血[12]。牙齿缺损的患者,天然牙的牙周袋中有大量的病菌,种植后,致病菌会转移,降低稳定性,导致种植失败[13]。对于牙周健康的人员来说,种植体可以得到较好的骨整合。虽然两种人群治疗的短期效果并不明显,但是种植的时间越长,健康人员种植成功率会更高[14]。牙周炎患者在种植之后牙槽骨吸收不高的因素并不明显,是因为天然牙自身存具有感染和传导感染等风险,导致发生损伤[15]。所以,牙种植之前需要实施常规治疗,并定期实施维护,保证口腔健康。在本次研究中受到时间和样本的限制,关于对患者生活质量和满意度等方面,需要更多的研究证实[16]。
临床中慢性牙周炎属于较为常见的疾病,在占据牙周炎总数的95%左右,这是因为长时间存在的牙龈炎扩散到深度牙周组织[17]。牙周组织发炎后会出现较多破坏性疾病,牙菌斑也有所增长,所以属于慢性感染病的一种,有研究显示部分患者牙槽骨损伤,影响最终带来的效果[18]。本研究显示,两组修复后6个月、1年种植成功率比较差异无统计学意义(P>0.05),修复后2、3年研究组成功率低于对照组(P<0.05),说明两组近期牙种植效果相似,但是慢性牙周炎患者远期效果不及牙周健康者,说明慢性牙周炎会影响种植效果。对两组患者种植牙周围检测发现,两组修复后mPLI比较差异无统计学意义(P>0.05),研究组PD、PIS、MSBI高于对照组,差异有统计学意义(P<0.05)。说明对慢性牙周炎患者在牙种植后,牙周健康状况还会发生部分问题。
周围骨吸收、附着丧失的增加都是减低牙体保留率的一种原因,所以使用骨吸收量的测量,可以衡量种植牙功能和成功情况[12]。本次研究显示,研究组牙槽骨吸收情况高于对照组(P<0.05),说明慢性牙周炎会促进牙槽骨的吸收。
综上所述,牙种植修复中,牙周健康者和牙周炎患者的近期疗效相同,远期疗效有明显的差异。
