孕期个性化膳食指导联合规律性产检对孕产妇自我保健管理及分娩结局的影响
2021-12-31刘军
刘军
(郑州大学第一附属医院 产科一病区,河南 郑州 450000)
妊娠是一项复杂的生理过程,孕妇妊娠期间营养状况不仅影响自身生理健康,还会对子宫内胎儿生长发育产生重要影响[1]。有研究指出[2],孕期体重过重可能增加妊娠期糖尿病、高血压以及剖宫产的发生率,而体重过轻会造成孕妇贫血、眩晕,增加孕妇滑倒的风险,不利于孕妇健康。但部分孕妇因孕期健康知识普及不足、自我管理能力差等因素导致妊娠期间易出现暴饮暴食、饮食结构倾向于高蛋白、高脂肪及刺激性食物,导致孕妇体重暴增、妊娠期并发症及胎儿发育异常发生率居高不下[3]。因此,在妊娠期内合理的营养支持对母婴健康有重要意义。此外,产前检查可以及时发现胎儿畸形情况以及孕妇的异常情况,是保证孕妇及胎儿健康的重要手段,产检是否规律与妊娠结局间存在密切关系。虽[4]然产检的重要性已经被广泛普及,但仍有部分孕妇抱有侥幸心理,遗漏部分产检项目,导致畸形儿的出生,增加产妇家庭及社会的负担。本研究就孕期个性化膳食指导联合规律性产检对孕产妇自我保健管理及分娩结局的影响做如下探讨。
1 资料与方法
1.1 一般资料
经医院医学伦理委员会批准,选取2018年1月至2019年12月于郑州大学第一附属医院住院分娩的2 000 例孕产妇作为研究对象,采用交替分组法将其分为对照组和观察组,各1 000 例。对照组年龄21 ~41岁,平均(31.25±2.48) 岁;孕周5 ~8 周,平均孕周(6.24±0.68) 周;文化程度:小学210 例,初中230例,中专及高中380 例,大专及以上180 例。观察组年龄22 ~42 岁,平均(31.38±2.63)岁;孕周5 ~7 周,平均孕周(6.18±0.63) 周;文化程度:小学211 例,初中229 例,中专及高中375 例,大专及以上185 例。对比两组基线资料(P>0.05),有可对比性。患者及家属均自愿签署知情同意书。
1.2 入选标准
纳入标准:孕产妇均符合《妇产科学( 第8 版)》[5]中相关诊断标准,经B 超确诊;均为单胎妊娠;均为初产妇。
排除标准:患有精神疾病或沟通障碍者;听力障碍或生活无法自理者;妊娠前为原发性高血压、糖尿病或存在贫血症状的患者;合并肝肾功能障碍者。
1.3 方法
对照组接受常规饮食指导及不规律产检,孕期到分娩前接受产检次数≤5 次。在产前检查期间内进行包括胎教、母乳喂养、分娩、妊娠基础知识以及膳食搭配在内的健康知识宣教,嘱咐孕产妇饮食注意事项,但不进行膳食指导。
观察组孕期到分娩前接受规律性产检及孕期个性化膳食指导。(1)规律性产检包括:①产检次数:依据《孕前和孕期保健指南》中相关要求,孕妇(无妊娠合并症)妊娠10 周开始整个孕期接受7 次规范体检,其中初产妇分别在25 周、31 周、40 周增加1 次产检;②产检内容有全身检查、个人情况了解、预产期评估、产科检查及相关辅助检查;其中孕妇情况包括孕妇年龄、胎产次、妊娠并发症、职业、妊娠反应及用药情况、丈夫健康状况、家庭情况等;产科检查内容有胎心音、腹围、宫高、阴道与宫颈检查;③健康宣教,通过发放孕妇健康手册、微信集群授课、口头讲解方式对孕产妇进行孕期营养、胎教、运动指导及分娩知识教育,并结合心理干预。(2)个性化膳食指导具体包括:①孕产妇建册后即接受每月1 次关于孕期膳食的健康宣教,并针对不同孕妇提供个性化膳食营养指导;②根据《中国居民膳食营养素参考摄入量》及食物营养成分表中标准,结合产妇饮食习惯和身体情况在不同孕周制定个性化膳食指导方案,以满足孕妇及胎儿营养需求;③向孕产妇发放统一的食物营养成分摄入表,指导其记录每天饮食摄入种类及摄入量,每2 周汇总分析1 次;④孕产妇每周需到门诊测量血压、血糖、体重等常规生理指标,结合体质量检查结果适当调整饮食结构及每日饮食摄取量;⑤运动指导:在饮食指导的基础上鼓励孕产妇进行适量的运动,如孕期操、孕期瑜伽、散步等。
1.4 评价指标
(1) 自我保健管理水平:干预前、干预至分娩后,采用本院自拟《孕产妇自我保健管理水平问卷》从遵医行为(4 个条目)、自我防护行为(8 个条目)、日常生活行为(8 个条目)、胎儿监护行为(5 个条目)4 个方面进行孕产妇自我保健管理水平调查,该问卷共25 个条目,每条1 ~5 分,总分25 ~125 分,分值与孕产妇自我保健管理水平呈正相关,该调查表克伦巴赫系数α(Cronbach’s α) 为0.828,重测效度为0.864。(2) 孕期体重增长情况:比较两组孕前体重、分娩时体重、孕期增长体重。体重测量方法如下:孕产妇清晨排便、空腹站立于电子体重计上,测量时需穿轻薄衣服,并每次均用同一个体重计称重。(3) 妊娠合并症发生率:比较两组干预期间妊娠合并症,如妊娠糖尿病、妊娠高血压、贫血。(4) 不良妊娠结局:记录并对比两组不良妊娠结局发生率,包括羊水异常、早产、巨大儿、宫内发育迟缓、新生儿窒息。
1.5 统计学方法
采用SPSS 22.0 软件进行数据处理,计数资料用百分比表示,采用χ2检验,符合正态分布的计量资料以±s表示,组间与组内比较分别采用独立样本t、配对样本t检验,P<0.05 为差异存在统计学意义。
2 结 果
2.1 孕产妇自我保健管理水平
干预前,两组孕产妇自我保健管理总评分对比,差异无统计学意义(P>0.05);干预至分娩后,两组孕产妇自我保健管理总评分均高于干预前,且观察组高于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组干预前、后孕产妇自我保健管理水平对比(± s ,分)Table 1 Comparison of pregnant and lying-in women's self-care management level before and after intervention between the two groups (± s , points)
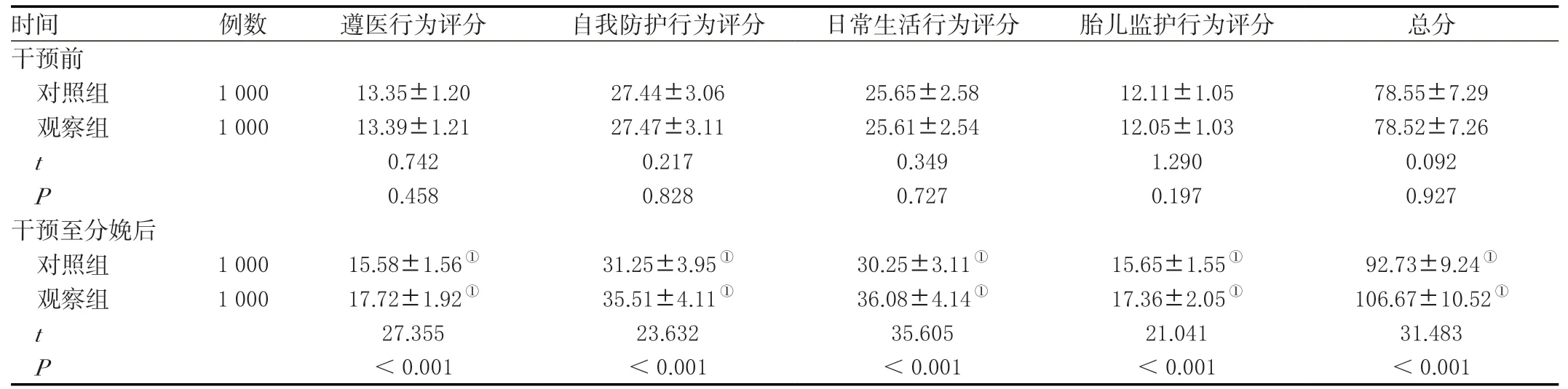
表1 两组干预前、后孕产妇自我保健管理水平对比(± s ,分)Table 1 Comparison of pregnant and lying-in women's self-care management level before and after intervention between the two groups (± s , points)
注:与同组干预前比较,①P <0.05。
时间 例数 遵医行为评分 自我防护行为评分日常生活行为评分 胎儿监护行为评分 总分干预前对照组 1 000 13.35±1.20 27.44±3.06 25.65±2.58 12.11±1.05 78.55±7.29观察组 1 000 13.39±1.21 27.47±3.11 25.61±2.54 12.05±1.03 78.52±7.26 t 0.742 0.217 0.349 1.290 0.092 P 0.458 0.828 0.727 0.197 0.927干预至分娩后对照组 1 000 15.58±1.56① 31.25±3.95① 30.25±3.11① 15.65±1.55① 92.73±9.24①观察组 1 000 17.72±1.92① 35.51±4.11① 36.08±4.14① 17.36±2.05① 106.67±10.52①t 27.355 23.632 35.605 21.041 31.483 P<0.001 <0.001 <0.001 <0.001 <0.001
2.2 孕期体重增长情况
两组孕前体重比较,差异无统计学意义(P>0.05);观察组分娩时体重及孕期增长体重低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组孕产妇孕期体重增长情况比较(± s ,kg)Table 2 Comparison of weight gain during pregnancy between two groups of pregnant women(± s ,kg)
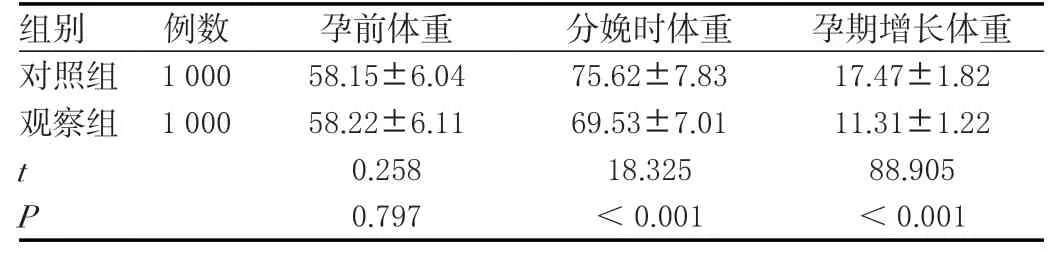
表2 两组孕产妇孕期体重增长情况比较(± s ,kg)Table 2 Comparison of weight gain during pregnancy between two groups of pregnant women(± s ,kg)
组别 例数 孕前体重 分娩时体重 孕期增长体重对照组 1 000 58.15±6.04 75.62±7.83 17.47±1.82观察组 1 000 58.22±6.11 69.53±7.01 11.31±1.22 t 0.258 18.325 88.905 P 0.797 <0.001 <0.001
2.3 妊娠合并症
干预期间,观察组的妊娠糖尿病、妊娠高血压、贫血的发生率均低于对照组,差异有统计学意义(P<0.05)。见表3。

表3 两组妊娠合并症发生率比较[n(%)]Table 3 Comparison of the incidence of pregnancy complications between the two groups[n(%)]
2.4 不良妊娠结局
干预至分娩后,观察组羊水异常、早产、巨大儿、胎儿宫内发育迟缓、新生儿窒息发生率均明显低于对照组,差异有统计学意义(P<0.05)。见表4。

表4 两组不良妊娠结局对比[n(%)]Table 4 Comparison of adverse pregnancy outcomes between the two groups [n(%)]
3 讨 论
产检是孕期保健的重要组成部分,其主要目的是在妊娠早期甄别潜在高危因素,通过积极干预措施改善母婴结局,能有效降低孕产妇生产期死亡率及胎儿发育缺陷[6]。随着优生优育观念的普及深入,我国孕产妇孕期规律产检意识在不断增强,但受到文化水平及经济因素的影响,仍有部分孕产妇未坚持规律产检,从而导致畸形胎儿出生率增加[7]。因此,实行规律性的产检对于孕产妇而言十分必要。此外,不良的饮食结构会导致孕产妇体重过轻或过重,增加妊娠期并发症的发生率,不利于母婴健康,故为孕产妇提供个性化的膳食营养指导十分必要。个性化膳食营养指导可根据孕产妇实际营养需求,结合科学理论指导为其提供合理的“一对一”膳食营养指导,以满足母体及胎儿生长发育需求,降低孕期并发症及胎儿发育异常发生率[8]。
本研究将规律性产检、孕期个性化膳食指导联合用于孕产妇干预中,结果显示,干预至分娩后,观察组孕产妇自我保健管理各项评分及总分均高于对照组,分娩时体重及孕期增长体重低于对照组,观察组的妊娠糖尿病、妊娠高血压、贫血的发生率均低于对照组,羊水异常、早产、巨大儿、胎儿宫内发育迟缓、新生儿窒息发生率均明显低于对照组,提示孕期个性化膳食指导联合规律性产检可以有效改善孕产妇自我保健管理水平,控制体重增长速度,降低妊娠期并发症发生率,改善分娩结局方面。董诀[9]等研究发现,在规律产检中为孕产妇提供心理干预、孕期健康知识宣教及用药指导能有效控制妊娠期三高症的发生率,从而改善妊娠结局。基于此,本研究观察组在《孕前和孕期保健指南》要求指导下通过规范产检频率、产检内容,并对孕产妇实施个性化健康指导,可有效降低不良妊娠结局发生率。此外,规律性的产检可以详细了解孕妇及胎儿的健康情况,及时发现孕妇及胎儿的异常情况,便于医生及早采取针对性的干预措施从而改善母婴结局。
也有相关研究表明[10],不同孕周孕产妇对于蛋白质种类和量的需求在不断改变,例如,妊娠晚期孕产妇对于优质蛋白和不饱和脂肪酸的需求量要高于妊娠早期,在此期间加强此类营养物质的摄入将有利于胎儿发育。微量元素和维生素是关系母婴健康的因素,微量元素铁直接影响孕妇血液健康情况,孕期缺铁将导致孕产妇缺铁性贫血,增加早产、巨大儿、新生儿体重过轻的发生率;维生素对于非特异性免疫功能具有促进作用,当维生素缺乏会诱发妊娠期糖尿病、早产甚至流产的发生,另外,胎儿发生呼吸道感染、体质量低、免疫性疾病几率也会大大提高[11]。孕期个性化膳食指导能通过调整饮食结构,在不同孕期为孕产妇制定更加科学的饮食策略,可以有效控制孕妇体重增长速度,降低因孕妇体重过重导致的妊娠期高血压、糖尿病的发生率,也可有效预防体重过轻所致的孕期贫血,达到改善母婴结局的目的。
综上所述,孕期个性化膳食指导联合规律性产检利于改善孕产妇自我保健管理水平,控制孕期体重增长,减少妊娠并发症的发生,有效改善分娩结局。但本研究也存在局限性,未对胎儿的远期发育情况进行追踪,也未对经产妇采取孕期个性化膳食指导联合规律性产检的干预情况进行探究,未来可对此方面进行深入探究。
