1例重症急性胰腺炎继发ICU获得性衰弱的营养治疗分析
2021-12-30顾融融陈玲吉顺莉范震宇殷小芹李强徐红梅南通大学附属医院药学部江苏南通6000江苏省人民医院胰腺ICU南京009
顾融融,陈玲,吉顺莉,范震宇,殷小芹,李强,徐红梅*(.南通大学附属医院药学部,江苏 南通 6000;.江苏省人民医院胰腺ICU,南京 009)
重症患者由于原发疾病或重大创伤等原因,随着病情进展表现出急性应激反应、微环境改变和高分解代谢的病理生理过程,其治疗主要包括控制感染、各器官系统的维持以及营养治疗。但重症疾病代谢的不同阶段、患者的异质性,使得重症患者的营养干预有颇多局限和争论[1]。长期蛋白-热量摄入的不足,可加重患者机体的负氮平衡,进一步造成肌肉减少,脱机困难,感染难以控制,大大延长ICU住院时间[2]。不合理的营养治疗时机和能量-蛋白供应也可能加重并发症的发生,如ICU获得性衰弱(ICU-acquired weakness,ICU-AW)[3]。现报道1例重症急性胰腺炎患者在治疗过程中出现的ICU-AW,为重症患者的营养治疗策略提供借鉴。
1 病例摘要
患者女性,32岁,体质量64 kg,身高158 cm,BMI 25.64 kg·m-2。2020年6月12日感上腹部疼痛伴恶心呕吐,外院上腹部CT提示急性胰腺炎伴胰周及腹腔积液,对症治疗无缓解,6月13日转至本院普外ICU。白细胞10×109·L-1、超敏C反应蛋白>150 mg·L-1↑、肌酐 174.7 μmmol·L-1↑、心肌肌钙蛋白体温 3167 ng·L-1↑、肌红蛋白900 μg·L-1↑。查体:体温42℃,血压50/90 mmHg(1 mmHg=0.133 kPa)、心率122 次·min-1,神志不清。CT提示胰腺坏死,APACHE II评分25分。既往有急性胰腺炎史4年。入院诊断为“① 重症急性胰腺炎;② 呼吸衰竭;③ 休克”。
进入ICU后予呼吸机辅助通气、床边血液净化、重酒石酸去甲肾上腺素(20 mg,微泵)升压、去乙酰毛花苷(0.2 mg,泵推)控制房颤、维库溴铵(1 mg,微泵)维持肌松、注射用头孢哌酮舒巴坦(3 g,q12 h)抗感染、注射用还原型谷胱甘肽(180 mg ivgtt qd)保肝、注射用艾司奥美拉唑注射液(40 mg ivgtt)抑酸、注射用生长抑素(3 mg,微泵,q6 h)、注射用乌司他丁(10万u,微泵,q8 h)和醋酸奥曲肽(0.6 mg,微泵,q12 h)抑酶、胰岛素(6 U ivgtt)控制血糖、醋酸钠林格注射液(500 mL ivgtt qd)扩容等治疗。患者6月28日出现发热、寒战,伴窦性心动过速,抢救后缓解。7月4日患者突发心率加快、血压低、血红蛋白进行性下降,经导管行动脉栓塞术,病情稳定,于7月9日经腹膜后途径行胰腺坏死清除术,腹腔引流管引流黄色脓性液体,1周后开始出现明显肌力弱,上臂肌围显著减少至18.9 cm,肌红蛋白始终>1000 μg·L-1↑。至8月中旬,患者呼吸机仍需间断使用,脱机困难,查体四肢疼痛反应弱,不能静坐,肌红蛋白降至64 μg·L-1,但肌力仍在0~1级,行肌电图和神经电生理检查:见自发电位,运动单位电位时限增宽,波幅升高,募集电位单纯相。诊断为四肢神经源性损害,运动、感觉神经受累,判断患者系继发ICU-AW[4],继续予以营养支持和床边端坐等康复训练,10月转出至普通科室。
2 营养治疗经过
患者入ICU后,分别用NRS 2002评分及NUTRIC评分进行营养风险评估,其评分均为3分,提示该患者存在轻度营养风险,计划在复苏治疗稳定后开始肠内营养(EN)。入ICU前3日(6月12—14日)予以循环系统的支持为主。第4日开始静脉营养支持,每日热卡340 kcal,蛋白补充0.95 g/(kg·d)。第7日过渡为全肠外营养(TPN),非蛋白热卡(NPC)1000 kcal [约15 kcal/(kg·d)],蛋白质0.95 g/(kg·d)。第18日病情逐渐稳定,恢复流质低脂饮食,停止TPN,予以全肠内营养支持(TEN)。肠内营养乳剂(TPF)(1.5 kcal·mL-1)为高能量密度的整蛋白制剂,患者胃肠功能受损,消化能力差,喂养期间出现腹泻(每日3~4次),暂时以短肽型营养制剂(SP)维持。外科干预后短期禁食时予以少量补充性肠外营养(PN)[热卡340 kcal,蛋白质0.64 g/(kg·d)]。患者于8月15日明确诊断为ICU-AW后,增加每日热卡(35 kcal·d-1)及蛋白质(1.43 g·kg-1)补充。入ICU后的营养支持经过见表1。
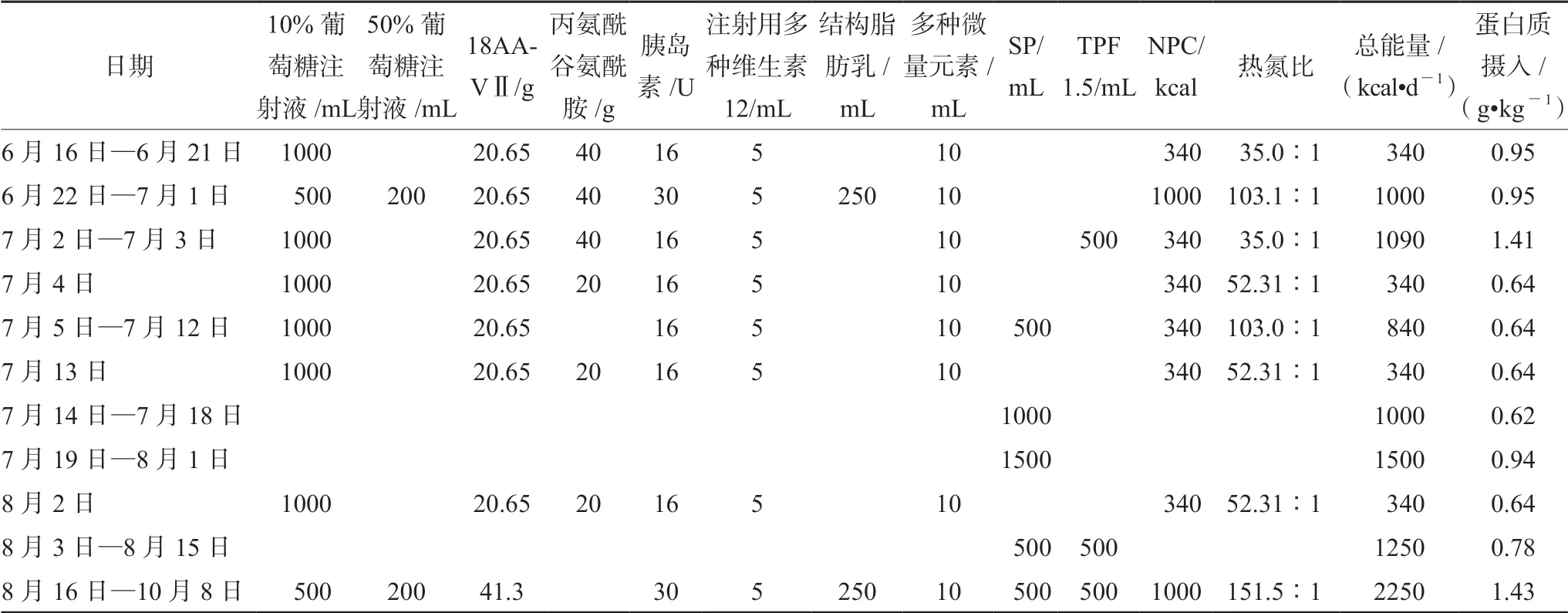
表1 入ICU后营养支持经过
3 营养治疗分析
3.1 营养治疗讨论
患者轻度营养风险,为防止再喂养综合征(RFS),入ICU的4~7 d的PN组分为仅含糖和氨基酸的“二合一” 低热卡营养液,热卡约15 kcal/(kg·d)(见图1)。从氨基酸的组成来看,丙氨酰谷氨酰胺占总氨基酸 50%,其他必需氨基酸并未满足每日生理需求。谷氨酰胺(Gln)的补充剂量一般按体质量(肥胖患者按理想体质量)给予0.5 g/(kg·d)[5]。该患者Gln的用量偏大,过多补充可能加重ICU患者肾脏负担。有研究表明Gln可能无益或有害,并且明确提出早期PN不推荐常规添加Gln[6]。最新的ESPEN[7]和ASPEN[8]的重症营养指南也支持这一观念。在后期的PN中,调整每日补充丙氨酰谷氨酰胺20 g,实施EN期间不补充。
按拇指法则估算,该患者的热卡目标为1600 kcal·d-1,蛋白质目标量为70~80 g·d-1。患者启动空肠喂养时机偏迟,而肠外低热卡喂养持续时间较长,未逐渐增加热卡和蛋白至目标喂养量。补充性PN的热氮比极低。热卡不足的同时,蛋白质生物利用度低,蛋白质多半作为热卡燃烧而无法参与合成代谢,机体瘦肉组织大量丢失。患者在入ICU后出现上臂肌围减少和肌力下降,到诊断为ICU-AW期间仅采用TEN,每日蛋白质补充不足1 g·kg-1,摄入氮远低于排出氮,患者长期能量和蛋白质喂养不足(见图1)。
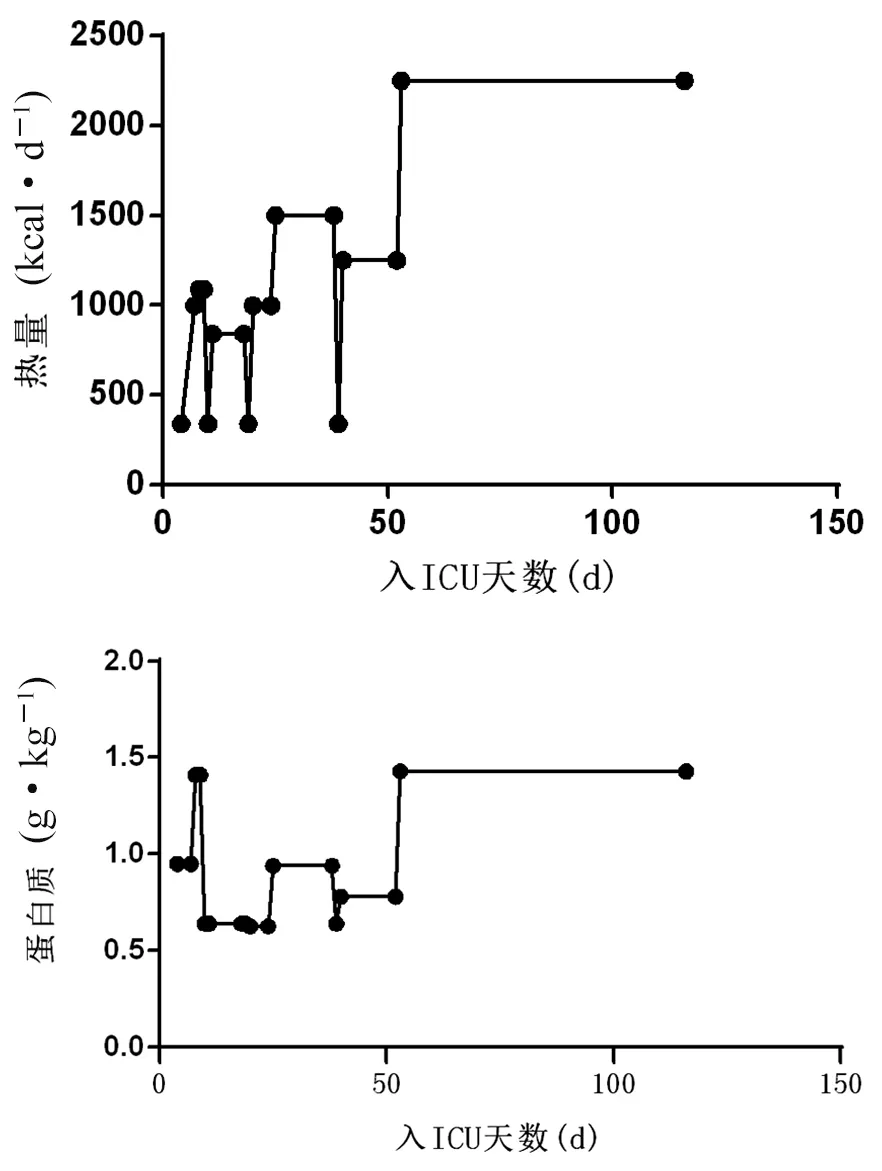
图1 入ICU期间患者能量及蛋白质摄取变化
在明确诊断为ICU-AW后期近两月余,采取管饲EN的同时,联合静脉补充PN的方式进行高热卡(35 kcal·d-1)及高蛋白质(1.43 g·kg-1)补充,同时积极辅助每日床边锻炼。该患者肌力得到部分恢复,上臂肌围达到20.7 cm,能独立在床边静坐,体质量增加5 kg,转出普通病房继续康复治疗。
3.2 肌力衰弱相关因素
患者入ICU时血清肌酸激酶高于正常值5倍(通常肌酸激酶>10 000 U·L-1),乳酸脱氢酶水平也升高(见图2),提示存在骨骼肌来源的肌肉损伤。患者在入ICU后的尿素、肌酐以及尿素/肌酐比(urea-creatinine ratio,UCR)均先上升后下降(见图3),提示入ICU 近两月,患者持续处于高分解代谢状态[9],负氮平衡未能通过营养治疗纠正。因此后期在EN的基础上增加补充性肠外支持。患者9月下旬测血清25-OH-D为33.9 nmol·L-1,低于52.5~117.7 nmol·L-1正常范围,为促进患者的肌力恢复,口服骨化三醇(1片,po qd)连续两周,后复查25-OH-D水平达标。
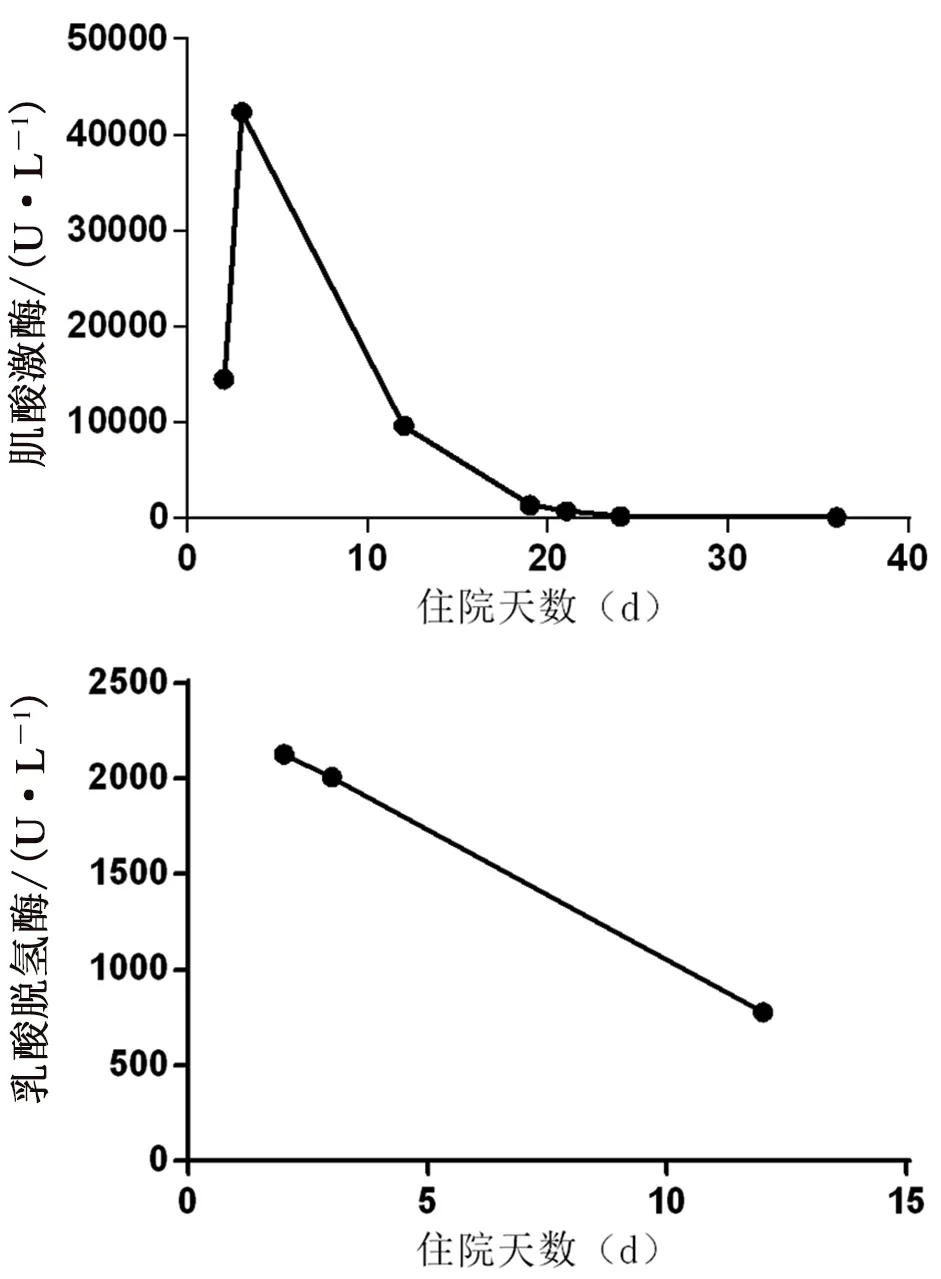
图2 入ICU期间患者血清中肌酸激酶及乳酸脱氢酶水平变化

图3 入ICU期间患者尿素、肌酐及尿素/肌酐比水平变化
4 讨论
4.1 ICU-AW的病理机制
2014年Kress博士和Hall博士正式定义了ICU-AW及其对危重症后期恢复的影响[10]。入ICU期间,深度镇静、制动、长期机械通气、神经肌肉阻滞药和醛固酮类药物的使用、应激状态、炎症因子、线粒体损伤、高血糖、营养不良等因素引起肌肉蛋白(尤其是肌浆蛋白)合成减少或分解代谢增加;另外,维生素D转化效率下降,骨骼肌组织内减少、骨密度降低、骨骼肌萎缩变性。各种因素叠加产生肌力衰弱,脱机时间、炎症控制、器官功能恢复时间均延长。即便病情稳定转出ICU后,萎缩的肌肉可能受到持续的损害,并且由于肌肉肥厚和/或增生能力不足而使得肌肉的质量无法恢复[11]。本病例中,该患者进入ICU早期肌酸激酶与肌红蛋白水平极高,提示早期肌肉分解旺盛。在血流动力学稳定后,持续的低蛋白[不足1 g/(kg·d)]和低热卡(15~25 kcal·d-1)喂养,肌肉组织迅速丢失,可能是继发ICU-AW的原因,导致患者出ICU的时间大大延长。
4.2 营养治疗对ICU-AW的影响
患者入ICU 3 d后不存在明显的出血和持续休克,按照重症喂养指南,在复苏稳定后本应尽快启动EN[12],但该病例接受了三周左右的PN,启动EN前的PN也未能逐渐递增至目标喂养量,导致瘦体组织的快速丢失。启动EN后仅予以TEN,每日热卡及蛋白均不足,加重了肌力的丢失。
虽然危重症早期氨基酸的补充有不少争议[13],但在ICU晚期病情稳定时,能量消耗在静息消耗量的1.7倍[14],一般推荐较高的热卡和蛋白补充。最新的一项研究表明,入住ICU 3 d内补充蛋白不超过0.8 g/(kg·d),3~5 d内0.8~1.2 g/
(kg·d)],5 d后补充蛋白>2 g/(kg·d)的阶梯式给予可明显减少重症患者6个月的死亡率[15]。
由于重症患者的急性胃肠功能损伤和治疗中的外科干预,完全依赖EN可能导致患者长期喂养不足,带来更多的负氮平衡和骨骼肌蛋白[16]。在EN喂养不足60%时,应继续补充PN,保证每日总热卡30~35 kcal·kg-1,蛋白2~2.5 g·kg-1。
5 总结
危重症患者的肌肉萎缩由入ICU期间多因素触发。由于重症急性胰腺炎早期的血流动力学问题和临床对喂养不耐受的过于担心,往往EN的启动时间偏晚,而后期的TEN又不能满足喂养目标。该患者因长期热卡和蛋白质不足导致ICU-AW,提示当重症急性胰腺炎患者能达到血流动力学稳定时,在避免过渡喂养的前提下,应逐渐给足热卡和蛋白,防止继发ICU-AW,影响预后。
