胫骨横向骨搬移治疗糖尿病足的临床疗效
2021-12-28李朋朋吴晓东李国栋
李朋朋 吴晓东 李国栋
1蚌埠医学院研究生院(安徽蚌埠 233000);2徐州市中心医院(江苏徐州 221000)
随着时代的变更,经济的发展,生活及饮食的条件及结构的改变,世界糖尿病的发病率正在快速增加,据世界卫生组织报道全球约有4.2 亿糖尿病患者,中国的糖尿病患者总人数约有1.1 亿人,位居世界首位,且18 岁以上患者的发病率也较高[1-3]。25%的糖尿病患者,在漫长的患病过程中发生神经病变致使下肢的保护功能减退,大血管萎缩、微血管不畅或闭塞,导致动脉灌注不足,从而发生微循环障碍,促发足部溃疡和坏疽[4-6],即糖尿病足。糖尿病足是糖尿病患者致残致死的重要原因之一[7]。目前,治疗糖尿病足的主要方法是常规方法,如血糖控制、局部清创、外科手术等,但治疗的效果不佳,截肢率仍较高[8-9]。如何有效治疗糖尿病足,降低截肢率及病死率,提高患者生存质量是临床上亟待解决的重要问题。近年来,我院将Ilizarov 胫骨横向骨搬移术[10-11]应用于糖尿病足的治疗,并且取得较好的效果,报道如下。
1 资料与方法
1.1 一般资料选择徐州市中心医院应用Ilizarov胫骨横向骨搬移术糖尿病足患者9 例,男6 例,女3 例,年龄60~91 岁,平均(80.4±9.1)岁。糖尿病病程9~17 年,平均(11.4 ± 3.1)年,9 名患者均使用胰岛素,其中6 例口服降糖药物,糖尿病合并高血压患者5 例。糖尿病足溃疡分级采用Wagner 分级,0 级:皮肤完整(溃疡形成前),有外周血管病变和足部高危体征;1 级:皮肤表面溃疡,在皮下脂肪层以内;2级:溃疡深度达肌腱或韧带;3 级:有骨髓炎;4 级:足趾或足前端坏疽;5 级:整个或涉及足中后部分坏疽。将Wagner ≥3 级定义为严重的足溃疡。将Wagner 分级3 级及以上者纳入研究,其中Wagner 分级3 级4 例,4 级5 例。本研究获得江苏省徐州市中心医院伦理委员会批准,并于术前详细告知患者,获得患者和家属知情同意。
1.2 纳入与排除标准纳入标准:(1)符合WHO糖尿病诊断标准;(2)符合《多学科合作下糖尿病足防治专家共识(2020 版)》[12]中有关糖尿病足诊断标准的患者,Wagner 分级为3 级(含3 级)以上;(3)能够获得患者完整临床资料;(4)术前进行血管造影,确定下肢中胫前动脉、胫后动脉、腓动脉至少有一支通畅,或者对闭塞的3 条血管能够重新开通一条。排除标准:(1)患有严重肺部感染;(2)怀疑患有恶性肿瘤;(3)患有严重器官衰竭(如心脑血管意外急性期等)。
1.3 术前处理患者入院后均进行一般体格检查,术前严格控制患者的血糖,改善患者循环系统,同时给予患者营养神经、纠正低蛋白血症等支持性治疗,每天对糖尿病足患者患肢进行彻底的清创,应用负压封闭引流(VSD)技术对患处控制感染,并辅以抗生素。
1.4 手术方式根据患者创面情况,彻底清创,严重者采取胫骨横向骨搬移联合VSD 治疗[13],先使用VSD 控制感染(7 d)后观察感染是否有效控制。严重感染控制满意后,检查患者各项指标,均达到手术条件者,行胫骨横向骨搬移手术。患者进入手术室后,进行术前准备并且对患者进行麻醉,待患者平稳后,进行消毒并准备手术。观察患者患肢胫骨,对其中下1/3 处作为骨搬移的手术区域。开放区域选择胫骨内侧,对胫骨内侧皮肤行一弧形切口,长度大约为12~15 cm。首先使用手术刀和剪刀对手术区域进行锐性分离,从皮肤至皮下组织,从皮下组织至骨膜,然后确定胫骨位置,沿着胫骨的内侧切开骨膜,并对骨膜进行完整的剥离,方向为胫骨的两侧,切开的骨膜长度约为10~12 cm,剥离骨膜的宽度约为2 cm,此范围为本研究进行胫骨搬移的手术骨窗的范围。观察骨窗内情况,确定搬移或移动骨块范围,置入外固定针2 枚,拧入的外固定针长度为3 mm,其目的为能够方便搬移或移动骨块。确定搬移或移动骨块范围后,使用钻头和摆锯对其范围内搬移或移动骨块进行分离(在进行分离时需特别注意不能对髓腔内骨髓有任何伤害),使其形成能够活动的骨瓣;同时在骨窗的近端以及远端,再置入外固定针,位置为胫骨侧,每侧2 枚,长度为4 mm。安装胫骨搬移架,调整好位置并固定。固定好胫骨搬移架后对其骨搬移方向进行标记。至此胫骨横向骨搬移术完成。最后,对手术部位进行缝合,顺序依次为从骨膜、皮下组织及皮肤逐层缝合。缝合后对手术部位进行敷料包扎[14]。
1.5 术后处理术后对患者安装外固定架,每天对手术部位进行常规清创消毒,术中及术后1 d 预防性应用抗生素或视创面感染控制情况使用抗生素。使用75%酒精以滴注方式对缝合处的针道口进行消毒,预防针道口感染,并根据患者炎症指标,选用抗生素。创面较差者,取坏死组织留取培养并做药敏试验,药敏结果明确后,敏感抗生素应用。患者于术后5 d,开始按照已标记的骨搬移方向对患处胫骨骨窗进行搬移,每天搬移3 次,搬移总距离为1 mm,如果患者出现难以忍受的疼痛等不适则暂停向外搬移1~2 d 或改成每天搬移0.5 mm,向外搬移14~16 mm,停止3 d后,每天往回搬移1 mm,分4 次完成。连续搬移21 d 后,对患处进行X 线复查,观察胫骨骨窗搬移距离,并测量,移动距离为21 mm;此位置再维持3 d 不变;3 d 后按照已标记的骨搬移相反方向对患处胫骨骨窗进行搬移,每天搬移3 次,搬移总距离为1 mm,连续搬移21 d 后,对患处进行X 线复查,观察胫骨骨窗是否回到未搬移前位置;如回到原来位置,再固定4 周,对患处进行X 线复查,观察骨窗愈合情况,如骨窗初步愈合,拆除外固定架。术后仍需严格控制血糖,同时溃疡面给予定期换药,部分患者使用碱性成纤维细胞生长因子促进愈合。拆除外架后患肢行CTA 检查。
1.6 观察指标创面愈合情况:溃疡愈合标准是创面愈合面积>95%,愈合时间是入院到达到愈合标准的时间;足部疼痛视觉模拟评分(VAS):VAS分值为0~10 分,分值与疼痛程度呈正比;多伦多评分(TCSS)[15],评分标准为:症状评分、感觉评分、反射评分,其中症状包括有无疼痛、麻木、刺痛和酸软无力等,反射评分包括膝反射和踝反射,感觉评分包括痛觉、温度觉、轻触觉、震动觉和位置觉;经血管造影(CTA)检查测评腘动脉、胫后动脉和足背动脉的动脉管腔内径。
1.7 随访本次研究通过门诊复查和电话对9 例患者进行随访,随访率为100%。出院后,如患者足部溃疡愈合情况不好或未愈合,需至少每2 周进行随访1 次,直至溃疡愈合,电话随访愈合后的患者。分别于术后1、2、3 个月,6 个月电话各随访一次。随访内容包括溃疡愈合、复发(原溃疡愈合后在相同或其他位置发生新的溃疡)及死亡情况。
1.8 统计学方法采用SPSS 23.0 软件,对数据进行统计与分析,计量资料用()表示,应用t检验对患者治疗前与治疗后进行比较分析,P<0.05为差异有统计学意义。
2 结果
2.1 溃疡创面情况术前创面溃疡面积较大、脓性渗出物较多。术中彻底清创、VSD 负压吸引拆除后见创面肉芽组织再生,创面红润。术后4 周见创面基本愈合结痂。术前及术后8 周创面情况见图1 和表1。
表1 溃疡愈合情况Tab.1 Ulcer healing ,cm2

表1 溃疡愈合情况Tab.1 Ulcer healing ,cm2
2.2 下肢缺血、周围神经病变相关指标术前术后对患者下肢患处的缺血和周围神经病变进行评价,方法为TCSS 评分标准。由结果所示,无论TCSS 评分标准的哪一个方面,术后明显优于术前(P<0.001),见表2。
表2 治疗前后TCSS 评分结果对比Tab.2 Comparison of TCSS scores before and after treatment
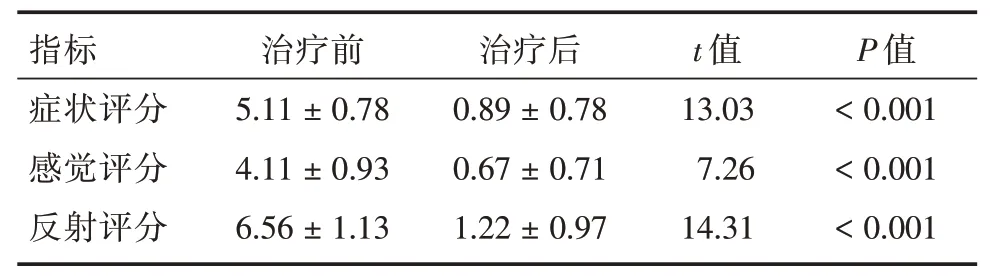
表2 治疗前后TCSS 评分结果对比Tab.2 Comparison of TCSS scores before and after treatment
2.3 双下肢CTA 术前、术后均对患者患肢进行CTA 检查。由CTA 结果所示,术后患者患肢腘动脉、胫后动脉及足背动脉的管腔内径比术前明显增大(P<0.05),见表3。
表3 手术治疗前后的下肢动脉管腔内径比较表Tab.3 Comparison of arterial lumen diameters of lower limbs before and after surgical treatment
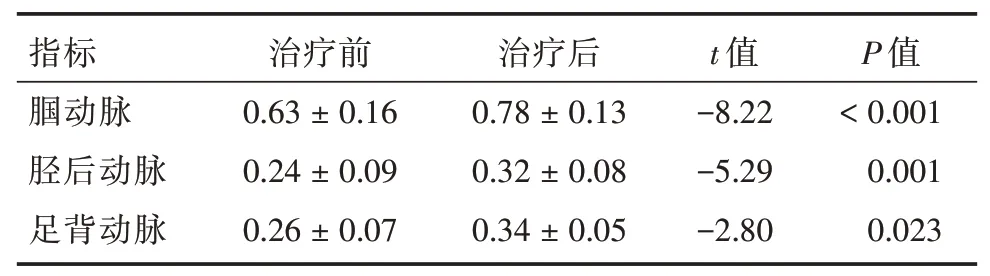
表3 手术治疗前后的下肢动脉管腔内径比较表Tab.3 Comparison of arterial lumen diameters of lower limbs before and after surgical treatment
2.4 患者示例患者,女,年龄91 岁、病史为:高血压30 余年,Ⅱ型糖尿病17 年。Ⅱ型糖尿病治疗:二甲双胍及皮下注射胰岛素。治疗效果,血糖控制一般。入院时,左足红肿疼痛,溃烂流脓约6 个月,创面溃疡面积较大、脓性渗出物较多,有明显感染迹象(图1A),且对患者进行患足VAS评分。

图1 术前及术后8 周创面情况Fig.1 Wound condition before and 8 weeks after operation
入院后对患者下肢患处进行CTA 检查,CTA结果显示:下肢动脉呈现多发性、弥漫性粥样硬化闭塞症,并且能够看出明显的严重狭窄和闭塞。由于下肢动脉严重狭窄和闭塞,不符合胫骨横向骨搬移术指证,因此,应先进行患肢动脉扩张术,应用介入的方式重新开通下肢血管,使血流流畅。
介入手术2 周,复查患肢CTA,确定动脉扩张术成功后,进行胫骨横向骨搬移术,胫骨横向骨搬移术后在手术部位施加骨搬移外固定。患者术后对手术部位进行消毒,并给予抗生素预防感染。术后5 d 开始骨搬移治疗,治疗45 d 后,复查X 线,胫骨骨窗回到未搬移前位置,然后固定28 d,再对患处进行X 线复查,骨窗初步愈合,拆除外固定架(图2)。对手术侧下肢复查CTA,CTA 复查结果显示:下肢手术区域明显有大量的微血管网再生,并且足部的微血管数量也明显增多(图3)。末次随访,对患者再次进行VAS 评分,患者疼痛消失。

图2 骨搬移术后7、40 d 拆除外固定架后胫腓骨X 线片情况Fig.2 X-ray of tibia and fibula after removal of external fixator 7 days and 40 days after bone removal
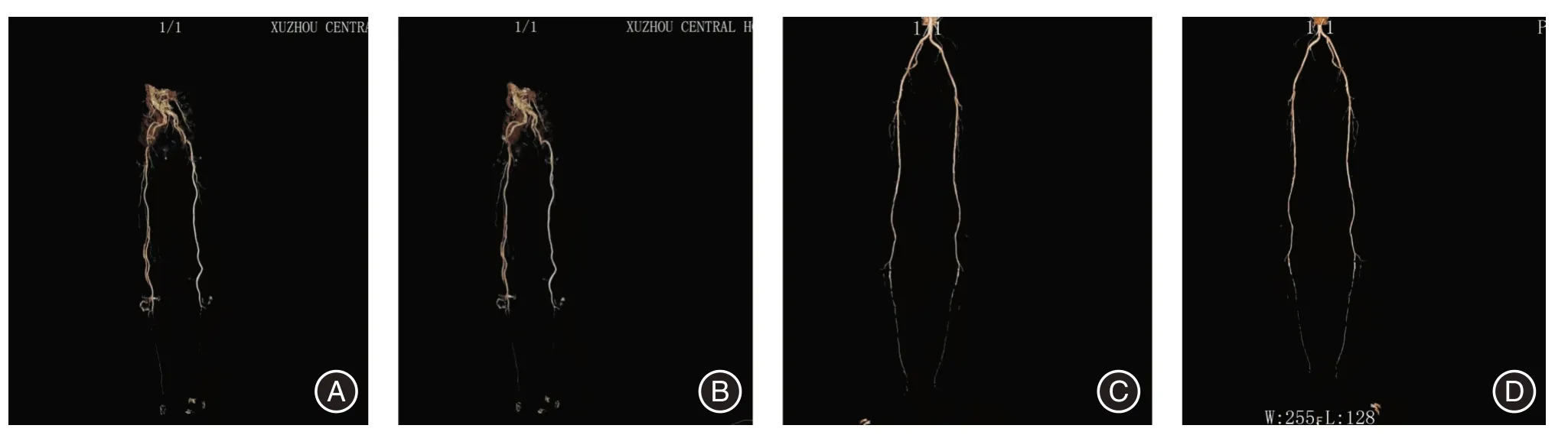
图3 骨搬移术前、术后8 周双下肢CTA 对比情况Fig.3 Comparison of CTA of lower limbs before and 8 weeks after bone migration
3 讨论
大多数学者认为糖尿病足溃疡和软组织感染的病理生理学是由神经病变、创伤和周围动脉闭塞疾病所引起[16]。然而由于糖尿病的神经病变,使患者长时间足部受力不均匀或某一部位经常受力,从而导致足部畸形,同时受力皮肤的压力也增加[17]。足部溃疡一旦发生,肢体患侵袭性感染的风险增加,并伴有外周动脉闭塞性疾病,应考虑患者有严重肢体缺血。当发生侵入性足部感染并累及筋膜下组织时,建议住院治疗,包括全身抗生素治疗、动脉肢体血管实验室灌注检查和感染组织的手术清创。一般糖尿病足患者患病的时间长,且病情复杂,对其治疗比较棘手,是临床上急需解决的重要问题之一[18]。
ZHAO 等[19]采用Ilizarov 技术对于糖尿病足的治疗取得较好的效果。相关研究显示糖尿病足治愈率与Wagner 分级相关,3 级以上患者预后较差,且往往是全身并发症在足部的集中体现,多需要截肢,被认为是重度糖尿病足[20]。从文献报道和实际工作中来看,如果患者糖尿病病足评价在Wagner 4 级(含4 级)以上,并且未进行手术治疗,那么其病死率高达54%[21]。本研究纳入的9 例患者Wagner 分级均为3 级及以上,除2 例效果较一般外,剩余7 例糖尿病足溃疡创面愈合较好,总愈合率高达77.78%。创面愈合不佳原因,患者下肢动脉血管完全阻塞可能性大(患者术后复查CTA示下肢血管闭塞性支架植入术),另外,由于长时间产生的糖基化产物从机体内部引起的全身性各种损伤及改变,如血管损伤等;糖尿病足引起的微血管损伤导致血流分布不均,这些都是导致创面不易愈合的重要原因。7 例患者创面愈合较好提示,胫骨横向骨搬移术能有效促进重度糖尿病足创面愈合,与相关研究结果一致。为确保术后Ilizarov 技术得以有效应用,常选取胫前、胫后、腓动脉至少有1 支通畅的患者行胫骨横向骨搬移术治疗[22]。
术后患者足部创面较大者,常在控制感染指标后联合使用中成药去腐生肌膏,此种辅助治疗常常能加快患者创面愈合,同时对于创面起到保护作用,进而避免因外部原因而加重糖尿病足的多菌株混合感染。Ilizarov 医生进行犬腿牵拉成骨研究的结果证明对手术区域患肢缓慢且持续的牵拉,对血管及微循环的新生和重建有重要的意义[23]。通过对手术区域肢体缓慢持续的牵引,可以刺激手术部位的细胞增殖,生物合成及组织的新陈代谢加快。骨搬移术就是给骨施加一个适当的牵引力,激发组织的潜能,使其能够自我修复,实现受损部位血管新生及其微循环重建,从而使得糖尿病足得到治愈[24]。大多数文献多从微血管网的再生机制方面进行研究,对于胫骨横向骨搬移术的临床病例研究国内外均较少,从本次手术的9 例病例预后来看,该技术对于糖尿病足的治疗确有良效,但尚有许多复杂问题,均有待进一步研究探索。对于胫骨横向骨搬移术的临床标准,目前尚无统一定论,均有待进一步完善。
本研究中尚存在局限性,对于患者的选取有较高要求,临床中许多患者因自身原因,如继发的严重感染;严重的器官衰竭;较差的肝肾功能以及下肢血管无法保证至少一支通畅而无法纳入手术范围,使得本研究纳入的人数较少。同时对于术后患者,要求对手术部位的钉道周围每日酒精消毒,保持无菌状态;每日伤口换药,5 d 后开始按规范搬移外固定架,整个搬动持续时间约4 周,外固定架固定时间约6 周,对家属护理要求高,本研究对这些要求并没有完全达到。
综上所述,胫骨横向骨搬移术治疗糖尿病足效果较好,安全性和有效性较高,同时操作简单,患者容易接受,提示其具有较好的应用前景。目前,胫骨横向骨搬移在临床应用的效果较好,但缺乏对创面愈合机制的基础研究,需进一步的动物实验和临床验证才能对其机制深入探讨,以达到更精确为糖尿病足患者进行治疗。
