基于移动端“互联网+医疗”模式个体化运动处方治疗非特异性腰痛的临床效果
2021-12-26袁敏胡保红张晓曼夏露陶海鹰
袁敏,胡保红,张晓曼,夏露,陶海鹰
(武汉大学人民医院,湖北武汉 430060)
目前,非特异性下腰痛(non-specific low back pain,NSLBP)的发病机制尚未完全阐明,可能涉及韧带、小关节、椎旁肌肉、纤维环等损伤或心理因素等多种机制[1]。研究表明,有氧运动、核心稳定性运动、阻力运动、本体感觉联合运动、瑜珈、太极拳等均可有效减轻疼痛评分并改善腰背部功能[2]。相关指南强调,个体化运动应作为下腰痛保守治疗的核心组成部分[3]。但在未经干预的情况下,患者自觉行腰背肌锻炼的依从率仅为20.39%[3]。因此,制订高度互相监督的运动计划以提高患者运动依从性,对于改善预后至关重要[4]。本研究通过“互联网+医疗”对44例NSLBP患者提供个体化运动处方,探讨该模式下开展个体化运动的疗效及其对治疗依从性的影响,现报告如下。
1 资料与方法
1.1 一般资料
选择2019年1月~2020年3月在本院就诊的88例NSLBP患者,采用随机数字表法分为对照组和观察组各44例。对照组中,男16例,女28例;年龄25~58岁,平均(38.46±11.36)岁;体质量指数17.4~29.4 kg/m2,平均(22.08±3.14)kg/m2;病程3.6~13.8个月,平均(6.12±2.08)个月;每日使用智能手机时间1~8 h,平均(3.63±2.06)h。观察组中,男19例,女25例;年龄23~58岁,平均(38.97±9.13)岁;体质量指数17.1~28.6 kg/m2,平均(22.36±2.87)kg/m2;病程3.3~15.7个月,平均(6.63±3.07)个月;每日使用智能手机时间1~9 h,平均(3.72±2.33)h。两组患者的上述基线资料比较,差异均无统计学意义(P>0.05),有可比性。
1.2 治疗方法
对照组给予核心肌力训练和有氧运动,包括仰卧支撑、俯卧支撑、侧卧支撑等,训练前拉伸热身5 min,每个动作交替完成5次,连续进行核心肌力训练12周。有氧运动由患者根据自身生活习惯和爱好选择步行、跑步、爬楼梯、跳绳、太极拳等方式。
观察组开展“互联网+医疗”个体化运动干预,由2名脊柱外科医师和2名康复医师组成管理小组,协调医院信息科建立“康复之家”微信公众平台,内容包括NSLBP基本知识、日常生活要点、运动锻炼的原理和必要性、运动锻炼的要点、训练日志等内容。给予患者核心肌力联合有氧运动的个体化训练方式,训练方式同对照组。嘱患者关注微信平台,并向其讲解使用方法,要求患者每日于微信平台上填写运动日志,包括躯干核心肌力训练过程、有氧运动方式及运动前后心率、运动过程中的体验、是否需要改变运动方式及运动强度等,管理医师通过查看运动日志,以语音或文字的形式给予指导回复,有必要时可通过微信视频进行指导,每周一对患者上周的运动日志进行汇总分析,计算患者的运动依从性及患者运动强度曲线,根据患者的运动体验、运动强度、运动依从性及反馈意见等内容调整新一周的运动训练方式、运动强度,并通过语音指导的方式发送给患者,确保其正确理解。
1.3 观察指标
观察两组干预前后的VAS评分、Oswestry功能障碍指数(Oswestry disability index ,ODI)、健康相关生存质量量表(SF-12)、匹兹堡睡眠障碍指数(pittsburgh sleep disorder index,PSQI)[5]、椎旁软组织痛阈值、腰椎活动度。观察两组患者干预期间运动锻炼的依从性,包括运动次数依从性和运动时间依从性。
其中,椎旁组织痛阈值用OE-220肌肉状况快速测定系统进行测定,将系统置于压痛最为明显处的椎旁肌垂直位置,向下匀速、垂直按压,记录数据,重复测量3次取平均值。腰椎活动度通过Schober试验评定,正常值>4 cm。运动次数依从性:患者1周内实际运动次数与拟定运动次数的百分比;运动时间依从性:患者1周内实际运动时间与拟定运动时间的百分比。
1.4 统计学方法
2 结果
与干预前相比,两组患者干预后的VAS评分、ODI指数、PSQI指数均显著降低(P<0.05),且观察组的3项指标均显著低于对照组(P<0.05);干预后,两组患者SF-12评分、腰椎活动度、痛阈均显著升高(P<0.05),且观察组上述指标均显著高于对照组(P<0.05);上述差异均有统计学意义,见表1-3。
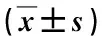
表1 两组患者干预前后的VAS评分和ODI指数比较
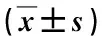
表2 两组患者干预前后的SF-12和PSQI评分比较
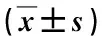
表3 两组患者干预前后的椎旁肌痛阈及腰椎活动度比较
观察组干预第4、8、12周时的运动次数依从性和运动时间依从性均高于对照组,差异均有统计学意义(P<0.05),见表4。
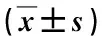
表4 干预期间两组患者运动依从性相比较
3 讨论
下腰痛会诱发疼痛部位周围肌肉活动的变化,导致患者躯干肌肉模式与健康人存在差异[6-8]。此外,慢性腰痛与脊髓旁肌肌肉萎缩、脂肪浸润、肌肉协调性差等相关,患者表现为椎旁肌无力,过度疲劳[9]。多数临床实践指南认为,核心稳定练习和有氧训练可改善背部伸展力量、活动性、耐力和功能障碍,用于治疗下腰痛[10]。研究显示,有氧运动对关节炎、骨关节炎、纤维肌痛等慢性病患者的生理功能、心理状态和关节功能等均有明显改善[11]。有氧运动通过抑制疼痛通路刺激内啡肽释放,可减少NSLBP患者对疼痛的恐惧,并增强活动的自信心[12]。一项荟萃分析显示,有氧运动可减轻慢性腰痛的疼痛评分、ODI指数和心理状态[12];另一项荟萃分析显示,有氧运动与稳定性训练等方式相结合有助于减轻NSLBP患者的疼痛[13]。这些研究提示,在核心肌群训练的基础上联合有氧运动有助于改善NSLBP的控制效果,本研究对照组患者治疗后的疼痛显著缓解、腰部功能显著改善,进一步证实了这种效果。
科学的训练计划和良好的运动依从性,是确保运动疗法达到理想效果的决定性因素,下腰痛患者运动锻炼的依从性处于偏低水平,主要表现为不能完成计划锻炼项目或不能达到要求的锻炼强度、频率,不能坚持长期运动计划[14]。患者在有医护人员监督的情况下,运动锻炼的积极性和依从性较高;而出院后随着时间推移,依从性逐渐降低。为此,本研究引入微信公众平台对NSLBP患者的运动过程进行管理,通过每日及时反馈和每周总结分析,及时调整运动方案,引导患者的运动锻炼效果呈正向、螺旋式提升。结果显示,观察组患者的运动依从性显著高于对照组,这与设计初衷一致。此外,观察组患者干预后的VAS评分、ODI指数显著低于对照组,SF-12评分、腰椎活动度、痛阈则显著高于对照组,结果提示,基于“互联网+医疗”的个体化运动可进一步减轻患者的临床症状,改善腰部功能和生活质量。研究显示,LBP患者因心身症状普遍存在睡眠功能障碍[15],而睡眠障碍又会加重身心症状和降低患者痛阈,增加患者的疼痛程度,形成恶性循环。本研究显示,观察组患者干预后的PSQI评分显著低于对照组,提示基于“互联网+医疗”的个体化运动可改善睡眠障碍,这可能与疼痛和功能障碍明显改善有关。
综上所述,基于“互联网+医疗”的个体化运动可进一步提高痛阈、疼痛症状,改善腰部功能和生活质量,减少睡眠障碍;增加运动锻炼依从性、保障运动锻炼的次数和强度可能是其重要机制。
