淋巴组织增生性病变中β Ⅲ-微管蛋白的表达及意义
2021-12-23王劲松梁晓东
方 媛,王劲松,吕 倩,梁晓东
微管是由α/β微观蛋白异二聚体聚合而成、具有动态结构的丝状细胞骨架聚合物,存在于真核生物中,在多种细胞功能如有丝分裂、细胞运动和细胞内运输中发挥重要作用[1-2]。β Ⅲ-微管蛋白(β Ⅲ-tubulin, TUBB3)作为β-微管蛋白同源型的亚型,在中枢和外周神经系统,睾丸特别是Sertoli细胞中呈结构性表达。研究发现TUBB3在多种恶性实体肿瘤,如非小细胞肺癌、卵巢癌、头颈部癌等中高表达,提示其在肿瘤发生中具有重要作用,且TUBB3高表达也与非小细胞肺癌、卵巢癌、膀胱尿路上皮癌等密切相关[2-5]。此外,TUBB3蛋白过表达在部分肿瘤中与紫杉醇、烷类靶向抗癌药物疗效降低有关,提示其可作为恶性实体肿瘤中抗癌药敏感性的预测指标[6-8]。为进一步探讨TUBB3在淋巴组织增生性病变中表达的意义,本文采用免疫组化EnVision法检测TUBB3在肿瘤性和非肿瘤性淋巴组织增生性病变中的表达,分析其在淋巴瘤诊断与鉴别诊断中的价值。
1 材料与方法
1.1 临床资料收集2013年1月~2019年12月南京医科大学附属南京医院(南京市第一医院)和南京医科大学盐城临床医学院(盐城市第三人民医院)病理科存档、经病理诊断的淋巴组织增生性病变146例。其中反应性增生淋巴结20例,非霍奇金淋巴瘤126例,包括B细胞性淋巴瘤88例:小淋巴细胞性淋巴瘤(small lymphocytic lymphoma, SLL)10例、结外黏膜相关性淋巴组织边缘区淋巴瘤(extranodal marginal zone lymphoma of mucosa-associated lymphoid tissue, MALToma)10例、滤泡性淋巴瘤(follicular lymphoma, FL)24例、套细胞淋巴瘤(mantle cell lymphoma, MCL)5例、弥漫大B细胞淋巴瘤(diffuse large B-cell lymphoma, DLBCL)39例;T细胞性和NK细胞性淋巴瘤38例:外周T细胞性淋巴瘤(非特指型)15例、NK/T细胞性淋巴瘤15例、间变性大细胞性淋巴瘤(anaplastic large cell lymphoma, ALCL)3例、血管免疫母细胞性T细胞性淋巴瘤(angioimmunoblastic T-cell lymphoma, AITL)5例。
1.2 方法标本均经10%中性福尔马林固定,常规脱水,石蜡包埋,4 μm厚连续切片,分别行HE和免疫组化EnVision法染色。兔抗人单克隆抗体TUBB3(EP1569Y,稀释比1 ∶500)购自Abcam公司。具体操作步骤:组织切片经二甲苯脱蜡至水,置于煮沸的柠檬酸盐修复液(pH 6.0)中用高压锅高温高压抗原修复,10%H2O2阻断内源性过氧化物酶,其余步骤采用全自动免疫组化仪(Dako AutoLink 48)进行,DAB染色,苏木精复染,中性树胶封固,镜下观察。
1.3 结果判断TUBB3定位于细胞质,当阳性细胞数>10%时判断为阳性。根据细胞染色强度将TUBB3染色分为:弱阳性,染色强度低于内对照染色;强阳性,染色强度明显高于内对照染色;中等阳性,染色强度介于弱阳性和强阳性之间。以病变内血管内皮细胞或神经纤维作为阳性内对照,PBS代替一抗作为阴性对照。
1.4 统计学分析所有数据均采用SPSS 26.0软件进行统计学分析。不同组别淋巴瘤TUBB3阳性率采用χ2或Fisher确切概率法处理,以P<0.05为差异有统计学意义。
2 结果
2.1 反应性增生淋巴结中TUBB3的表达TUBB3在淋巴结反应性增生中的表达主要局限于淋巴滤泡的生发中心内(图1),尤其是表达于较大的细胞,较小的细胞不表达(图2)。滤泡间区以及滤泡周围除了血管内皮阳性外,这些区域的淋巴细胞均不表达TUBB3。
2.2 成熟小B细胞性淋巴瘤中TUBB3的表达10例SLL均不表达TUBB3(图3),但可见淋巴瘤细胞植入淋巴滤泡内(图4)。10例MALTomas中,除残留的淋巴滤泡表达TUBB3外,肿瘤细胞均不表达TUBB3。5例MCL中,1例TUBB3强表达于残留淋巴滤泡,而周围的肿瘤细胞呈中等表达(图5)。24例低级别FL中,8例表达TUBB3,其中3例中等表达,5例弱表达,TUBB3表达主要位于肿瘤性滤泡内,滤泡之间有散在表达(图6)。
2.3 DLBCL中TUBB3的表达39例DLBCL中,15例表达TUBB3,6例为弱表达(图7),9例为中等表达(图8)。其中2例EBV+DLBCL中,1例表达TUBB3。根据细胞来源进行分组:14例为生发中心样(germinal center B-like, GCB)型,6例表达TUBB3;23例为非生发中心样(non-germinal center B-like, non-GCB)型,8例表达TUBB3;两者间差异无统计学意义(χ2=0.241,P=0.623)。
2.4 T细胞性和NK细胞性淋巴瘤中TUBB3的表达15例外周T细胞性淋巴瘤(非特指型)中,3例表达TUBB3,其中2例为弱表达,1例为中等表达(图9)。15例NK/T细胞性淋巴瘤、3例ALCL和5例AITL,均不表达TUBB3。
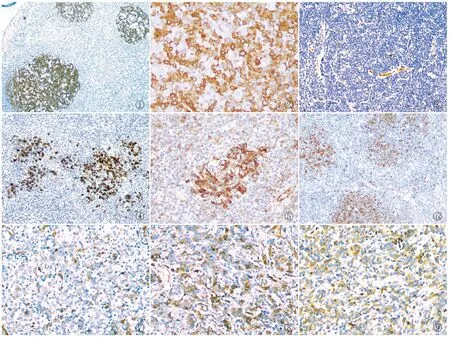
①②③④⑤⑥⑦⑧⑨
2.5 成熟小B细胞性淋巴瘤和DLBCL中TUBB3的表达TUBB3在DLBCL中的阳性率为38.5%,而在成熟小B细胞性淋巴瘤总阳性率为18.4%,两者比较差异有统计学意义(χ2=4.421,P=0.036)。
2.6 B细胞性、T细胞性和NK细胞性淋巴瘤中TUBB3的表达TUBB3在B细胞性淋巴瘤中的阳性率为27.3%,明显高于其在T细胞性和NK细胞性淋巴瘤(7.9%),差异有统计学意义(χ2=5.919,P=0.015)。
3 讨论
人TUBB3基因位于染色体16q24.3上,由4个外显子组成,编码450个氨基酸。与其他β-微管蛋白相似,TUBB3有1个GTP酶结构域,该结构域在调控微观动态中必不可少。研究发现,TUBB3与ERCC1、RRM1、TYMS和TOP2A等基因联合检测,不仅可指导多种恶性肿瘤患者的个体化治疗选择,还可以预测甲状腺癌、乳腺癌、肺癌等恶性肿瘤患者的预后[9-13]。我们在日常各种癌症耐药基因检测工作中发现TUBB3不仅在肿瘤细胞中表达,而且在附带的肿瘤周围反应性淋巴结组织中生发中心内高表达。检索国内外文献,国外只有极少数TUBB3在淋巴组织增生性病变中表达的报道,且研究结果不一致,而国内尚未见相关文献报道[14-15]。
本实验分析20例反应性增生淋巴结,结果显示TUBB3均高表达于反应性增生淋巴结的淋巴滤泡生发中心内,而淋巴滤泡的套区和边缘区以及滤泡间区均未见TUBB3表达,本组结果与文献报道一致。Lee等[16]研究发现TUBB3在人淋巴组织内生发中心的明区和暗区弥漫表达,而CD21相对集中于明区表达,提示TUBB3是比CD21更宽谱系的滤泡树突细胞的标志物。Yoon等[14]研究发现生发中心内TUBB3阳性细胞的数量大于CD21/CD35阳性滤泡树突细胞数量,采用BCL-6和TUBB3双染显示有些BCL-6核阳性细胞中,其胞质也表达TUBB3。Yusof等[15]研究发现正常淋巴结内TUBB3也局限于生发中心内,且主要表达于较大细胞,而生发中心内的小细胞以及生发中心周围的细胞不表达,但未见滤泡树突细胞网标记。本实验结果显示,TUBB3在反应性淋巴结生发中心内呈弥漫强表达,而生发中心周围的边缘区、套区以及滤泡间区均不表达,提示TUBB3可作为潜在的生发中心细胞标志物。
在B细胞性淋巴瘤中,Yoon等[14]研究发现12例FL、7例MCL和8例SLL均不表达TUBB3。62例边缘区B细胞性淋巴瘤中,除了肿瘤内残留或淋巴瘤细胞植入的滤泡表达TUBB3外,肿瘤细胞也不表达TUBB3。28例散发性伯基特淋巴瘤中,21例TUBB3弥漫表达。210例DLBCL中,32例(15.2%)呈不同程度TUBB3表达,且GCB型中TUBB3表达明显高于non-GCB型,TUBB3表达与CD10表达强烈相关。Yusof等[15]研究结果显示TUBB3在边缘区淋巴瘤和慢性淋巴细胞白血病/SLL中不表达或弱表达,而92%(11/12)MCL和40%(8/20) FL表达TUBB3;6例伯基特淋巴瘤呈不同强度TUBB3表达;171例DLBCL中,58例(36%)不同程度表达TUBB3,根据细胞来源进行亚组分型发现TUBB3在GCB型中的表达明显低于non-GCB型(12%vs58%)。本实验发现SLL和MALToma均不表达TUBB3;20%(1/5) MCL表达TUBB3;24例低级别FL中,8例表达TUBB3,其中3例中等表达,5例弱表达;39例DLBCL中15例表达TUBB3,6例为弱表达,9例为中等表达。根据细胞来源进行分组发现TUBB3在GCB型中的表达虽然低于non-GCB型,但两者差异无统计学意义。结合文献与本组结果提示TUBB3可以识别SLL和MALToma中残留的滤泡生发中心或被淋巴瘤细胞植入的淋巴滤泡生发中心,有助于淋巴瘤的诊断。本实验MCL中TUBB3阳性率为20%,与文献报道相似[14-15]。本组中FL与Yusof等报道相似,但与Yoon等研究结果不同,可能与抗体克隆号不同、病例数较少有关。值得注意的是,FL中TUBB3阳性主要集中于肿瘤性滤泡内,但TUBB3阳性细胞数及表达强度明显低于反应性增生淋巴滤泡生发中心。这提示在以滤泡结构为主的FL诊断中,根据滤泡内TUBB3阳性细胞数量及表达强度,并结合BCL-2表达,可有助于低级别FL和反应性增生淋巴结的鉴别。文献报道DLBCL中TUBB3的阳性率不尽相同,但TUBB3在GCB型中的表达高于non-GCB型,提示在DLBCL难以分型的情况下,TUBB3阳性可能提示为GCB型DLBCL。
T细胞性和NK细胞性淋巴瘤中,Yoon等研究发现AITL和外周T细胞性淋巴瘤(非特指型)均不表达TUBB3;25例NK/T细胞性淋巴瘤中,仅有2例(8%)弥漫表达TUBB3;29例ALCL中有23例表达TUBB3,其中系统性ALCL中TUBB3阳性率为87.5%(21/24),明显高于原发性皮肤ALCL(40%,2/5)。Yusof等报道13%(1/8)外周T细胞性淋巴瘤、20%(1/5)NK/T细胞性淋巴瘤、75%(3/4)AITL和50%(1/2)ALK-ALCL表达TUBB3。本组结果显示,20%(3/15)的外周T细胞性淋巴瘤(非特指型)表达TUBB3,而15例NK/T细胞性淋巴瘤、3例ALCL和5例AITL均不表达TUBB3。本组结果与文献报道不一致,可能是由于病例数较少有关,需积累更多病例进一步分析TUBB3在T细胞性和NK细胞性淋巴瘤中的表达。
恶性淋巴瘤中,DLBCL比小B细胞性淋巴瘤具有更高的恶性行为以及更差的预后。文献报道恶性肿瘤中TUBB3高表达与肿瘤更高的恶性生物学行为密切相关。本组结果显示,TUBB3在DLBCL中的表达高于其他小B细胞性淋巴瘤,提示TUBB3表达也与淋巴瘤的临床生物学行为有关。研究发现肺癌、卵巢癌、乳腺癌和胃癌等多种恶性肿瘤中TUBB3表达水平高,与长春花碱或紫杉醇、烷类靶向抗癌药耐药有关[17]。长春花碱是治疗淋巴造血系统恶性肿瘤的常用化疗药物,淋巴瘤中TUBB3表达可能会提示患者对该药物不敏感。本组发现B细胞性淋巴瘤中TUBB3表达高于T细胞性和NK细胞性淋巴瘤,可能由于TUBB3是潜在的生发中心标志物,而一些B细胞性淋巴瘤如FL、DLBCL起源于滤泡生发中心B细胞。
综上所述,TUBB3高度局限于反应性增生淋巴滤泡生发中心内,可能是潜在的生发中心细胞标志物。TUBB3能识别小B细胞性淋巴瘤中残留的滤泡生发中心,或被淋巴瘤细胞植入的生发中心可有助于SLL和MALToma的诊断。在以滤泡结构为主的淋巴结病变内,根据TUBB3表达细胞的数量及表达强度,结合BCL-2检测可以区分FL和反应性增生淋巴结。
