不良孕产史孕妇羊水染色体核型分析
2021-12-18熊梦华
熊梦华,郑 娇,徐 慧,李 佳,杨 红
(空军军医大学西京医院妇产科,陕西 西安 710032)
不良孕产史(abnormal pregnancy history)是指孕妇有既往异常妊娠史,包括胚胎停育、胎儿畸形、死胎、死产等。不良孕产史可能与孕妇体质、遗传因素、环境、微生物感染等相关[1,2]。胎儿染色体核型分析作为一种有创产前诊断技术,适用于高龄、超声异常、不良孕产史、夫妻携带异常染色体、无创DNA 或唐氏筛查高风险的患者[3,4]。通过对胎儿核型分析,可有效降低染色体病患儿的出生风险。本文回顾性分析不良孕产史孕妇羊水染色体核型特点,探讨不良孕产史与胎儿染色体核型异常间的关系,现报道如下。
1 资料与方法
1.1 一般资料 收集2017 年12 月-2019 年11 月空军军医大学西京医院接诊的因不良孕产史行胎儿染色体核型分析检查的孕妇共393 例,年龄21~44 岁,孕周18~33 周。按不良孕产史将病例分为4 组:A 组为孕育过染色体病患儿的孕妇,共95 例;B 组为孕育过基因病患儿的孕妇,共80 例,包括杜氏肌营养不良、苯丙酮尿症、高氨血症等;C 组为孕育过发病原因不明异常胎儿的孕妇,共185 例,包括智力低下、生长迟缓、先心病等;D 组为夫妻一方携带异常染色体共33 例。按有无合并超声异常、无创DNA 或唐氏筛查高风险等其他检查指征,将病例分为两组:单纯不良孕产史组291 例,合并检查指征组102 例。
1.2 方法
1.2.1 资料收集 收集患者一般资料,包括年龄、孕周、染色体核型分析结果。
1.2.2 羊膜腔穿刺 不良孕产史孕妇经产前咨询后签署知情同意书,常规消毒后平卧,用B 型超声波仪(美国Acuson Sequia-512 彩色超声仪,探头频率2.5~5 MHz)进行胎盘定位,选择不会损伤胎盘和胎儿的进针途径,无菌抽取羊水15 ml。
1.2.3 染色体核型分析 15 ml 羊水1500 r/min 离心5 min,于超净台中弃掉上清,将细胞加入培养基(CHANG Amnio,IrvineScientific 公司)进行体外细胞培养。当一定数目细胞处于活跃分裂的细胞中期时,加入适量秋水仙碱使细胞有丝分裂抑制在分裂中期。胰酶消化收获细胞,经低渗处理、细胞固定后制片进行G 显带核型分析。每例样本至少计数20 个分裂相,分析5~10 个核型。
1.3 统计学方法 采用描述性分析,计数统计采用频数和(%)表示。
2 结果
2.1 患者异常核型检出率 393 例不良孕产史孕妇中共检出有临床意义的异常核型26 例,异常核型检出率为6.62%;其中染色体数目异常共5 例,包括3 例21 三体、1 例额外小染色体和1 例X 单体;结构异常共16 例,包括易位13 例、重复2 例、倒位1 例;另有嵌合体5 例。
2.2 不良孕产史组异常核型分析 A 组检出异常染色体核型2 例均为嵌合体;B 组检出异常染色体核型1例为嵌合体;C 组检出异常染色体核型包括2 例重复、21 三体2 例、X01 例、易位4 例、倒位1 例、嵌合体1 例;D 组检出异常染色体核型包括易位9 例、嵌合体1 例、额外小染色体1 例和21 三体1 例,除了21 三体外,其余11 例染色体异常均来自双亲之一,见表1。
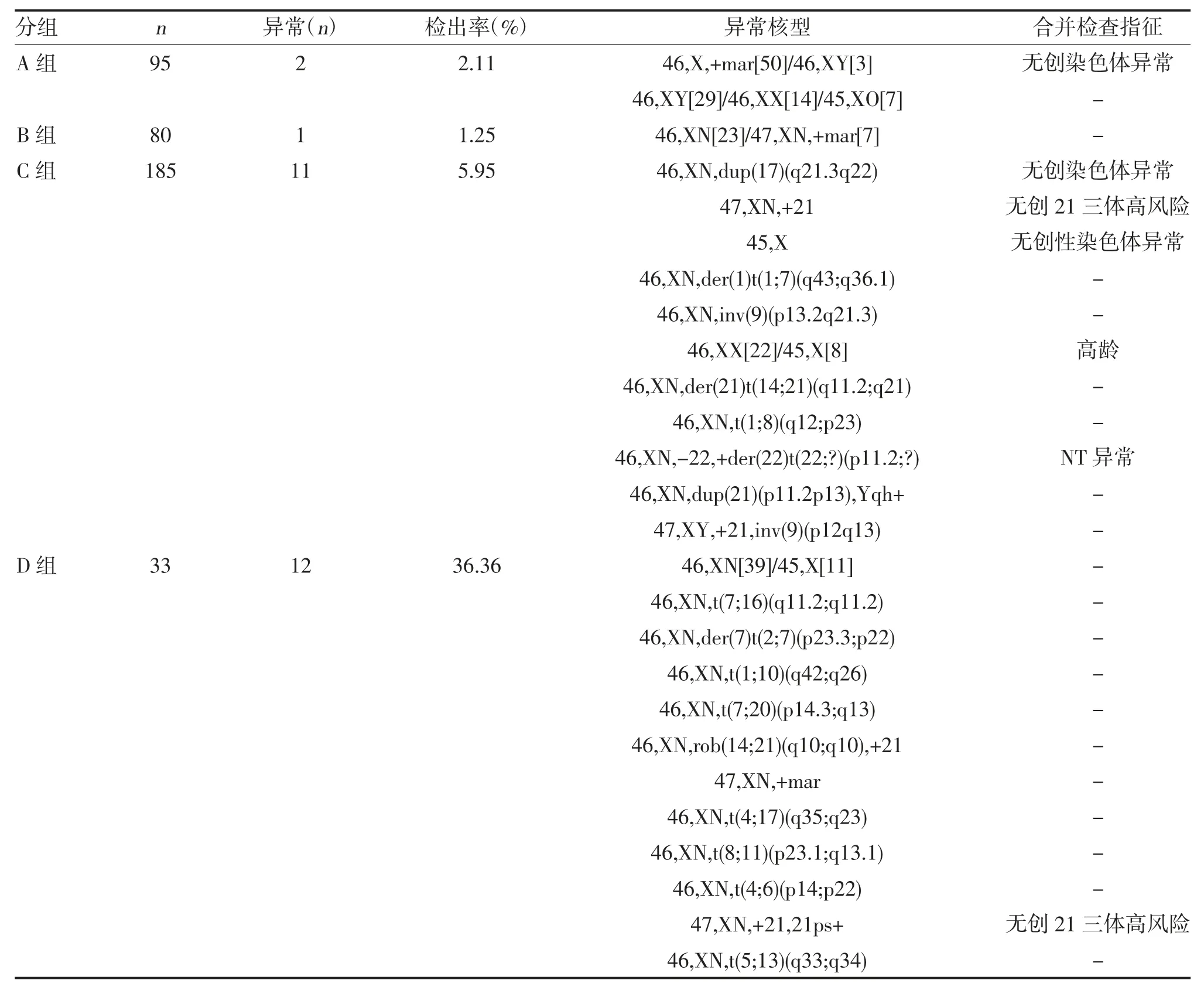
表1 异常核型统计结果
2.3 检查指征分组异常核型情况 单纯不良孕产史组异常核型检出率为6.53%(19/291),略低于合并检查指征组的6.86%(7/102),两组检出率均较高。
3 讨论
胎儿染色体核型分析作为一种有创产前诊断技术,一般适用于高龄、超声异常、不良孕产史、夫妻携带异常染色体、无创DNA 或唐氏筛查高风险的孕妇[3,4]。不良孕产史与孕妇体质、病毒感染、化学或药物试剂、遗传因素等相关,有不良孕产史的孕妇生育染色体病患儿的风险较高[5]。本文分析了393例不良孕产史孕妇羊水染色体核型,探讨不良孕产史与胎儿染色体异常的关系。
本研究按不良孕产史将病例分为4 组。孕育过染色体病患儿的病例再次生育染色体病患儿的概率报道不一[6,7]。其中A 组异常核型检出率为2.11%,均为嵌合体,异常核型高比例嵌合会影响胎儿正常发育。A 组异常核型检出率较低,提示对此类患者应结合超声、无创DNA 等辅助检查和病史进行分析,行胎儿染色体核型分析可降低再次生育患儿的风险。很多孕妇不良孕产史与基因病有关,而孕育过基因病患儿并非胎儿染色体核型分析的指征,这类患者须通过高通量测序、MLPA、Sanger 等测序技术进行诊断[8,9]。本研究B 组异常核型检出率较低,但B组患者排查胎儿基因病时也需进行有创性穿刺手术,因此可同时检查染色体,最大程度降低患儿出生风险。胎儿发育异常与环境、生物、化学、物理、药物等因素相关。多种因素相互作用,常常难以明确不良孕产史的具体病因,而这类患者再次妊娠胎儿异常核型检出率较高[10,11]。本研究C 组异常核型检出率为5.95%,此类患者再次妊娠时有必要检查胎儿染色体。夫妻一方携带异常染色体,异常核型可遗传给后代,这类患者胎儿异常核型检出率高[12,13]。本研究D 组异常核型检出率为36.36%,异常核型包括嵌合、易位、额外小染色体和21 三体。对于额外小染色体,如果胎儿染色体核型与亲代相同,亲代表型正常,胎儿一般无异常表型[14]。染色体不平衡易位及高比例嵌合均可导致胎儿发育异常。平衡易位的染色体一般没有遗传物质丢失,所以个体表型正常[15]。携带平衡易位型染色体的患者的生殖细胞减数分裂分离重组时,可产生不同类型配子[16],导致后代可能携带与亲代不同的核型而产生异常表型,因此有必要对这类患者行介入性诊断检查胎儿染色体。
本研究393 例病例中,单纯不良孕产史组的胎儿异常核型检出率为6.53%,合并其他检查指征组的胎儿异常核型检出率为6.86%,略高于单纯不良孕产史组。不良孕产史的孕妇在产前筛查时无论是否合并其他检查指征,胎儿核型异常风险都较高。
综上所述,对有不良孕产史的孕妇,应根据具体情况进行适宜的筛查和诊断性检查。孕育过染色体病患儿和发病原因不明的异常胎儿的孕妇有再次生育染色体病患儿的风险,应结合具体病史、不良孕产史的危险因素及超声等辅助检查进行分析,行胎儿染色体核型分析可降低患儿出生风险;对夫妻携带异常染色体的患者,妊娠时有必要进行介入性产前诊断检查胎儿染色体核型,为患者提供遗传咨询时应结合亲代和胎儿核型具体分析;对孕育过基因病患儿的孕妇应进行基因病诊断,结合超声检查、唐氏筛查或无创DNA 结果分析,必要时行细胞遗传学检查可更大程度降低生育出生缺陷患儿的风险。
