个体化营养干预对妊娠期糖尿病患者的影响
2021-12-16罗细兰
罗细兰
(南华大学附属第二医院 妇产科, 湖南 衡阳421000)
妊娠期糖尿病 (GDM) 是以微生物感染、 免疫系统紊乱、身心状态不佳等多种危险因素作用下的代谢紊乱综合征, 主要表现为胰岛功能障碍, 是妊娠期合并症的促进类型。 研究[1]表明, 全球GDM 在妊娠妇女中的发病率为1% ~15%, 而在我国约为5%。 GDM 是一种风险度较高的合并症, 若治疗不当,容易导致高风险围产期并发症, 如高血压、 胎膜早破等[2-3]。因此, 寻找科学、 有效的干预护理措施, 对GDM 患者的治疗十分关键。 本研究探讨个体化营养干预对GDM 患者的影响,现报道如下。
1 资料与方法
1.1 一般资料选取2020 年1 月至2020 年6 月我院妇产科收治的112 例GDM 患者, 随机分为对照组与观察组各56 例。 对照组年龄20 ~36 岁, 平均年龄 (27.17 ± 4.23) 岁; 孕周36 ~40 周, 平均孕周 (38.32 ± 1.20) 周。 观察组年龄21 ~38 岁,平 均 年 龄 (26.67 ± 3.63) 岁; 孕 周36 ~42 周, 平 均 孕 周(38.27 ± 2.01) 周。 两组的一般资料比较无统计学差异 (P>0.05), 具有可比性。
1.2 方法对照组行常规饮食护理: 根据GDM 诊疗方案中的膳食管理指导患者饮食, 以健康宣教方式为主, 内容包括血糖监测、 孕期膳食要求、 饮食方式、 健康运动等。 观察组行个体化营养干预, 具体措施如下: ①制定个体化营养干预计划。 GDM患者每日热量摄入应为30 ~35 kcal/kg (BMI<25) 或25 ~30 kcal/kg (BMI≥25); 碳水化合物摄入量应占总摄入量的50% ~60%, 且应高于150 g; 应遵循少食多餐、 定时定量的进食原则, 三餐热量摄入量配比应为10% ~20%、 35%、 25%。 为了避免患者过度饥饿, 可在每日三餐基础上增加小餐, 并坚持进行饮食记录。 ②GDM 患者的运动管理。 医护人员需了解患者的身体状态及运动耐受度, 监测其BMI 变化情况, 并针对性制定个体化的运动锻炼方案, 如散步、 腹式呼吸、 有氧运动、 上肢训练等; 医护人员需在GDM 患者运动期间加强运动健康教育,使其认识到运动锻炼的注意事项与重要性, 并嘱咐患者避免空腹运动, 以餐后30 min 锻炼30 ~50 min 为宜, 循序渐进。 春秋季节以户外活动为宜, 酷暑或严寒季节以居家活动为宜。 ③规范化个体化营养干预的管理。 个体化营养干预需要家属、 患者、 营养师、 妇产科主治医师的共同参与, GDM 患者由营养门诊内营养师进行专业化评估, 营养师通过膳食调查可了解到GDM 患者的饮食习惯、 饮食结构、 烹饪方式等, 以制定针对性、 个体化的营养干预措施, 并加强医患间沟通交流, 合理指导GDM 患者的饮食。 医护人员需嘱咐患者坚持记录体重、 饮食、 运动日志, 并叮嘱其定期复诊, 以便了解患者的饮食情况及血糖、 血脂变化, 随时调整营养干预方案。
1.3 观察指标比较两组的血糖指标 [空腹血糖 (FBG)、 餐后2 h 血糖 (2hPBG)、 糖化血红蛋白 (HbA1c)]、 围产期并发症(贫血、 高血压、 感染、 胎膜早破、 早产) 及不良新生儿结局(死亡、 宫内窘迫、 新生儿窒息、 低质量儿)。
1.4 统计学方法采用SPSS 22.0 统计软件处理数据。 计数资料以百分比表示, 行χ2检验; 计量资料以±s表示, 行t检验;P<0.05 为差异有统计学意义。
2 结果
2.1 血糖指标干预前, 两组的HbA1c、 FBG、 2hPBG 水平比较差异无统计学意义 (P>0.05); 干预后, 观察组的HbA1c、FBG、 2hPBG 水平显著低于对照组 (P<0.05)。 见表1。
表1 两组的血糖指标比较 (±s)
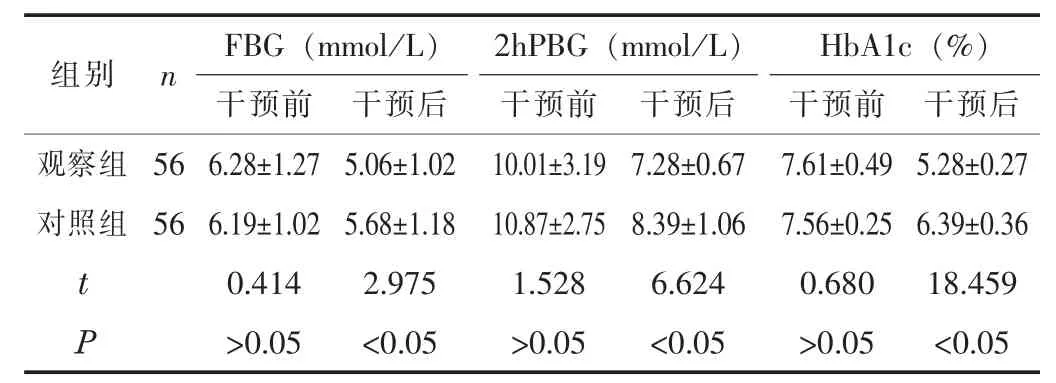
表1 两组的血糖指标比较 (±s)
组别 n FBG (mmol/L) 2hPBG (mmol/L) HbA1c (%)干预前 干预后 干预前 干预后 干预前 干预后观察组 56 6.28±1.27 5.06±1.02 10.01±3.19 7.28±0.67 7.61±0.49 5.28±0.27对照组 56 6.19±1.02 5.68±1.18 10.87±2.75 8.39±1.06 7.56±0.25 6.39±0.36 t 0.414 2.975 1.528 6.624 0.680 18.459 P >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.2 围产期并发症观察组围产期并发症发生率为3.57%, 低于对照组的25.00% (P<0.05)。 见表2。
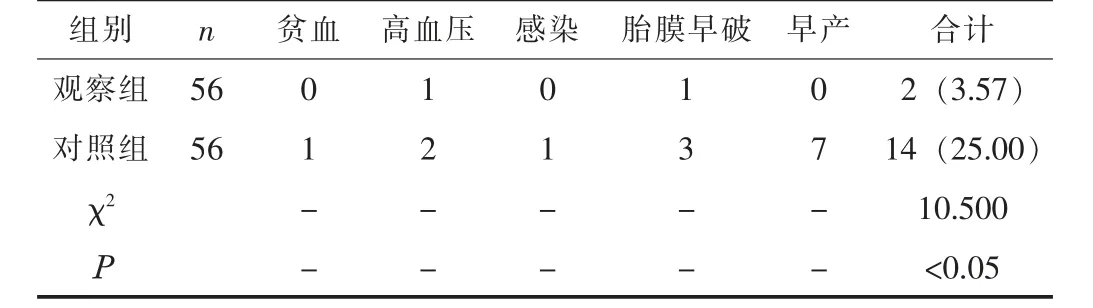
表2 两组的围产期并发症发生率比较 [n, n (%)]
2.3 不良新生儿结局观察组的不良新生儿结局发生率明显低于对照组 (P<0.05)。 见表3。
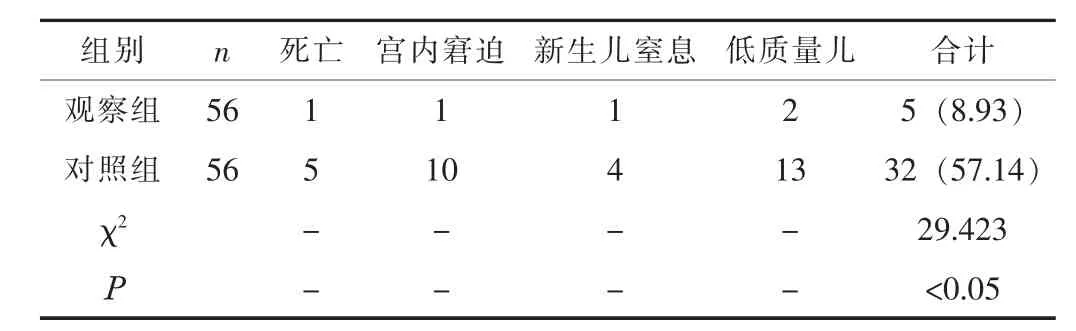
表3 两组的不良新生儿结局比较 [n, n (%)]
3 讨论
个体化营养干预是一种规范化的血糖管理方案, 有利于降低GDM 患者的血糖水平, 减少GDM 引发的妊高征等妊娠期合并症[4], 增强GDM 患者的血糖控制能力及自我管理能力, 有利于疾病治疗。 合理膳食是控制GDM 疾病发展、 降低血糖水平的重要措施。 但现阶段常规的饮食指导干预措施难以针对性分析与评估GDM 患者个体情况, 缺乏科学有效的措施, 导致常规饮食干预效果欠佳, 不良妊娠结局发生率较高。 而个体化营养干预是基于常规饮食指导基础上的补充与规范化, 根据GDM 患者的BMI、 孕期体重变化进行调整的科学性医学营养计划, 其整体性、 个体差异性、 针对性较强, 适用于每位GDM患者[5]。 与此同时, 个体化营养干预通过划分营养物质的配比, 合理、 科学规划餐次, 保证GDM 患者摄入的脂肪、 蛋白质、 糖分、 碳水化物等营养物质充足, 并加强随访, 动态了解母婴情况, 使个体化营养干预措施更加人性化、 合理化、 系统化[6]。 总而言之, 个体化营养干预方案的有效性、 针对性较强, 可实现GDM 饮食指导的个体化与差异化, 更切合实际,符合GDM 患者的需求。
本研究结果显示, 观察组干预后的HbA1c、 FBG、 2hPBG水平显著低于对照组 (P<0.05); 观察组围产期并发症发生率为3.57%, 明显低于对照组的25.00% (P<0.05), 与郭彩云[7]的研究结果相符; 观察组的不良新生儿结局发生率明显低于对照组 (P<0.05), 与郭妍芬等[8]的研究结果相符。 分析原因为, 个体化营养干预能有效提高GDM 患者对疾病的认知及依从性; 通过定期随访与复诊, 营养门诊营养医师能够掌握GDM患者的血糖、 体重、 营养代谢的动态变化, 并以此对营养干预方案进行针对性调整[9], 使运动、 营养、 饮食计划更合理, 保障GDM 患者饮食均衡, 营养充足, 保障血糖水平的稳定, 显著增强GDM 患者的抵抗力[10], 有效减少贫血、 高脂血症及不良妊娠并发症的发生。
综上所述, 个体化营养干预可有效降低GDM 患者的血糖水平, 减少围产期并发症, 改善新生儿结局, 值得临床推广。
