综合消肿治疗对乳腺癌病人术后上肢淋巴水肿的疗效分析
2021-12-14宋竹清王秀丽
宋竹清,王 玲,王秀丽,朱 宁
乳腺癌是世界上最常见的癌症之一,也是女性癌症死亡的主要原因。随着近年来诊断方式的进步及检查率的普及,乳腺癌的发病率呈逐年增长的趋势,现已对女性的身心健康造成了极大威胁[1-2]。目前,外科手术切除仍是治疗乳腺癌的重要治疗手段。但是,上肢出现淋巴水肿是乳腺癌病人在术后所产生的一种相当常见且严重的并发症[3]。研究表明,乳腺癌病人术后发生淋巴水肿的概率高达45%,发生机制可能是手术破坏了病人机体的淋巴系统,从而使蛋白质渗出并蓄积于上臂疏松结缔中,最终引发淋巴液回流障碍并导致上肢出现躯体疼痛、肿胀、继发性感染等上肢活动性障碍[4-5]。目前,综合消肿疗法(comprehensive decongestive therapy,CDT)仍是一种主流的淋巴水肿治疗手段[6]。本研究对乳腺癌术后病人的上肢淋巴水肿实施CDT治疗,并进行了疗效评估。现报告如下。
1 对象与方法
1.1 对象 选取2019年5月—2020年12月我院接诊收治的58例乳腺癌术后上肢淋巴水肿病人为研究对象,均为女性,乳腺癌改良根治术38例,保乳术20例(保乳术中行淋巴结清扫17例,前哨淋巴结活检3例);原位癌3例,浸润性导管癌49例,浸润性小叶癌4例,其他类型2例;TNM分期为0期3例,Ⅰ期11例,Ⅱ期27例,Ⅲ期12例,Ⅳ期5例。按随机数字表法将病人分为对照组和观察组各29例。对照组:年龄36~76(56.4±3.7)岁。观察组:年龄32~70(54.1±1.9)岁。两组病人年龄、病程和治疗前水肿程度等比较,差异无统计学意义(P>0.05),具有可比性。见表1。

表1 两组病人基线数据资料比较
1.2 治疗方法
1.2.1 对照组 采用包括肢体训练在内的常规护理方式进行水肿治疗。
1.2.2 观察组 采用CDT治疗方案。在对乳腺处皮肤行皮肤清洁后由专业护理人员建立淋巴通道,舒缓瘢痕组织,徒手按压淋巴部位以便淋巴液引流,每个步骤时间限定在10 min。通过徒手引流淋巴液,再予以压力波冲击疗法(水肿治疗机Power-Q6000购自韩国元金公司)。完成包扎操作后指导病人开展躯体功能练习,治疗频率为每天1次,每次90 min。CDT治疗具体操作如下。
1.2.2.1 皮肤管理 遵照医疗卫生安全防护原则,对病人局部皮肤进行清洁处理。①以中性天然肥皂作为清洁剂对病人皮肤予以擦洗,用干布擦干。②使局部皮肤保持清洁与干燥,并解除局部皮肤皱褶。③对局部皮肤予以保护,规避出现擦伤情况。④对干燥的皮肤应用润肤剂来改善皮肤状况,避免应用含香精类产品。⑤高温状态下应用植物护肤产品。⑥对病人皮肤表面状况予以观察,了解局部是否出现角化、真菌感染、淋巴液渗漏、皮肤破溃、淋巴管发炎等不良合并症。
1.2.2.2 建立淋巴通道 使病人身心处于放松状态,护士以手部的大鱼际肌与小鱼际肌或者合并的食指、中指与环指作为一个整体,对浅表处的淋巴结予以螺旋式按揉,按揉力度适中。按揉的顺序为锁骨上、下淋巴结区—颈部淋巴结区—耳前、耳后淋巴结区—胸骨双侧旁淋巴结区—腋窝淋巴结区—肩部、肘部淋巴结区—胸部淋巴结区—背部淋巴结区—腹股沟淋巴结区。
1.2.2.3 舒缓瘢痕组织 顺着乳腺癌手术切口处上方位置对瘢痕予以按揉,并联合按压腋窝与胸部位置,减轻瘢痕组织张力,使瘢痕组织获得最大限度舒缓,也降低因瘢痕收缩而产生的淋巴液回流障碍、肩部关节活动范围减小以及出现呼吸困难等情况。
1.2.2.4 徒手引流淋巴液 护士通过环状的形式从病人手术侧肢体自远侧逐步沿着近端淋巴管走向予以推进,在推进过程中融入螺旋式手法、勺状手法。按揉顺序:自胸部切口位置开始,将胸部处切口上方淋巴液向对侧腋窝或者锁骨下淋巴结予以引流;将胸部手术创面下侧淋巴液向同侧腹股沟处淋巴结引流;将上臂前面内部的淋巴液向着上臂外侧及锁骨上方淋巴结予以引流,而上臂后内部位淋巴液向着上臂外侧处予以引流,引流至背部腋窝或者经背部躯干处引流至同侧腹股沟处淋巴结;使前臂、手掌、手背、肘窝处淋巴液引流至上臂外侧。按揉手法要相对轻柔,使局部皮肤不至于出现发红现象为宜。
1.2.2.5 压力波应用 借助淋巴水肿治疗设备对病人开展冲击波治疗。使病人取舒适平卧位,并使手术侧肢体与心脏处于同一水平面,使患侧肢体与肩部处于暴露状态,借助4~6节气囊的套袖使患侧肢体至肩部处于包裹状态,自患侧肢体远端开始通过合适的压力波向着近端予以循环式充气加压处理。按照病人淋巴水肿的严重情况,在30~45 mmHg(1 mmHg=0.133 kPa)的压力范围内予以加压治疗。每次治疗时间限定在20 min,每天1次。在治疗进程中护士对治疗处皮肤颜色予以全方位监测,询问病人当前的症状感知情况,如有不适及时停止治疗。
1.2.2.6 绷带包扎处理 待完成压力波治疗后对患侧肢体手部、前臂与上臂行包扎处理,需使手指获得充分暴露以便观察包扎紧密度。包扎总共涉及4层,从绷带内部及外部分别为管状绷带层、固位绷带层、软绵衬垫层与低弹性压力绷带层。在为病人实施包扎操作前,使病人取半坐位或者卧位,并采取结实的软垫对手术侧肢体予以支撑。采取亲和性较佳的皮肤乳液对手术侧皮肤进行按揉。对管状绷带予以剪取,其长度为手背至肩部距离2倍。利用管状绷带将患侧肢体进行包裹,从手部及肩部,不要出现局部折叠,使末端大拇指处留有一个透气空间。利用固位绷带对手指进行包扎,先在手部处环绕一圈使绷带得以有效固定,再将绷带进行缓慢拉伸使其包裹整个手指,每个手指至少环绕2圈,手掌处于空心状态,且每个手指绷带包扎后均在手部环形缠绕1圈;其中,上臂与前臂的绷带包扎手法与上述相同。借助6 cm宽软棉对手术侧肢体予以缠绕,并在衬棉末端处留有一个透气小孔,使拇指能够穿过,而手部与前臂缠绕的方法与上述方法相同。借助提前折叠的软绵衬垫在肘部处,以10 cm宽软棉衬垫从手部肘关节处向近心端予以缠绕,并包绕至患侧肩部处,使手术侧患侧获得50%折叠性缠绕。以6 cm宽的软绵向患侧肢体进行缠绕,使衬棉末端部位撕下一小块洞,使拇指穿透于其中,而手部与前臂处的缠绕方法与上述相同。将预先折叠好的软绵从肘关节向下与近心端缠绕在病人肩部,以50%折叠性缠绕的方式与手术侧相贴近。以6 cm宽低弹力压力绷带对患侧肢体进行包扎,先在手腕处对其绕2圈予以固定,而绷带始端则不施行压力,然后从手背至手心,均用绷带进行缠绕,并从拇指外侧绕过,对上述包扎过程进行绷带结扎处理。以8 cm宽的低弹力性压力绷带对病人行“8”字加压性包扎,从腕部开始至肘关节下面。压力性绷带层包扎的范围不应超过管状绷带层与软绵衬垫层,并将管状绷带最尾处折叠在压力绷带外侧,使术侧皮肤获得保护。弹力绷带层包扎时的松紧度以容纳一根手指为宜,若包扎过松将无法达成治疗成效;若包扎过紧将影响术侧血液循环。
1.2.2.7 功能锻炼 对绷带行包扎处理后护士指导病人通过十步健康操开展术侧功能训练,并按照2003年美国淋巴网站所提出的18项上肢淋巴水肿防治指南,训练病人开展淋巴水肿方法的预防及自我防护措施,如避免术侧输液、测量血压或者佩戴相对过紧的首饰;不可提抬过重的物品以及进行按揉、拖拉等行为;尽量规避术侧皮肤损伤;避免过冷或者过热等不良因素的刺激。
1.3 评价指标及疗效评价
1.3.1 双侧上臂各部位周径差值 在开展干预前及干预后2个月,以皮尺作为工具对病人双侧上肢手腕横纹处,横纹上5 cm、11 cm、17 cm、23 cm、29 cm和35 cm共6个位置的周径进行测量,记录周径差值。
1.3.2 疗效评价标准 根据美国物理治疗协会(American Physical Therapy Association,APTA)基于周径差所制定的水肿严重程度评估方法,将周径差<3 cm的淋巴水肿定义为轻度,将周径差在3~5 cm的淋巴水肿定义为中度,将周径差>5 cm的淋巴水肿定义为重度[7]。根据水肿的分级,将疗效评价标准制定如下:痊愈为停止治疗后水肿完全消失,并至少维持3个月以上;有效为停止治疗后水肿比之前减轻1级,并至少维持3个月以上;无效为停止治疗后水肿加重或无任何变化。总有效率=(痊愈+有效)/总例数×100%。
2 结果
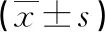
表2 两组病人治疗前后双侧上臂各部位周径差值比较 单位:mm
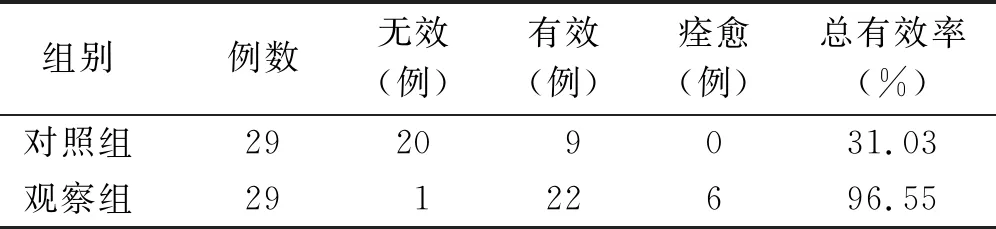
表3 两组病人治疗前后临床疗效比较
3 讨论
乳腺癌作为全世界女性最常见的癌症已给病人及其家属带了巨大的痛苦,也给社会带来了巨大的经济负担[8]。筛查和早期检测方法以及治疗技术的进步导致了乳腺癌治疗取得了重大进展,但包括淋巴水肿在内的乳腺癌治疗的副作用,也随着病人生存率的提高而逐渐增加[8-9]。淋巴水肿是乳腺癌治疗的主要并发症,通常是指淋巴系统缺陷所导致的淋巴液积聚在组织间隙,进而导致病人生活质量下降和机体反复感染[10]。淋巴水肿可分为原发性淋巴水肿和继发性淋巴水肿。原发性淋巴水肿是由先天性淋巴系统功能障碍引起的。而继发性淋巴水肿是由疾病或医源性过程引起的。继发性淋巴水肿明显更为常见,通常与癌症治疗有关,而乳腺癌的高发病率所导致治疗产生的淋巴水肿已成为继发性淋巴水肿的主要原因[11]。淋巴水肿是一种慢性疾病,会影响1%~21%的乳腺癌病人的各种功能,主要包括日常活动、社会关系、人际关系以及职业和家庭[12-13]。此外,并发症还可能会导致一些社会心理问题,如身体形象不佳和对自己身体的信心下降、精神障碍(如愤怒、悲伤和抑郁症状)、焦虑和社交回避等[14]。淋巴水肿所带来的心理并发症将会大幅度降低病人在工作和家庭中的能力和效率[15]。
CDT是国际淋巴学学会推荐的一种有效的非手术治疗淋巴水肿的方法[16]。这种新的康复方法主要包括手动淋巴引流、多层压迫包扎、康复锻炼和皮肤护理[17]。值得注意的是,徒手引流淋巴相较于按揉深部肌肉筋膜或肌肉来说,前者仅通过对浅表淋巴进行按揉,而从远心侧逐步向着近心侧按揉将能促进皮下浅表淋巴管与组织间淤积的淋巴液推向淋巴循环中,进而使淋巴液得以有效回流,可有效减轻淋巴管渗出程度和淋巴管的扩张水平[18-19]。此外,借助弹性绷带包扎能使淋巴液从疏松结缔组织中被挤出,进而恢复淋巴管的输送能力[20]。在为病人落实绷带包扎时需配合躯体活动水平,使肌肉对弹性绷带形成一定程度的抵抗能力,进而增加绷带压力,以此达成有效的按揉效果[21]。同时,对淋巴水肿开展治疗时应选用低弹性绷带,这不仅能使术侧肢体处于相对舒适的状态,更能延长绷带的使用时间[22]。CDT的机制主要与以下因素有关,首先是淋巴通路的开放可以有效疏通淋巴回流通路[23]。其次是瘢痕组织的舒缓能减轻瘢痕组织所致的局部淋巴管挛缩引起的淋巴液回流障碍,从而改善呼吸困难以及避免腋网综合征事件的发生[24]。最后是压力波的应用能使压力循环得到渐进式改变,由远端向近端依次使蓄积在疏松结缔组织的淋巴液重新回到淋巴循环中,进而发挥压力泵的作用使淋巴液回流速率增快,最终减轻淋巴水肿症状[25]。
本研究结果显示,观察组病人在2个月的治疗期内经过CDT治疗后在上肢手腕横纹处周径和有效率方面均优于对照组,病人周径差值显著减小,总体有效率高达96%。值得注意的是,观察组病人在治疗前后腕横纹上5 cm、11 cm、17 cm、23 cm、29 cm和35 cm共6个位置的周径差值比较差异有统计学意义,而对照组治疗前后仅在腕横纹上5 cm处的周径差值比较差异有统计学意义。考虑可能是病人在手术后的淋巴水肿以近端水肿为主且经过正常护理较轻微的远端水肿能得到缓解。在总体有效率方面,观察组病人的痊愈和有效例数远高于对照组,仅有1例病人经治疗后无效,可能与病人个体差异有关。
综上所述,对乳腺癌病人实施CDT治疗可改善病人肢体的肿胀情况,该方法安全有效。
