18 kDa转位蛋白联合四氢孕酮血浆含量改变对产后抑郁症的预测价值
2021-11-29王凯璇吴鸿雁姚欢杰王晶尚丽新郭文治
王凯璇 吴鸿雁 姚欢杰 王晶 尚丽新 郭文治
产后这一时期被认为是女性发生抑郁风险最高的时期[1,2]。产后抑郁症(postpartum depression,PPD)是一种最常见的分娩并发症,产妇常表现为沮丧、焦虑、恐惧、悲观等不良情绪,甚至可能导致自杀、杀婴等不良后果。研究证实,PPD对患有这种疾病的母亲及孩子都有负面影响,该疾病导致的环境也不利于母亲的个人发展或孩子的最佳发育[3]。PPD的患病率在不同地区、不同经济背景的患者中存在较大差异,总体患病率在8%~26%[4]。该疾病的病因复杂,涉及神经内分泌、遗传、心理以及社会支持等因素,但研究普遍认为,PPD的病理生理学可能与女性分娩后生殖激素的快速变化及代谢改变有关[5]。转位蛋白18 kDa(translocator protein,TSPO)是一种主要表达于类固醇合成组织线粒体膜外膜的蛋白,含有5个跨膜域。TSPO广泛分布于中枢神经系统和外周组织,参与介导多种线粒体功能,包括类固醇激素合成、免疫调节、线粒体呼吸、细胞增殖与凋亡等[6]。TSPO通过促进胆固醇转运,对孕烯醇酮及其下游一些神经类固醇,包括四氢孕酮(allopregnanolone,AP)、睾酮、雄激素等的合成起着重要作用[7]。神经类固醇与焦虑、抑郁、认知功能障碍等神经精神疾病的发生密切相关[8]。有研究认为,PPD女性围产期神经类固醇和GABA谱的改变表明,它们之间的相互作用可能在围产期抑郁和焦虑的病理生理学中起重要作用[9]。本研究探讨了PPD患者外周血中TSPO及AP含量变化与PPD的关系,并评价二者在产妇发生PPD的预测价值。
1 资料与方法
1.1 一般资料 选择2020年11月至2021年1月在解放军总医院第七医学中心产科住院分娩的100例单胎妊娠产妇。产后1周根据爱丁堡产后抑郁量表(EPDS)评分是否≥10分,分为抑郁组(n=14)和非抑郁组(n=86)。
1.2 纳入与排除标准
1.2.1 纳入标准:爱丁堡产后抑郁量表(EPDS)评分≥10分。
1.2.2 排除标准:①既往明确的精神疾病史,认知功能障碍;②器质性疾病所致的抑郁状态;③怀孕期间出现严重的心、肝、肾等躯体障碍性疾病;④双胎或多胎妊娠;⑤产前健康问卷抑郁量表(PHQ-9)评定≥15分;⑥不能正确理解调查表内容,无法配合完成研究。
1.3 检测方法 在分娩前后3 d内抽取产妇空腹肘静脉血4 ml。将所有血样放入EDTA采血管中,充分混匀后,离心(3 000 r/min×30 min)提取上层清液于无菌试管中,-20℃冰箱中保存待测。全部标本采集完毕后,采用ELISA法测定血浆TSPO和AP的含量。
1.4 观察指标 记录产妇年龄、BMI、妊娠周数、自然及人工流产史、手术史、是否辅助怀孕、妊娠并发症、分娩方式、新生儿性别、出生体重、出生后1、5 min的Apgar评分及是否转入新生儿重症监护病房等资料。在分娩后1周内,根据EPDS评分≥10分,计算产后一周内产后抑郁的发生率,并测定产妇分娩前后TSPO及AP血浆含量。

2 结果
2.1 2组产妇一般资料比较 产后1周内出现产后抑郁共14例,其发病率为14.0%。2组产妇年龄、BMI、孕周、自然及人工流产史、手术史、是否辅助怀孕、妊娠并发症、分娩方式及新生儿性别、体重、出生后1 min和5 min时的 Apgar评分、是否转入新生儿重症监护病房等比较差异无统计学意义(P>0.05)。见表1。
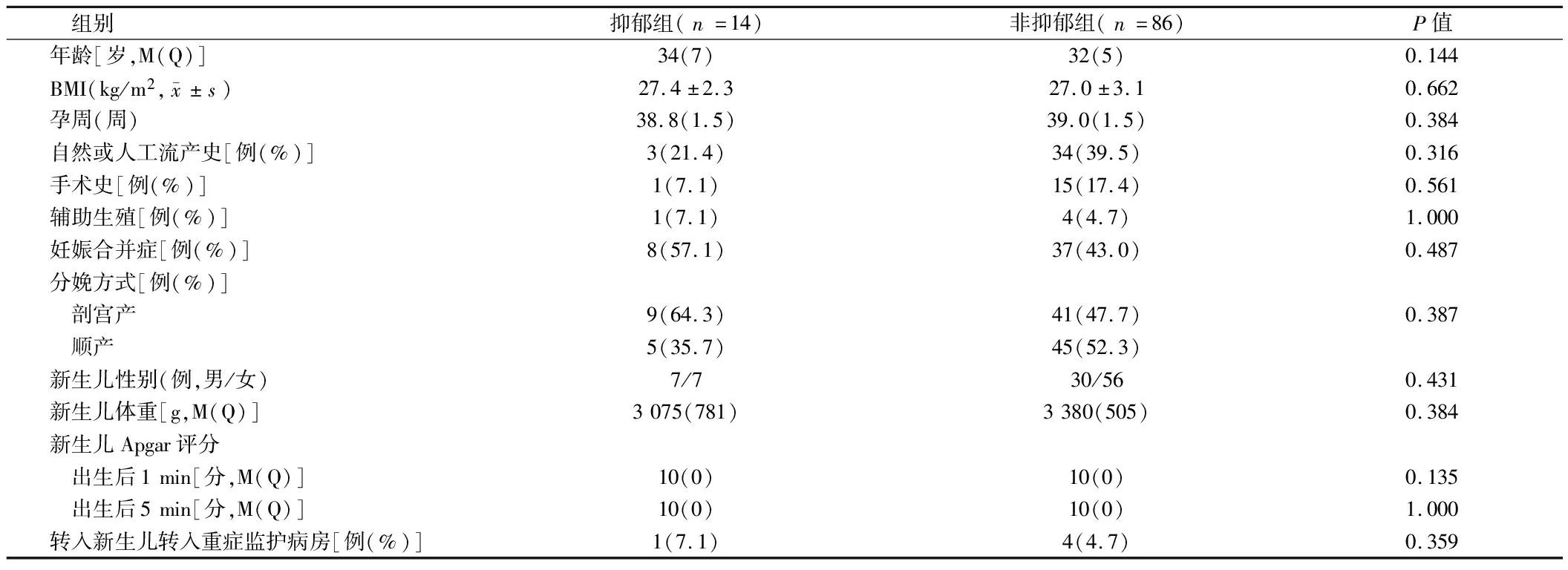
表1 2组产妇一般资料比较
2.2 2组产妇分娩前后TSPO、AP血浆含量比较 分娩前,2组产妇TSPO、AP血浆含量比较差异无统计学意义(P>0.05);分娩后,抑郁组的血浆TSPO、AP含量低于非抑郁组(P<0.05)。见表2。

表2 2组产妇分娩前后TSPO、AP血浆含量比较
2.3 TSPO、AP血浆含量对PPD的预测价值 二元Logistic回归分析显示,分娩后血浆TSPO含量(OR=0.807,95%CI 0.652~1.000,P=0.049),分娩后血浆AP含量(OR=0.866,95%CI 0.761~0.985,P=0.029)是产后女性发生PPD的危险因素(P<0.05)。ROC分析结果显示,分娩后TSPO及AP血浆含量分别为为18.66 ng/ml和36.72 ng/ml时,敏感性分别为34.9%、37.9%,特异性分别为34.9%、37.9%,AUC曲线下面积分别0.656、0.711,二者AUC曲线下面积差异无统计学意义(P>0.05)。见表3,图1、2。
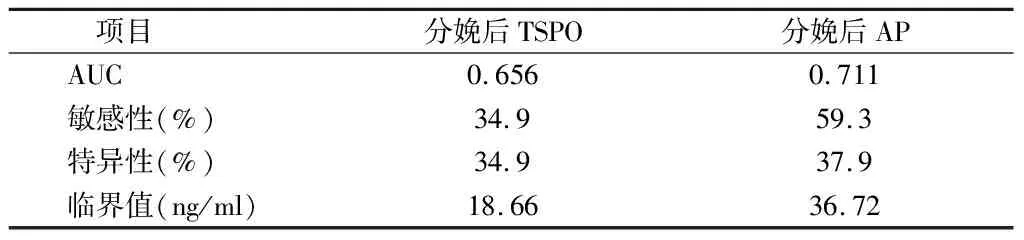
表3 分娩后TSPO、AP血浆含量对PPD的预测价值

图1 分娩后TSPO血浆含量与PPD的ROC曲线
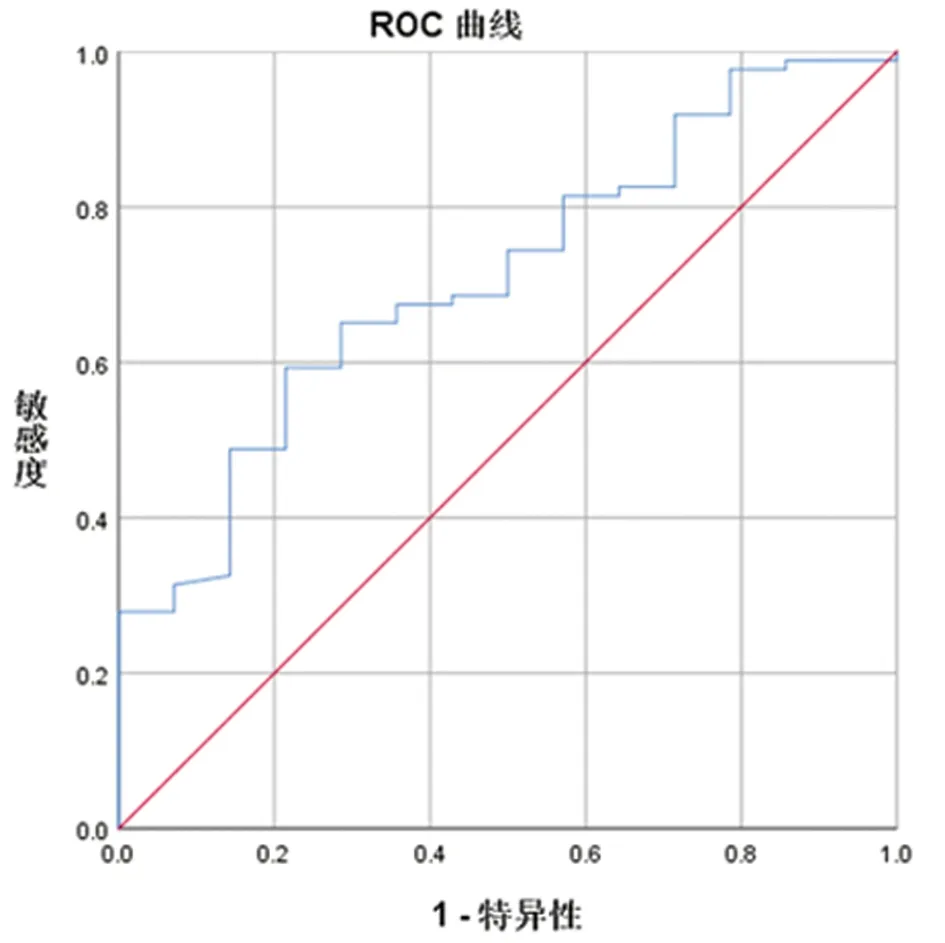
图2 分娩后AP血浆含量与PPD的ROC曲线
3 讨论
PPD是指产妇在产褥期出现的由各种原因引起的、持久的情绪低落和精神行为改变为主要表现的综合征。临床表现包括情绪低落、失眠、过度内疚、体重显著减轻和注意力不集中等,这些症状多在产后6周表现典型。临床医生及研究者普遍认为PPD是在产后第1年开始或持续的抑郁症[10]。研究显示,中国女性自报PPD症状的患病率在6.5%~29.5%[11]。多数患者不治而愈,但也有少数患者症状加剧,进而发展为严重的精神疾病。这不但对产妇的健康不利,而且研究认为患有PPD的母亲对其<3岁的子女会产生一定的负面影响[3]。目前关于PPD的发病机制尚不明确,与激素、遗传、产科和心理社会等多种复杂因素相互作用有关。本研究共纳入100例产妇,产后1周内出现产后抑郁14例,产后抑郁的发生率为14.0%,与同类型的研究报道[12]一致。上述结果提示,产妇年龄、孕周、自然及人工流产史、手术史、是否辅助怀孕、妊娠并发症、分娩方式及新生儿性别、体重、出生后 Apgar评分、是否转入新生儿重症监护病房并不会影响产后抑郁的发生。
在中枢神经系统中,TSPO通常表达于小胶质细胞和星形胶质细胞线粒体外膜。研究发现,TSPO作为神经炎症及损伤的标志物,其表达改变与焦虑、抑郁等精神类疾病密切相关[6,13]。TSPO介导胆固醇从线粒体外膜到线粒体内膜的转运,是类固醇激素和神经类固醇合成的限速步骤[14],再经过一系列酶促反应合成神经类固醇激素。神经甾体类固醇是精神和行为的内源性调控剂,而其生物合成的下调被认为可能是阻碍焦虑和抑郁发展的一个重要因素[6]。这类激素可以通过与GABA受体结合而发挥抗焦虑-抑郁样行为的作用[15]。大量研究发现,TSPO配体(如XBD173、依替福辛和YL-IPA08)可以通过促进神经类固醇合成来增强GABA能神经传导功能,提高孕烯醇酮和AP的水平,发挥其抗焦虑作用,且不引起镇静耐受和成瘾戒断症状[16,17]。神经类固醇还是下丘脑-垂体-肾上腺轴(hypothalamic-pituitary-adrenal axis,HPA)的负性调节因子[18]。在应激环境下,神经类固醇通过浓度的变化,影响HPA轴介导应激后的生理适应,以维持体内平衡[19]。
TSPO的抗焦虑作用与γ-氨基丁酸(GABA)系统及其调节HPA轴功能有关。因此推测TSPO可以通过影响神经类固醇的合成,发挥其抗抑郁作用,改善产妇的产后抑郁症状[20]。动物实验中,TSPO相关配体可通过加速合成下游神经甾体物质改善精神神经疾病动物的认知行为[17]。在另一研究中,研究者们通过使小鼠海马齿状回TSPO过表达发挥其抗焦虑抗抑郁活性[21]。临床研究显示,在双相情感障碍、伴有成人分离焦虑症状的抑郁症等患者中TSPO密度显著降低[13,22]。本研究结果显示,2组产妇分娩前TSPO血浆含量比较差异无统计学意义(P>0.05);抑郁组的分娩后TSPO血浆含量低于非抑郁组,差异有统计学意义(P<0.05);二元Logistic回归分析显示,分娩后TSPO血浆含量是产妇发生PPD的危险因素。
四氢孕酮是中枢神经系统中一种胆固醇源性神经甾体,在TSPO的介导下生成。围产期女性激素水平的变化显著,例如雌激素和孕激素在妊娠过程中,随着孕周增长而增加,并在产后急剧下降。而生殖激素和神经类固醇水平的改变与产后抑郁症状密切相关[23]。临床研究发现,在外周血液或脑脊液中,AP水平的降低与重度抑郁症、焦虑症、精神分裂症的冲动性攻击有关[24]。外源性给予AP或能够升高AP的抗抑郁药物可以显著地改善焦虑抑郁等症状[25]。在动物研究中,研究者检测到PPD大鼠海马以及前额叶皮层中TSPO蛋白表达显著下调,同时其下游物质海马内AP、雌二醇激素水平均明显下降[16];同时,TSPO过表达可导致小鼠海马内AP含量显著增加,且TSPO介导的下游的AP水平升高可能是其重要机制[21]。在本研究结果中,2组产妇在分娩前AP血浆含量比较差异无统计学意义(P>0.05);在分娩后,抑郁组的AP血浆含量低于非抑郁组,差异有统计学意义(P<0.05)。通过二元Logistic回归分析发现,分娩后AP血浆含量变化可以作为产妇发生产后抑郁情绪的监测指标。
本研究的不足之处:样本含量较小,且缺少对产妇的心理健康状况的长期随访,研究中非抑郁人群中存在假阴性率,因此研究结果有一定的误差及偏倚。产妇TSPO及AP含量变化可以发生在产后较长时间内,在产妇分娩后不同时间点(如产后28、42 d等)监测TSPO、AP的含量变化,可能会减少研究结果存在的偏倚及误差,对预测PPD的发生更有意义。
综上所述,产妇TSPO及AP血浆含量与PPD的发生有关,分娩后TSPO及AP血浆含量对产后1周内抑郁情绪有预测及诊断的指导意义。通过本次研究,在今后的临床工作中可通过检测TSPO及AP含量来辅助评估产妇产后的心理状态,并对产后早期情绪障碍的高危人群尽早干预,以降低PPD的发生率。
