耳揿针埋针对胃癌术后疼痛的影响*
2021-11-24吴丽红张园园王晓庆
吴丽红,张园园,王晓庆,孙 敏
(江苏省中医院,江苏 南京 210029)
胃癌是消化道最常见的恶性肿瘤之一,外科手术是治疗胃癌首选方式。疼痛是胃癌术后患者最关切、最急于解除的症状。手术后疼痛不仅使患者遭受痛苦,而且会对机体各系统造成明显的不良影响,如免疫力下降、耗氧增加、代谢紊乱、血压升高等,增加各种并发症的发生率。同时,疼痛会使患者产生焦虑、恐惧和愤怒等不良心理反应,影响机体的康复,延长住院时间,降低患者对医疗护理质量的满意度及其照顾者的生活质量[1-5]。因此,术后疼痛处理是外科护士在护理胃癌术后患者时面临的主要挑战。目前药物仍是控制术后疼痛的主要方法,但由于药物副作用的限制,术后疼痛并没有得到有效控制。中医学认为,耳与经络脏腑密切相关。《灵枢·口问》提到:“耳者,宗脉之所聚也”,十二经脉都直接或间接上达于耳。耳与脏腑在生理功能上息息相关,五脏六腑均在耳廓上分布有特定的区域,刺激耳相应部位,可调整机体机能,调节阴阳平衡,通行气血,激发经气而达到止痛的目的。揿针疗法是将揿针持续埋藏于皮内或皮下,能够给特定腧穴以持久而柔和的良性刺激,提高临床疗效。我院采用耳揿针埋针对胃癌术后疼痛进行干预,取得了较好效果,现报告如下。
1 资料与方法
1.1 纳入标准(1)病理学诊断符合胃癌诊断标准[6];(2)全麻下行开腹手术,术后均使用患者自控镇痛泵;(3)年龄18~70岁;(4)有一定的理解力、语言表达能力和书写能力;(5)愿意参加本次研究,且签署知情同意书。
1.2 排除标准(1)未按规定治疗,或中断治疗,无法判定疗效者;(2)术后发生严重合并症者;(3)有耳穴治疗禁忌证的患者;(4)对镇痛药物过敏的患者;(5)有精神疾病者。
1.3 研究对象 选择2019年8月至2020年7月江苏省中医院消化肿瘤外科的胃癌手术患者90例作为研究对象,采用随机数字表法分为3组,每组30例。从随机数字表中任意指定行列数字起,向下查取90个2位随机数字,依次抄录于顺序编号下,对随机数从小到大排序,从排序后的随机数中,规定前30个随机数对应的编号为对照组,第31个随机数对应的编号至第60个随机数对应的编号为试验Ⅰ组,第61个随机数对应的编号至第90个随机数对应的编号为试验Ⅱ组。本研究通过了我院伦理委员会审查(IRB No.2019NL-032-02)。
1.4 干预方法
1.4.1 对照组 术前责任护士对患者及家属进行疼痛教育,包括疼痛评估工具、自控镇痛泵(PCA)使用方法、非镇痛药物方法等,鼓励患者表达疼痛,主动寻求解决疼痛的方法。患者均使用自控镇痛泵(PCA),当静息痛评分≥4分时,指导患者按压镇痛泵追加药物控制疼痛,每次追加药物为0.5 mL,若疼痛未得到控制,则予患者盐酸布桂嗪(天津金耀药业有限公司)100 mg肌内注射。此外,予氟比洛芬酯静脉注射(武汉大安制药有限公司),50 mg/次,2次/d,连续5 d。
1.4.2 试验Ⅰ组 在对照组干预措施的基础上,于术后6 h予患者耳揿针埋针[7-8]。具体内容如下:
(1)组建团队:科室成立术后疼痛控制小组,成员包括病区医生、护士长、疼痛专科护士、责任护士等,根据文献回顾初步制定耳揿针埋针治疗胃癌术后疼痛的护理操作规范,对参加本次研究的护理人员进行专业培训,并进行技术考核,只有当考核合格后方能参加本次研究。
(2)耳揿针埋针操作方法:①取穴。按临床经验和现代医学理论,取穴为神门、交感、皮质下;根据疾病部位取穴,按照癌症病灶所属胃,结合中医脏腑理论,取相应的耳穴2个,为脾、胃;耳穴穴位定位依据中华人民共和国国家标准《GB/T 13734-92 耳穴名称与部位》。②操作方法。患者取坐或平卧位,用金属探棒按压所取耳穴,找出敏感点,75%酒精常规消毒待干后将揿针直接贴压于敏感点固定,按压至局部有酸麻胀痛、耳廓发热但能耐受为宜。③治疗时间选择。术后6 h予患者揿针治疗,轮流按压每个穴位,每次共按压1~2 min,每天按压3次(08:00:00、12:00:00、18:00:00),由当班责任护士按压;静息痛≥4分时,加按1次,由经过指导的患者家属按压,干预时间为术后48 h。④不良反应及相应的处理措施。避免贴压部位受潮,以免脱落或引起感染,如有脱落及时更换。按压时不可揉搓,以防造成耳廓损伤。如患者耳掀针部位出现红肿、剧烈疼痛等,立即取下掀针,局部用0.5%碘伏消毒,涂以消炎软膏,安慰患者并观察患者的生命体征及病情变化,根据患者病情决定是否停止观察。对不良事件而停止治疗的病例继续追踪调查,详细记录其结果。
1.4.3 试验Ⅱ组 在对照组干预措施的基础上,于术前24 h予患者耳揿针埋针[7-8]。具体内容如下:
(1)组建团队(同试验Ⅰ组)。(2)耳揿针埋针操作方法:①取穴(同试验Ⅰ组);②操作方法(同试验Ⅰ组);③治疗时间选择,患者术前24 h开始进行揿针治疗[7-8];④不良反应及相应的处理措施(同试验Ⅰ组)。
1.5 观察指标(1)活动性疼痛:采用数字评分法(NRS)评估患者术后6 h、12 h、24 h、36 h及48 h有效咳嗽时所经历的疼痛最剧烈和最轻时的分值,使用0~10之间的数字表示疼痛强度,其中0表示“无痛”,10表示“最痛”,让患者自己选出一个最能代表其疼痛强度的数字[9]。(2)静息痛:采用数字评分法(NRS)评估患者术后6 h、12 h、24 h、36 h及48 h的静息疼痛[9]。(3)镇痛药物使用总量:记录患者术中和术后阿片类药物使用总量。(4)爆发痛:记录患者在使用自控镇痛泵的术后48 h内爆发痛发生情况。(5)安全性指标:在治疗前和治疗3 d后,进行基本生命体征的检测和实验室检查。实验室检查包括血常规、肝功能、肾功能、心电图。密切观察不良反应的发生情况,如晕针、局部感染等,并判断其与干预措施应用的相关性。
1.6 统计学方法 采用SPSS 22.0统计软件对数据进行统计学处理;计数资料采用频数和率表示,两组的对比分析采用χ2检验;计量资料采用“均数±标准差”()表示,采用单因素方差分析,重复测量计量资料比较采用重复测量资料方差分析;假设检验统一使用双侧检验,P<0.05为差异有统计学意义。
2 结 果
2.1 基线资料 3组患者年龄、性别、文化程度、体质量指数(BMI)、ASA分级、手术时间及麻醉时间等比较,差异均无统计学意义(P>0.05),具有可比性。(见表1)2.2 3组患者术后活动性疼痛评分比较 所有患者术后不同时间活动性疼痛评分比较,差异有统计学意义(P<0.05),即存在时间效应;对照组患者术后不同时间活动性疼痛评分比较,差异无统计学意义(P>0.05);试验Ⅰ组、试验Ⅱ组患者术后不同时间活动性疼痛评分比较,差异均有统计学意义(P<0.05),两组患者术后活动性疼痛评分均呈先升高后降低的趋势,均在术后12 h达到峰值。3组患者术后活动性疼痛评分整体比较,差异无统计学意义(P>0.05),即不存在分组效应。时间因素与组别因素不存在交互效应(P>0.05)。(见表2、图1)
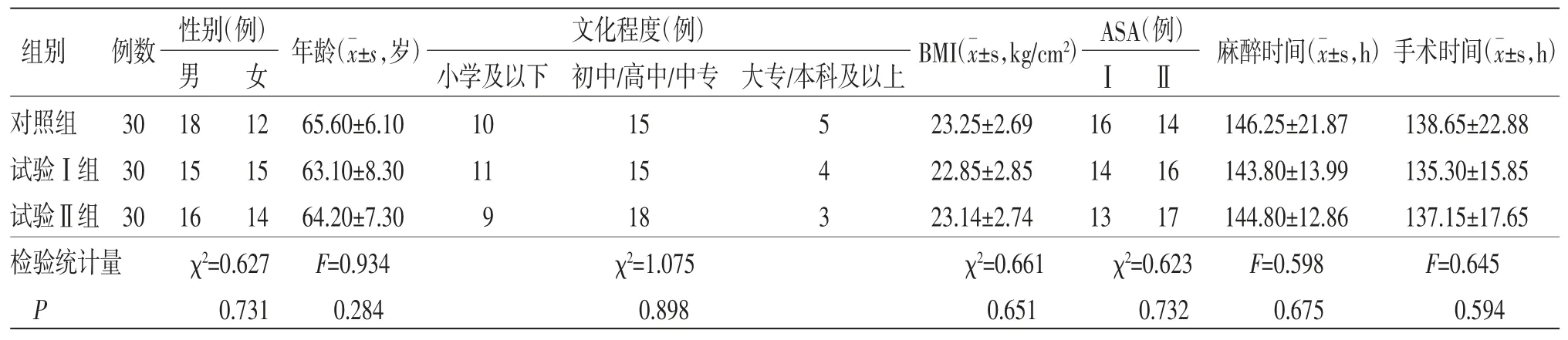
表1 3 组患者基线资料比较
表2 3 组患者术后活动性疼痛评分比较(,分)
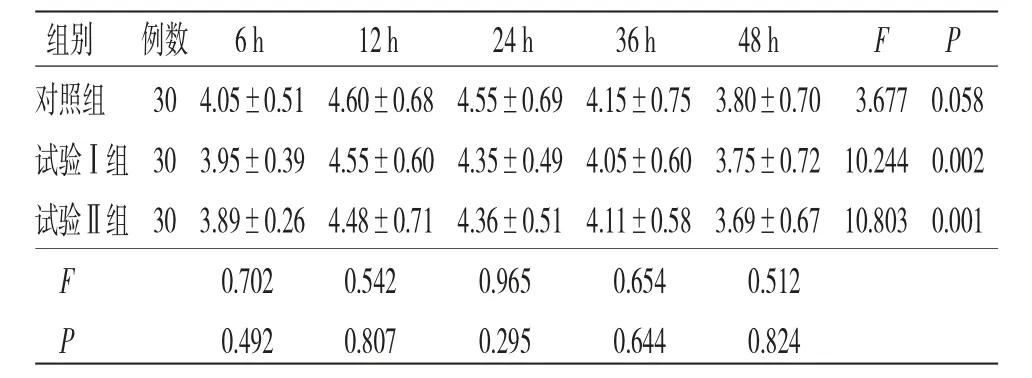
表2 3 组患者术后活动性疼痛评分比较(,分)
注:F时间主效应=5.376,P时间主效应=0.023;F分组主效应=1.836,P分组主效应=0.166;F交互效应=0.448,P交互效应=0.640
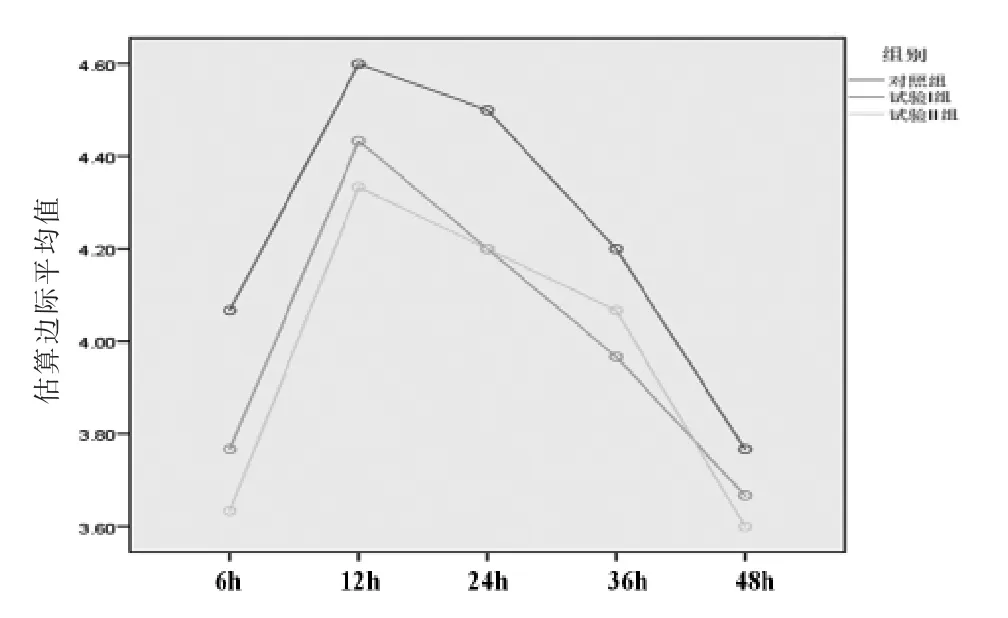
图1 术后活动性疼痛评分交互效应轮廓图
2.3 3组患者术后静息痛评分比较 所有患者术后不同时间静息痛评分比较,差异有统计学意义(P<0.05),即存在时间效应,3组患者均如此,3组患者术后静息痛评分均呈逐渐降低的趋势;3组患者术后静息痛评分整体比较,差异有统计学意义(P>0.05),即存在分组效应,试验Ⅰ组和试验Ⅱ组术后36 h、48 h静息痛评分均低于对照组(P<0.05);时间因素与组别因素不存在交互效应(P>0.05)。(见表3、图2)
表3 3 组患者术后静息痛评分比较(,分)
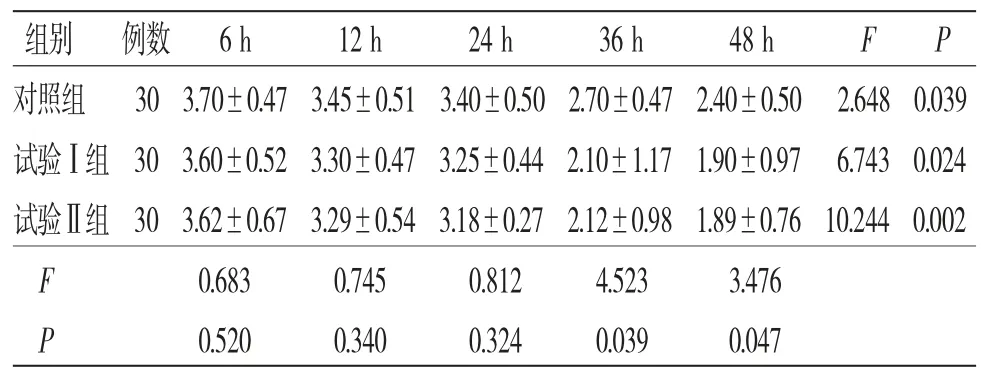
表3 3 组患者术后静息痛评分比较(,分)
注:F时间主效应=108.559,P时间主效应=0.000;F分组主效应=3.413,P分组主效应=0.037;F交互效应=1.522,P交互效应=0.148
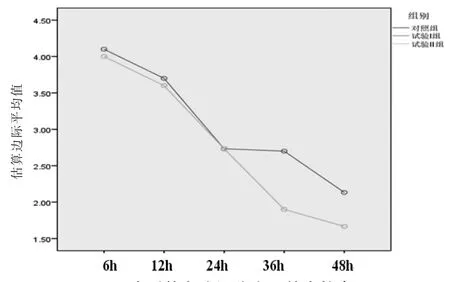
图2 术后静息痛评分交互效应轮廓图
2.4 3组患者爆发痛发生情况与阿片类药物使用情况比较 3组患者阿片类药物使用量及爆发痛发生情况比较,差异均无统计学意义(P>0.05)。(见表4)

表4 3 组患者爆发痛发生情况与阿片类药物使用总量比较
2.5 安全性指标 疗程结束直至患者出院,3组患者均未出现与耳揿针埋针相关的不良反应。
3 讨 论
胃癌手术创伤大,涉及区域的神经支配复杂,患者术后常感觉到明显的切口痛和内脏痛,因此,安全有效的镇痛方案不仅能提高患者术后舒适度,还能促进患者术后早期下床活动,促进患者的快速康复。目前现代医学术后镇痛药物以阿片类为主,在快速止痛方面疗效明显,但此类药物可抑制肠蠕动,引起恶心呕吐等。揿针疗法是毫针留针法的发展,可以延长针刺作用,提高临床疗效。揿针通过刺激耳相应部位,或根据中医“以痛为腧”的原则进行选穴治疗,可调整机体机能,调节阴阳平衡,通行气血,激发经气而达到止痛的目的。
3.1 耳揿针埋针对患者术后运动痛的影响 澳大利亚维多利亚州质量控制委员会(Victorian Quality Council,VQC)提出,客观工具和主观工具应同时用于评估患者的疼痛,不仅要关注患者的疼痛体验,还要关注疼痛对患者术后活动能力的影响[10-11]。活动痛比静息痛更剧烈,是临床疼痛管理的关键点,因为它反映了患者恢复日常活动的能力[12]。
本研究采用耳揿针埋针对胃癌术后患者进行干预,结果显示:3组患者各时间点活动性疼痛强度评分比较,差异有统计学意义(P<0.05);对照组患者各时间点活动性疼痛比较,差异无统计学意义(P>0.05),但试验Ⅰ组和试验Ⅱ组患者各时间点活动性疼痛比较,差异均有统计学意义(P<0.05)。3组患者术后活动性疾痛评分整体比较,差异无统计学意义(P>0.05)。时间与组别不存在交互效应(P>0.05)。这与HOLZER A等[13]的研究结果一致。揿针埋针不能有效缓解患者的活动性疼痛,且术前干预和术后干预对结果没有影响。分析原因可能是耳揿针埋针干预刺激过于温和,不能有效缓解患者术后咳嗽时的疼痛。另外,活动性疼痛评分在一定程度上是一个患者报告的主观指标,可能受患者文化程度的影响。有研究[14]表明,完成大学教育的患者可以提供更准确和更清晰的自我评估,然而本研究忽略了受教育程度对疼痛强度自评的影响,今后还需进一步深入研究。
3.2 耳揿针埋针对患者术后静息痛的影响 有效的疼痛评估被认为是有效疼痛管理的基础[15]。本研究显示,3组患者在术后6 h、12 h及24 h静息痛强度评分比较,差异无统计学意义(P>0.05);试验Ⅰ组和试验Ⅱ组患者术后36 h、48 h静息痛强度均低于对照组,差异均有统计学意义(P<0.05);试验Ⅰ组与试验Ⅱ组比较,差异无统计学意义(P>0.05)。时间因素与组别因素不存在交互效应(P>0.05)。3组患者组内各时间点比较,差异均有统计学意义(P<0.05)。耳揿针埋针能一定程度上缓解静息痛程度,但术前干预和术后干预对结果没有影响。这与HE B J等[16]的研究结果一致。另外有2项Meta分析[17-18]显示,耳针能一定程度上缓解患者术后疼痛的强度,但证据等级较低,还需进一步精心设计的研究得出更准确的结论。其原因主要包括两个方面。首先,耳廓上的特定位置或穴位与一个倒置的婴儿身体上的脏器、部位相对应,刺激耳廓穴位会对相应的身体部位起到治疗作用。现代医学认为,刺激耳部相应的穴位,恰好是迷走神经的耳支分区,通过耳→迷走神经→内脏反射,达到治疗的作用。同时,脑垂体肾上腺皮质系统也会发生神经体液等方面的改变,影响体液内激素水平的动态平衡,激发机体的防御反应,从而起到镇痛作用[19]。其次,在穴位选择方面,本研究选择神门、交感、皮质下、脾及胃穴。其中神门穴为宁心安神之要穴,可镇静、安神、止痛;皮质下穴有通腑止痛、缓急通络和益气养血之效,能促进胃肠蠕动、消除腹胀和镇静止痛;交感穴为内脏止痛解痉之要穴,对内脏平滑肌有镇痛解痉作用,是治疗内脏疼痛的主穴;胃穴与胃脏存在对应性的内在联系,能通过疏通经络气血,缓解胃平滑肌痉挛、肿胀,改善胃部的血流循环,调节胃的内环境的失衡、营养供给,达到较好的止痛效果;脾与胃相表里,根据选穴原则之脏腑辨证选穴原则,胃腑有病,则选择脾穴。相反,最近由PLUNKETT A等[20]进行的临床试验结果显示针刺组疼痛评分低于对照组,但差异无统计学意义(P>0.05)。但该项研究没有区分静息痛和活动性疼痛,活动性疼痛强度和静息痛程度在本质上存在区别,这可能会影响研究结果。因此,耳针干预术后疼痛的疗效还存在争议,还需进一步完善科研设计、扩大样本量等,进行高质量随机对照试验来验证。
3.3 耳揿针埋针对阿片类药物使用量和爆发痛的影响 近年来,为了减少阿片类药物的使用,促进康复,多模式疼痛管理方法得到越来越多的认可[21-22]。本研究结果显示,试验Ⅰ组、试验Ⅱ组及对照组患者阿片类药物使用量和爆发痛发生情况比较,差异均无统计学意义(P>0.05),提示耳揿针埋针不能减少阿片类药物的使用量和爆发痛的发生。本研究结果与YUAN Q L等[23]最近的Meta分析形成了对比,该研究表明针灸可以减少术后阿片类药物的累积消耗和与阿片相关的副作用,作者纳入了8项研究来分析针刺减少阿片类药物使用的效果。然而,该研究纳入文献的方法学和临床异质性较大。本研究中耳揿针埋针不能有效缓解患者活动性疼痛,通常患者均在活动后疼痛强度较剧烈时使用镇痛药物。虽然本次研究显示耳揿针埋针能一定程度上缓解患者静息状态下的疼痛强度,但在静息状态下,患者疼痛强度一般比较轻,因此不会影响到患者镇痛药物的使用量。另外,患者不熟悉恢复过程,与疼痛或疼痛管理相关的期望值也有可能导致即使疼痛缓解,但并没有减少镇痛药物的使用[24]。
综上所述,耳揿针埋针可降低胃癌术后患者静息痛评分。然而静息痛评分局限于患者的主观评价,缺乏长期随访。未来我们应该选择更多客观指标来评估耳揿针埋针对胃癌术后静息痛的疗效。
