青年心肌致密化不全合并心力衰竭1例并文献复习*
2021-11-20梅迎晨王继红
韩 蕊,梅迎晨,马 旃,韩 昊,王继红
(北京积水潭医院心内科 100035)
心肌致密化不全(noncompaction of the ventricular myocardium,NVM)又称为非致密性心肌病,是由于胚胎时期心肌正常化过程失败而导致的先天性心肌病。在常规临床诊疗工作中该病较为罕见,因此,极易导致误、漏诊。本文对2020年4月本院心内科收治的1例NVM患者的诊治经过进行总结及相关文献复习,希望进一步提高临床医师对该病的重视及认识。
1 资料与方法
1.1 临床资料
患者,男,33岁,电脑工程师。2018年5月外院查超声心动图:各心腔大小正常,左心室射血分数(left ventricular ejection fraction,LVEF) 73%。24 h动态心电图:总心搏数124 712次,窦性心律(70~119次/分钟),室上性期前收缩42 258次,室上性心动过速阵数78阵,室上性心动过速最快心室率每分钟180次,平均每小时室上性期前收缩1 760次,心律失常占全天总心搏约34%。未予重视及诊治,未定期复查。2020年4月2日初次到本院就诊,因间断呼吸困难伴活动耐力下降1个月,突发左侧肢体活动不利1 d收入心内科重症监护病房。患者入院前1个月无明显诱因逐渐出现活动耐力进行性下降,平地常速行走约100 m即出现明显呼吸困难,休息数分钟后可逐渐减轻至缓解。入院前1 d突发头晕,伴视物旋转。休息约半小时症状略有减轻。但此后自觉出现左侧肢体明显力弱,抬举费力,持物不稳,伴麻木,并有言语欠利。自行休息后以上症状仍未改善。入院时查体:血压149/98 mm Hg,双侧对称,神清,双肺呼吸音粗,下肺呼吸音低,双肺可闻及少量湿啰音,未闻及明显胸膜摩擦音。心音有力,心界向两侧扩大,心尖搏动点位于左侧锁骨中线外约1.5 cm,心律绝对不齐,S1强弱不等,心室率145次/分钟,A2=P2,各瓣膜听诊区未见明显杂音,无心包摩擦音。腹部查体未见明显阳性体征,双下肢无水肿,周围血管征阴性。神经专科查体:左侧肌力V-,肌张力正常,左侧共济运动欠稳准,左侧颜面部、肢体针刺觉减退,左侧巴式征±。既往高血压病史1年,血压最高达160/102 mm Hg,未特殊治疗及监测。发现频发室上性心律失常2年,未特殊治疗。否认其他慢性病史及家族史。入院前查超声心动图:全心增大(以左心为例:左房前后径45 mm,左室舒张末内径62 mm),室壁运动普遍减低,左、右心功能减退,LVEF 31%。头颅CT平扫:右侧丘脑、基底节片状低密度影,可疑梗死灶。初步诊断:急性心力衰竭原因待查;心律失常——心房颤动(房颤);急性脑梗死(右侧丘脑、基底节);高血压病2级 很高危。
1.2 诊治经过
1.2.1针对患者心脏情况
积极完善检查寻找病因,冠状动脉造影检查未见明显异常;巨细胞病毒、流感病毒、柯萨奇病毒、抗链球菌溶血素-O、EB病毒、肝炎病毒、疱疹病毒等免疫学检测均为阴性;甲状腺功能、肝肾功能及血电解质未见明显异常。2020年4月2、4、12、17(出院前)日查N末端脑钠肽前体分别为4 208、2 025、709、300 pg/mL(正常值:<150 pg/mL)。给予抗凝、控制心室率、利尿、延缓心室重构等治疗,药物调整情况及血压、心率控制见表1。左心房前后径(Left atrial anteroposterior diameter,LA)、左心室舒张末内径(left ventricular end-diastolic diameter,LVDd)、LVEF检查情况见表2。
D:地高辛 0.125 mg qd;F:呋塞米 40 mg qd;L:利伐沙班 20 mg qd;T:替米沙坦40 mg qd;S:螺内酯20 mg qd;qd:每天1次;bid:每天2次。

表2 LA、LVDd、LVEF检查情况
1.2.2针对患者非心脏情况
在以上用药基础上给予调脂、改善循环等治疗。患者单侧肢体力弱等表现明显缓解,后言语不利等也逐渐恢复正常。治疗后患者症状明显改善,于2020年4月18日出院,出院后继续口服药物治疗,并定期随访。
1.2.3出院后检查
2020年7月查心脏磁共振成像:左房增大,左室内径正常。右房、右室不大。侧壁及心尖部肌小梁增多紊乱,非致密心肌组织与致密心肌组织之比大于2.2,相应节段收缩运动减弱。心肌首过灌注和延迟扫描未见异常。印象:左室侧壁及中远段及心尖部致密化不全,左室心肌未见纤维化。2020年9月1日查24 h动态心电图:异位心律——房颤(心率55~238次/分钟,中位90次/分钟,部分时间偏快速心室率,部分时间伴室内差异性传导。室性期前收缩11次/24小时,成对室性期前收缩1次/24小时。短阵性室性心动过速1次/24小时。2020年9月2日再次入院,为纠正心律失常选择行射频消融治疗。射频消融(图1)术后患者即刻恢复为窦性心律,心室率75次/分钟。2020年9月7日出院,并定期随诊。整个随访期间超声心动图结果见表3。
2 结 果
2.1 诊断结果
(1) NVM,心律失常,持续性房颤,心功能Ⅲ→Ⅰ级(NYHA),射频消融术后;(2)急性脑梗死(右侧丘脑、基底节);(3)高血压病2级,很高危。
2.2 随访结果
纠正心律失常后患者心脏结构及功能出现可逆性改善,基本恢复既往水平。

表3 出院后LA、LVDd、LVEF检查情况
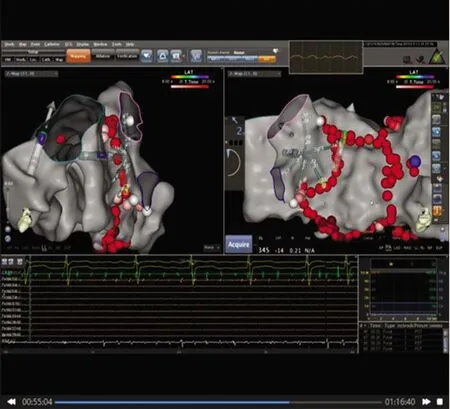
图1 三维标测系统左心房构壳及环肺静脉消融
3 讨 论
高等脊椎动物心脏发育的重大事件之一是心室层上皱褶的出现,此特点可使心肌在冠状循环出现前增强其收缩能力。在随后的发育过程中皱褶层的深层凝固,发育成心室的紧密成分,临近心室内腔的其他层则保留其心室和种族特异形式的皱褶。在个体发育过程中致密层最初只有几层细胞厚,之后逐渐发育成复层螺旋结构[1]。
NVM是一种胚胎期心肌纤维致密化过程及心肌成熟失败而导致的心肌病。美国心脏协会(American Heart Association,AHA)2006年将其归类为遗传性心肌病[2],而2007年欧洲心脏病学会定义其为未分类实体[3]。虽然诸多因素均可影响心肌的致密化过程,但目前的研究普遍认为,其可能的原因主要是心脏在发育的终末阶段发生了停滞[2],导致心室肌小梁的重塑和压实过程失败[4]。最常见为左心室受累,也可影响右心室或出现双心室致密化不全。
3.1 流行病学
据目前的文献报道,NVM在成年人的发病率为0.05%~0.24%[5],而婴幼儿和儿童的发病率分别为0.81/100 000和0.12/100 000[6]。可以为散发或单发病例,也可呈现出家族聚集趋势。
3.2 发病机制
目前,对NVM的发病机制尚无明确定论。最初有学者提出胚胎假说理论。但随着基因学的蓬勃发展,此学说受到了越来越多的挑战。JENSEN等[7]研究表明,非致密化心肌可能不是致密化失败的结果,而是心肌以小梁方式生长到心室腔致密层的结果。因此,目前更多的学者认为其发病机制可能与基因突变相关,并逐渐发展出了包括肌节基因的突变(如编码心肌辅肌动蛋白的ACTC1等[8])、细胞骨架基因的突变(如编码LIM结构域结合蛋白3的LDB3/Cypher/ZASP等[9])、离子通道的突变(如HCN4突变等)[10]等在内的多种观点。还有一些研究提示,NVM可出现X连锁遗传的表现,同时该病还被发现可通过线粒体遗传[9],并与神经肌肉疾病关联密切,80%的NVM患者伴发神经肌肉疾病[11]。近年来,也有研究提示,在一些健康人群中(如运动员、孕妇等)也存在 NVM现象[8]。因此,虽然目前对NVM的发病机制尚无定论,但普遍的观点认为其多与遗传和代谢相关,部分散发病例可能与基因突变相关[10]。
3.3 临床表现
NVM的临床表现多种多样,部分患者可无症状,但其最典型的症状为心力衰竭、心律失常及全身性血栓栓塞性疾病,严重者甚至可出现心源性猝死。其中心力衰竭是最为常见的表现,2/3的患者可出现心力衰竭[12]。此外,心律失常也是NVM的主要临床表现之一,甚至是相当一部分患者的首发症状。NVM可出现多种心律失常[13],其中室性心动过速往往是造成患者发生心源性猝死的主要原因。NVM心腔内存在的过度粗大的小梁结构及局部纤维化等可能是导致心脏电传导异常的解剖学基础,同时,部分患者合并离子通道变异,更容易发生心律失常。此外,NVM患者易发生全身性血栓栓塞性疾病,但发生率较低[10]。
3.4 诊断
左心室形态学特征目前仍然被认为是NVM的主要诊断依据。超声心动图通常是作为诊断NVM的首选无创性诊断方法。目前常用的诊断标准为Jenni标准[14]:(1)心室壁异常增厚,分为致密的心外膜层和非致密的心内膜层,心内膜层由粗大突起的肌小梁和梁间的隐窝构成,且隐窝与左心室腔相通而具有连续性,成人左心室收缩末期非致密化的心肌层与致密的心肌层厚度之比大于2;(2)主要受累心室肌为心尖部、心室下壁和侧壁;(3)彩色多普勒可测及小梁间的深陷隐窝充满直接来自左心室腔的血液,但不与冠状动脉循环交通;(4)排除合并其他先天性或获得性心脏病。超声心动图对NVM的诊断无疑具有重要价值,但其仍具有一定局限性,如对操作者的依赖、好发部位显示不佳及无法准确识别双层心肌或肌小梁等[15]。不过目前很多超声新技术,如斑点追踪技术、组织多普勒成像及声学造影等逐渐被临床普及后可更清晰地显示肌小梁等内膜结构,从而有望降低NVM漏诊率。心脏核磁共振(cardiac magnetic resonance,CMR)是另一种诊断NVM的手段。目前较多的采用PETERSEN等[16]提出的诊断标准:(1)心肌分为2层,心外膜致密心肌层和心内膜致密化不全心肌层;(2)致密化不全心肌层有显著的小梁形成和深的小梁间隙;(3)舒张末期测量致密化不全心肌层(noncompaction,NC)和致密心肌层(compaction,C)比值大于2.3。PETERSEN等[17]研究表明,应用CMR以舒张期NC/C比值大于2.3作为NVM的诊断标准,可准确区分病理性非致密化心肌与正常非致密化心肌,其灵敏度和特异性分别能达到86%和99%。但CMR因价格昂贵、检查时间偏长等原因在一定程度上限制了其应用价值,然而CMR以良好的稳定性和客观性仍可被视为诊断NVM较好的补充手段,目前,推荐所有疑似NVM患者均进行CMR检查[18]。
3.5 治疗
目前,对NVM暂无明确的特异性治疗手段,主要针对并发症的一级和二级预防。对无症状的NVM患者在不伴有心功能障碍、心律失常和栓塞性疾病等情况下可暂不给予特殊治疗,但需定期随访。对合并心力衰竭患者可根据目前美国心脏病学会(AHA)的指南推荐进行治疗。各种抗心力衰竭药物均可根据情况被推荐,在符合适应证的条件下心脏再同步化治疗也是可被考虑的。对合并高度房室传导阻滞或缓慢型心律失常的患者根据病情可安装起搏器预防猝死。对合并有快速型心律失常的患者主要是应用抗心律失常药物进行常规治疗,尤其是对合并室性心律失常的患者。但曾有研究表明,常规抗心律失常药物对右心室型NVM伴室性心律失常患者具有一定作用,但对左心室型NVM患者基本无效[19]。合并恶性室性心律失常患者被认为是埋藏式心脏复律除颤器(implantable cardioverter defibrillator,ICD)植入的Ⅰ类适应证。同时,射频消融治疗也是值得被考虑的手段。但即使对成功进行射频消融或植入ICD的高危患者仍有发生猝死的风险,因此,部分终末期NVM患者可在积极改善心功能的条件下寻求心脏移植治疗。对合并血栓栓塞性疾病的患者,尤其是存在左室功能降低(如LVEF<40%)的情况下建议口服抗栓药物治疗,可考虑参照CHADS2 /CHADS2-VASc评分系统进行评价。但对是否需对NVM患者进行常规抗凝治疗目前仍存在争议。
3.6 预后
目前认为,NVM患者预后多与其症状和并发症等相关,并受年龄及其他系统伴发疾病等的影响,并发症较多且高龄并伴多系统疾病患者预后往往较差,现有的研究提示,对疾病的早期干预可明显改善患者预后。
3.7 思考
3.7.1关于心律的控制
心律失常是NVM患者常见临床表现之一,本例患者最初即以频繁出现的室上性心律失常为首发表现,进而逐渐发展为持续性房颤。房颤本身可加速患者心肌重构,并与其此后出现栓塞事件及心功能的进一步恶化相关。正是认识到这一点,治疗中应着重加强对患者心跳频率和节律的控制。通过不断调整β受体阻滞剂至可耐受的最大剂量并联合射频消融治疗使患者收到了良好的疗效。恢复窦性心律后患者既恢复了正常心房辅助泵功能,又降低了长期服用抗心律失常药物可能带来的风险。
3.7.2关于诊断手段的选择
超声心动图目前被普遍认为是NVM的首选诊断方法,但本例患者曾于多家医院进行经胸超声心动图检查,均未能显示其存在的 NVM问题。因此,单一检查方式可能在一定程度上造成患者的误、漏诊。相较而言,CMR对心肌显影优势明显,可更清晰地显示NVM双层心肌结构和过度增生的肌小梁等,对疾病的诊断更加稳定。因此,对可疑心肌病患者联合进行CMR检查是必要的。
3.7.3关于抗凝的疗程
对NVM患者的抗凝治疗目前仍然存在争议。有些学者认为,在临床实际中NVM发生血栓栓塞事件的概率并不高,且长期口服抗凝药物存在出血风险,因此,并不推荐对NVM患者进行常规抗凝治疗。但对LVEF<40%、有血栓栓塞病史或合并房颤患者可考虑进行抗凝治疗[20]。对已行射频消融治疗的房颤患者可给予抗凝治疗至少2个月,然后应根据患者危险因素情况决定是否继续抗凝[21]。目前普遍认为,对血栓风险评分(CHA2DS2VASc评分)≥2分,并伴血栓栓塞病史患者,即使进行了射频消融治疗,无论是否有房颤发作仍建议给予终身抗凝治疗。本例患者CHA2DS2VASc评分为3分,出血评分(HAS-BLED评分) 为1分,评估栓塞风险高危而出血风险较低。且考虑其存在基础心肌病变,随着年龄及病程进展仍有心腔内血栓形成的风险。因此,在经与患者充分沟通后选择维持口服利伐沙班长期抗凝治疗。随访至今,患者目前预后良好,各项随访指标均稳定,未出现明确血栓栓塞及出血事件,而对本例患者的长期预后情况也需继续密切观察判估。
NVM虽然在临床实际中发病率较低,但可能造成严重的心脏事件,降低患者生活质量,甚至危及生命安全。该病早期可无明确临床表现,但随着疾病的进展可出现血栓栓塞、恶性心律失常、心力衰竭,甚至心源性猝死等一系列不良事件。尽早地识别该病并合理给予介入治疗可预防并发症的出现,明显改善患者预后。同时,通过对本例患者的诊治,也提示临床医师对NVM患者的规律随访往往是必要而关键的。治疗方案往往需根据患者病情发展和危险分层进行调整,并建议对患者及近亲属基因进行筛查,可帮助指导其生活方式和生育策略,从而使患者真正受益。
