右美托咪定复合帕瑞昔布钠对腹腔镜阑尾切除术后疼痛的影响
2021-11-19李朝光顾玲玲徐一刚
李朝光 顾玲玲 徐一刚
南京医科大学附属江苏盛泽医院麻醉科,江苏苏州 215228
腹腔镜阑尾切除术(laparoscopic appendectomy,LA)创伤小、疼痛轻,在临床上被广泛应用,是急性阑尾炎手的首选手术方式。腹腔镜手术后的疼痛程度与开腹手术相比,虽然相对较轻,但仍有80%的腹腔镜手术患者需要给予术后镇痛[1]。帕瑞昔布钠作为选择性环氧化酶-2(cyclo-Oxygenase-2)抑制剂,通过中枢和外周双重机制抑制COX-2的生成而抑制前列腺素(Prostaglandin,PG)尤其是PGFe的合成,减弱有害刺激引起的中枢和外周的敏感化,从而发挥其抗炎镇痛的作用[2]。右美托咪定作为一种高选择性的α2肾上腺素能受体激动剂,主要作用于大脑蓝斑和脊髓背角,产生有意识镇静、催眠、镇痛、抗焦虑及神经保护作用[3];与帕瑞昔布钠联合应用可增强其镇痛效果,抑制体内炎症反应,同时不良反应未见增加[4]。右美托咪定复合静脉注射帕瑞昔布钠超前镇痛目前多应用于麻醉诱导前15 min,本研究旨在观察麻醉诱导前30 min静脉泵注右美托咪定复合静脉注射帕瑞昔布钠对腹腔镜阑尾切除术后疼痛的影响。现报道如下。
1 资料与方法
1.1 一般资料
选取江苏盛泽医院2020年4—12月在腹腔镜下行阑尾切除术的患者90例,随机分为三组:右美托咪定复合帕瑞昔布钠组(A组)、帕瑞昔布钠组(B组)和对照组(C组),每组各30例。本研究经医院医学伦理委员会批准,患者知情同意并签署同意书。
1.2 纳入与排除标准
纳入标准:①ASAⅠ~Ⅱ级;②可用普通话交流,无认知功能障碍。排除标准:①有慢性疼痛及长期服用非甾体类抗炎药史者;②有消化性溃疡及胃肠出血史者;③肝肾功能障碍者;④患有心血管、内分泌及神经系统疾病者;⑤患有精神疾病者。
1.3 方法
患者术前禁饮禁食6 h以上,均未给予术前用药。入室后开放外周浅静脉滴注乳酸钠林格注射液(广东大冢制药有限公司,国药准字H44020203,批号:19K1806),滴速 15 ml/min。GE监护仪(芬兰,B650型)常规监测无创动脉血压、心电图、脉搏氧饱和度(pulse oxygen saturation,SpO2)、呼气末二氧化碳分压(end tidal partial pressure of carbon dioxide,PETCO2)。麻醉诱导前 30 min,A 组静脉泵注右美托咪定0.6 μg/kg(扬子江药业集团有限公司,国药准字 H20183220,批号:19081631,微量注射泵CP 3100:北京思路高医疗技术有限公司,15 min注完)复合静脉注射帕瑞昔布钠40 mg(辉瑞制药有限公司,国药准字J20180034,产品批号:DG4103,生理盐水稀至5 ml);B组静脉注射帕瑞昔布钠40 mg(生理盐水稀释至5 ml);C组为空白对照组。麻醉诱导:静脉注射咪达唑仑(江苏恩华药业股份有限公司,国药准字H19990027,批号:MD191107)0.05 mg/kg、芬太尼(宜昌人福药业有限责任公司,国药准字H42022076,批号:91D05051)4 μg/kg、丙泊酚(西安力邦制药有限公司,国药 准 字 H19990282,批 号:21911032)2 mg/kg、顺式阿曲库铵(江苏恒瑞医药股份有限公司,国药准 字 H20060869,批 号:191207AJ)0.15 mg/kg、地塞米松(湖北天药药业股份有限公司,国药准字 H42020019,批号:51908282)10 mg。麻醉维持:术中吸入七氟烷2%~3%,静脉泵注顺式阿曲库铵 2 μg/(kg·min),瑞芬太尼(宜昌人福药业有限责任公司,国药准字H20030197,90A07081)0.15~0.3 μg/(kg·min)。切皮前静脉注射芬太尼2 μg/kg,PETCO2维持在35~45 mmHg。术中若HR<50次/min,暂停药物输注并静脉注射阿托品(天津金耀药业有限公司,国药准字H12020382,批号:1909141)0.5 mg;若MAP下降>30%基础值(麻醉开始前15 min测得值),静脉注射麻黄碱(东北制药集团沈阳第一制药有限公司,国药准字H21022412,批号:191203)10 mg。手术结束前30 min给予阿扎司琼(扬子江药业集团四川海蓉药业有限公司,国药准字H20113494,批号:19100912)10 mg静脉滴注。缝皮前停用顺式阿曲库铵,同时停止吸入七氟烷,手术结束时停止泵注瑞芬太尼。待自主呼吸恢复,拔出气管导管后送入麻醉恢复室(postanesthesia Care Unit,PACU)观察 1 h以上。术后均未给予镇痛泵,若患者术后NRS评分>6分,静脉注射地佐辛(扬子江药业集团有限公司,国药准字 H20080329,批号:19041521)5 mg。
1.4 观察指标及评价标准
入室后(T0)、气管插管时(T1)、气腹 5 min(T2)、气腹 30 min(T3)、拔管时(T4)的 MAP和HR,术毕记录手术时间、手术结束至气管导管拔除时间以及恶心、呕吐、躁动、寒战等不良反应发生情况,统计手术结束至出PACU时三组患者发生寒战的例数。由一名与本研究无关的麻醉医生评估并记录术后 6 h(T5)、12 h(T6)、24 h(T7)的 NRS评分(0分,无痛;10分,最痛)及Ramsay镇静评分(1分,不安静、烦躁;2分,安静合作;3分,嗜睡,能听从指令;4分,睡眠状态,可唤醒;5分,嗜睡,唤之反应迟钝;6分,深睡状态,呼唤不醒)。记录术后24 h内镇痛药物追加次数及恶心、呕吐等不良反应发生情况。
1.5 统计学方法
采用SPSS 19.0统计学软件进行统计学分析。计量数据采用()表示,组间比较采用单因素方差分析LSD法检验,计数资料用[n(%)]表示,组间比较采用χ2检验或Fisher确切概率法,P<0.05为差异有统计学意义。
2 结果
2.1 三组一般资料比较
三组患者的性别、ASA分级、手术时间、拔管时间比较,差异无统计学意义(P>0.05),见表1。
表1 三组一般资料比较()
表1 三组一般资料比较()
组别 n性别(男/女) ASA分级(Ⅰ/Ⅱ)拔管时间(min)A组 30 18/12 20/10 61.5±34.1 12.2±6.7 B 组 30 19/11 21/9 64.2±25.9 11.7±6.2 C 组 30 19/11 19/11 65.3±23.1 10.1±4.9 χ2/F值 0.095 0.300 0.780 1.099 P值 0.954 0.861 0.462 0.338手术时间(min)
2.2 三组患者T0~T4 MAP、HR比较
三组患者T0~T4MAP、HR比较,差异无统计学意义(P>0.05),见表2。
表2 T0~T4三组患者MAP、HR比较()
表2 T0~T4三组患者MAP、HR比较()
项目 组别 n T0 T1 T2 T3 T4 MAP(mmHg) A组 30 90.4±9.3 78.0±11.0 85.3±10.6 80.5±8.3 89.5±9.2 B 组 30 86.7±10.5 78.7±11.3 85.0±11.9 81.9±9.7 90.0±15.3 C 组 30 87.7±9.5 75.8±10.6 81.1±12.1 84.1±11.7 90.7±11.9 F值 1.668 0.333 1.219 0.972 0.067 P值 0.195 0.718 0.301 0.382 0.936 HR(次/min) A组 30 81.8±13.6 74.9±10.3 66.2±10.9 67.2±9.1 80.1±13.5 B 组 30 77.2±15.4 75.3±12.4 68.2±12.5 67.8±10.0 83.2±15.8 C 组 30 80.6±15.6 76.5±14.1 67.2±11.9 71.4±13.0 84.3±12.9 F值 1.115 0.142 0.215 1.302 0.721 P值 0.332 0.868 0.807 0.277 0.489
2.3 三组患者NRS、Ramsay评分比较
T5~T7时A组和B组的NRS评分低于C组,差异有统计学意义(P<0.05);T5~T7时A组NRS评分低于B组,差异有统计学意义(P<0.05)。A组有0例、B组有3例、C组有7例NRS评分>6分,静脉注射地佐辛5 mg,10 min后NRS评分<5分。T5时A组的Ramsay评分高于B组和C组,差异有统计学意义(P<0.05),B组和C组的Ramsay评分比较,差异无统计学意义(P>0.05)。T6~T7时三组Ramsay评分比较,差异无统计学意义,见表3。
表3 三组患者NRS、Ramsay评分比较()
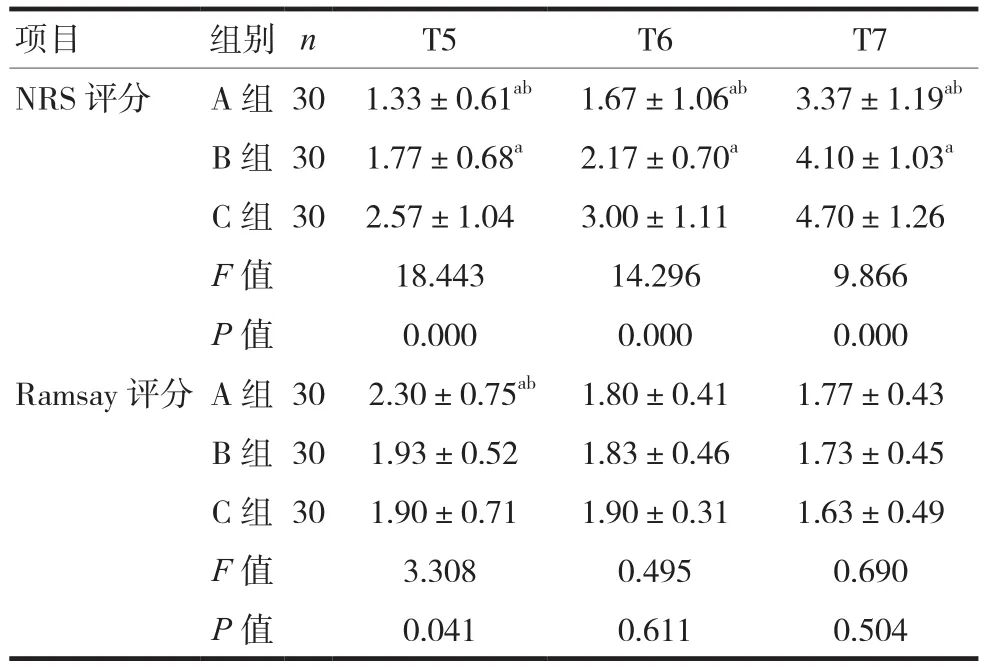
表3 三组患者NRS、Ramsay评分比较()
注:与C组比较,aP<0.05;与B组比较,bP<0.05
项目 组别 n T5 T6 T7 NRS评分 A组 30 1.33±0.61ab 1.67±1.06ab 3.37±1.19ab B组 30 1.77±0.68a 2.17±0.70a 4.10±1.03a C组 30 2.57±1.04 3.00±1.11 4.70±1.26 F值 18.443 14.296 9.866 P值 0.000 0.000 0.000 Ramsay评分 A组 30 2.30±0.75ab 1.80±0.41 1.77±0.43 B组 30 1.93±0.52 1.83±0.46 1.73±0.45 C组 30 1.90±0.71 1.90±0.31 1.63±0.49 F值 3.308 0.495 0.690 P值 0.041 0.611 0.504
2.4 三组患者不良反应比较
三组患者恶心、呕吐发生率比较,差异无统计学意义(P>0.05)。A组和B组苏醒期躁动与寒战发生率低于C组,差异有统计学意义(P<0.05);A组苏醒期躁动与寒战发生率低于B组,差异有统计学意义(P<0.05)。见表4。
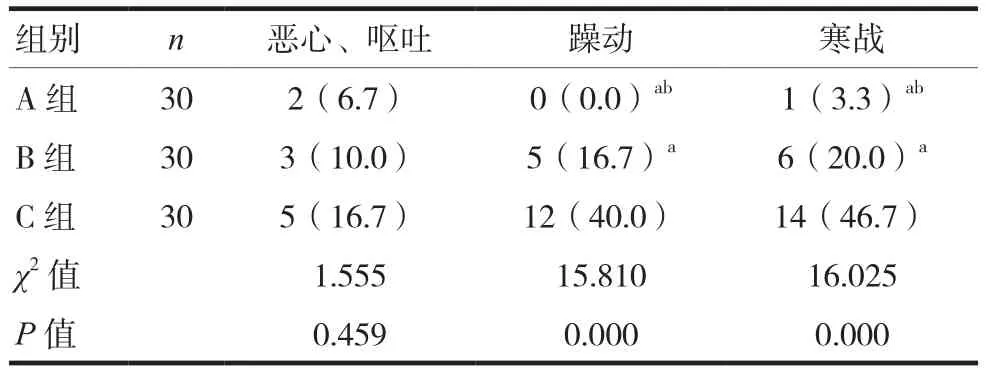
表4 三组患者不良反应比较[n(%)]
3 讨论
腹腔镜阑尾切除术具有创伤小、术后疼痛相对较轻、恢复快等优点,但腹腔镜手术后患者除了伤口痛以外,疼痛范围比开腹手术范围更广。钱自亮等[5]研究发现LA术后第1天是最痛的,术后第2天仍然有67.2%的患者出现膈肌下痛和肩部疼痛,严重时可导致患者不敢呼吸,甚至引起肺部并发症。因此,对LA患者给予充分且长效的镇痛是十分有必要的。
单次静脉注射帕瑞昔布钠40 mg,达峰时间为30 min,并于2 h以内达到最佳镇痛效果。而且镇痛维持时间长,可维持6 h以上,超过静脉注射4 mg吗啡的效果[6]。右美托咪定起效时间为10~15 min,达峰时间为25~30 min,全麻诱导前10~15 min给药可以保持诱导平稳[7],本研究采用麻醉诱导前30 min静脉给药,可以更充分地发挥帕瑞昔布钠和右美托咪定的药代学和药动学的优势。
有研究表明腹腔镜手术疼痛的原因除了切口痛,前列腺素释放导致外周和中枢敏感化;还与CO2气腹引起的腹膜刺激征和麻醉药物有关,尤其是术中长时间泵注瑞芬太尼会导致术后痛觉过敏[8]。黄国喜等[9]研究表明,超前使用帕瑞昔布钠可以预防瑞芬太尼导致的术后急性阿片耐受和痛觉过敏,这可能与帕瑞昔布钠具有外周中枢双重镇痛作用,导致前列腺素合成减少,从而减少了NMDA受体的激动有关。韩庆波等[10]研究发现麻醉诱导前15 min给帕瑞昔布钠40 mg可以有效抑制疼痛介质分泌,减少术后阿片类药物的剂量,其镇痛机制可能与帕瑞昔布钠参与调节机体免疫功能,减轻应激反应有关。韩琪等[11]研究表明右美托咪定可以抑制CO2气腹引起的腹膜刺激征及交感兴奋,维持血流动力学稳定。而Yu等[12]发现右美托咪定可以有效阻断去甲肾上腺素的释放,从而减弱神经信号传递,同样具有剂量相关的抗痛觉过敏的作用,但镇痛具有封顶效应。陈刚等[13-14]研究发现腹腔镜手术患者存在不同程度的疼痛超敏,在气腹建立前给予右美托咪定可显著降低患者机械痛的阈值,降低患者的痛敏面积。
此外,有研究表明右美托咪定持续输注至手术结束前30 min,再联合应用帕瑞昔布钠,可以发挥两种药物的协同作用,副作用更少[15]。卢钊楷等[16]研究了不同剂量右美托咪定联合帕瑞昔布钠对于术后痛觉过敏的效果,发现右美托咪定联合帕瑞昔布钠应用对于术后急性疼痛的镇痛效果更好,但右美托咪定在一定剂量范围内(0.4~0.6 g/kg)随剂量的增加而增强,但具有封顶效应,右美托咪定剂量继续增加会导致不良反应上升和苏醒期延长。
本研究中A组在麻醉诱导前30 min静脉注射帕瑞昔布钠和静脉泵注右美托咪定,与B组和C组比较,NRS评分明显降低,苏醒期躁动和寒战发生率更低,可以更好地发挥两种药物的超前镇痛作用,镇痛效果更显著且不良反应更少,值得临床推荐。
本研究的不足之处在于只观察LA术后24 h镇痛效果,24 h以后的镇痛方案有待进一步研究;并且NRS评分受主观性影响比较大,本研究未能监测炎性因子指标;期待大样本量研究,取得更准确的观察结果。
