新诊断老年2型糖尿病性视网膜病变相关危险因素研究
2021-11-17石守森张艳芳
黄 珂 石守森 张艳芳※
糖尿病是一种以高血糖为特征的慢性代谢性疾病,病因多样,在全球范围内发病率剧增,其中约95%为2型糖尿病(Type 2 diabetic patients,T2DM)[1]。我国65岁及以上人口约1.76亿,占比为12.6%[2],按照国际惯例,65周岁及以上人群定义为老年人,年龄≥65周岁的糖尿病患者被定义为老年糖尿病患者,在患有糖尿病的老年人中90%患有2型糖尿病[3],在美国65岁及以上的人群中2型糖尿病患病率为33%[4]。有研究表明,大约1/4的65岁以上的人患糖尿病,一半的老年人处于糖尿病前期[1]。2型糖尿病性视网膜病变(DR)作为2型糖尿病最常见的慢性并发症之一,不仅严重威胁人类健康,而且带来极大经济负担。糖尿病性视网膜病变是导致工作年龄成人不可逆失明的最重要原因[5];慢性高血糖不仅会导致视网膜血管疾病,还会导致视网膜神经元受损,两者均是导致失明的因素[6]。有研究表明,约20%的新诊断2型糖尿病被诊断为糖尿病性视网膜病变。对这种现象的解释是2型糖尿病的发病往往是隐匿的,并且患者在诊断前可能有长期未经治疗的高血糖病史[7]。新诊断老年2型糖尿病患者是否存在其他导致糖尿病性视网膜病变的危险因素目前尚缺乏相关研究报道。本研究旨在探讨新诊断老年2型糖尿病性视网膜病变相关危险因素。
1.资料与方法
1.1 研究对象 本研究收集2017年1月至2020年3月在郑州大学附属洛阳中心医院内分泌科住院的新诊断的老年2型糖尿病患者共394例,录入患者的基本信息、血液学指标和并发症筛查等情况。纳入标准:所有研究对象2型糖尿病的诊断符合2016 ADA指南[8]。排除标准:①年龄<65岁;②1型糖尿病及其他特殊类型糖尿病;③存在急性糖尿病并发症;④血容量不足;⑤自身免疫性疾病;⑥妊娠糖尿病;⑦风湿病;⑧合并严重感染;⑨严重心、肝、肾功能不全;⑩恶性肿瘤;严重贫血;近期外伤、手术者(6月内);精神或认知障碍者;临床资料不全者。根据纳入及排除标准,287例老年2型糖尿病者被纳入研究。该研究得到郑州大学附属洛阳中心医院伦理委员会批准。
1.2 诊断标准 ①糖尿病性视网膜病变诊断标准:由专业人员用日本拓普康TRC-50DX眼底照相机做散瞳眼底照相,并有眼科医生阅片;诊断标准符合2002年由美国眼科学会统一的国际临床糖尿病性视网膜病变严重程度分级标准[9]。②吸烟定义为既往有吸烟史和(或)目前吸烟的患者。③饮酒定义为既往有饮酒史和(或)目前饮酒的患者。④高血压病诊断标准:根据欧洲高血压学会/欧洲心脏病学会标准[10]。根据有无糖尿病性视网膜病变分为NDR组和DR组,其中NDR组包括正常的眼底和可能由其他视网膜病变(非糖尿病因素所致)如眼底动脉硬化等。
1.3 方法
1.3.1 ABI检测方法:在检测前禁止吸烟,排空膀胱,检测时取仰卧位,在室温21~24℃环境下休息至少15min,使四肢温暖。在检测过程中尽可能注意四肢保暖,注意整个过程保持安静。检测由经过专业培训的技术人员进行操作,采用全自动动脉硬化检测装置BP-203RPEIII将研究对象双侧上臂肱动脉处绑上袖带测量双上臂收缩压,并检测双侧胫后动脉、足背动脉(即为踝部动脉收缩压),输入相关参数后进行ABI检测、胫后动脉、足背动脉收缩压与肱动脉收缩压的比值,即是ABI。取两侧ABI较低值作为该研究对象的ABI检测结果。根据ACC/AHA指南建议的ABI值将其分为ABI正常组(1.0≤ABI≤1.4)和ABI降低组(ABI≤0.9)[11]。
1.3.2 震动感觉阈值测定检测方法:受试者在安静状态下,采取仰卧位,在室温21~24℃环境下休息至少15min,使四肢温暖。踝关节保持放松状态,检测由经过专业培训的技术人员进行操作,采用数字震动感觉阈值检查仪Sensiometer A100进行检测,检查部位选择踇趾腹中心距前端趾甲2.5cm处,利用震动刺激探头重心方向置于被测部位上,从Ovolts开始缓慢增加震动幅度,至患者有震动感觉,此时震动幅度即震动感觉阈值。连续测量3次取平均值。该项指标用于定量检查深感觉障碍程度;≤15V为正常,16~24V为感觉减退,≥25V为感觉缺失。
1.3.3 收集患者年龄、性别、高血压史、吸烟史、饮酒史、糖尿病病程、家族史、高血压史等一般情况,糖化血红蛋白(HbA1c)、总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白(HDL-C)、低密度脂蛋白(LDL-C)、肌酐(Cr)、尿素氮(BUN)、尿酸(UA)等生化指标以及相关并发症情况。所有静脉采血相关指标要求受试者均至少禁食8小时,于次日清晨空腹进行采集。应用高效液相法检测HbA1c(MQ-6000糖化血红蛋白分析仪),葡萄糖氧化酶法测定TC、TG、HDL-C、LDL-C、UA(日立7600全自动生化分析仪)。
1.4 统计学方法 采用SPSS 17.0软件进行统计分析,计量资料用(均数±标准差)表示,组间比较用t检验,计数资料组间比较用卡方检验,判断各项临床特征在有和无糖尿病性视网膜病变组的分布情况是否存在差异。以有无糖尿病性视网膜病变发生为因变量,以相关因素为自变量进行非条件Logistic回归分析,找出发生糖尿病性视网膜病变的独立危险因素。以P<0.05为差异有统计学意义。
2.结果
2.1 一般情况 根据纳入及排除标准,共有287例新诊断的老年2型糖尿病者被纳入研究。根据有无糖尿病性视网膜病变(糖尿病性视网膜病变)将受试者分为无糖尿病性视网膜病变(NDR)组和有糖尿病性视网膜病变(DR)组,其中NDR组中男性103例,女性51例,DR组中男性96例,女性37例,研究者各临床特征如表1所示。
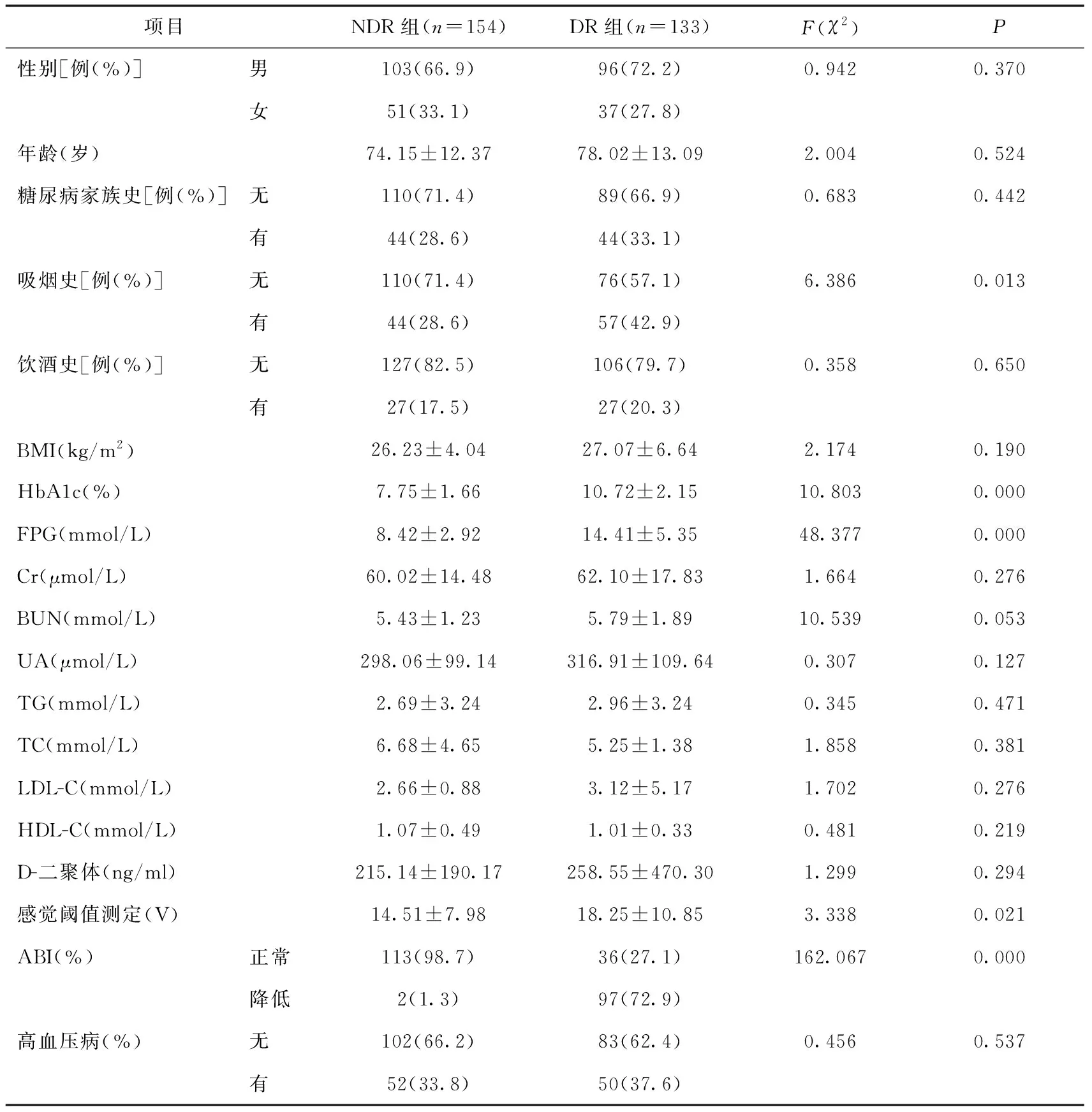
表1 各临床特征及相关并发症分布特点
2.2 各临床特征及相关并发症分布特点 与NDR组相比,DR组吸烟史比例较大(P=0.013),有更高的HbA1c(P=0.000)、FPG值(P=0.000)、感觉阈值测定值(P=0.021)、相对更低的ABI(P=0.000),即吸烟史、HbA1c、FPG、感觉阈值测定值、ABI有统计学意义(P<0.05)。详见表1。
2.3 多因素Logistic分析 将单因素分析中有统计学意义的相关指标,包括吸烟史、HbA1c、FPG、感觉阈值测定值、ABI纳入多因素Logistic分析模型中,结果显示吸烟史、HbA1c、FPG、降低的ABI有统计学意义(P<0.05),即新诊断老年2型糖尿病性视网膜病变与吸烟史(OR=1.317,95% CI 1.108~1.315,P=0.024),HbA1c(OR=1.605,95% CI 1.196~2.154;P=0.002),FPG(OR=1.242,95% CI 1.085~1.421,P=0.002),低ABI(OR=0.405,95% CI 0.471~0.826,P=0.000)风险增加相关。详见表2。
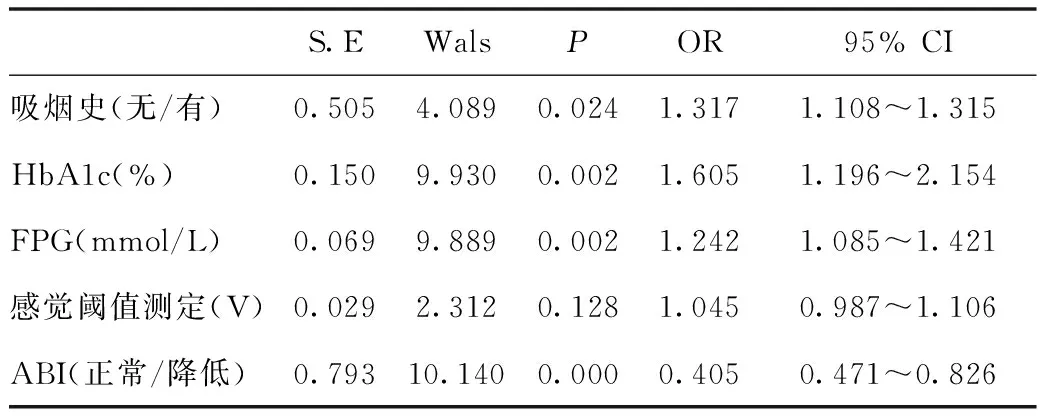
表2 多因素logistic回归分析
3.讨论
本研究发现:在单因素研究中,吸烟史、HbA1c、FPG、感觉阈值测定值、ABI有统计学意义(P<0.05)。将单因素中有意义的指标纳入多因素Logistic分析模型中,结果显示吸烟史、HbA1c、FPG、降低的ABI有统计学意义(P<0.05),即新诊断老年2型糖尿病性视网膜病变与吸烟史、HbA1c、FPG、低ABI风险增加相关。先前已有研究表明,糖尿病病程、血糖水平、血压、血脂是糖尿病性视网膜病变的重要风险因素[12~14]。Hao[6]等人研究共纳入947例受试者,根据有无糖尿病性视网膜病变分为DR组和NDR组,结果发现糖尿病性视网膜病变患者的吸烟状况在两组之间存在差异,同时发现当BMI≥28kg/m2时,重度吸烟与糖尿病性视网膜病变显著相关。本研究发现,在多因素Logistic分析模型中,吸烟史、HbA1c、FPG、降低的ABI有统计学意义(P<0.05),而血压、血脂相关指标未发现与新诊断老年2型糖尿病性视网膜病变具有相关性,可能是本研究纳入的研究人群均为年龄≥65岁新诊断2型糖尿病人群有关,这类人群特点为老年人,长期家中进餐,大部分不喜高脂饮食,且大多数人随着年龄增长相对注重血压的控制有关。已有研究发现ABI与糖尿病性肾病(Diabetic kidney disease,DKD)之间具有相关性[15]。Lee等人研究共纳入414例不合并糖尿病性视网膜病变的符合条件的2型糖尿病患者,平均年龄为(60.9±9.9)岁,对其进行23月的平均随访周期,结果发现当ABI发生改变时糖尿病性视网膜病变发生风险显著增加[16]。本研究发现,新诊断老年2型糖尿病性视网膜病变与低ABI之间具有相关性,也就是说低ABI可能作为新诊断老年2型糖尿病视网膜病变的独立危险因素来预测其发生发展。
据我们所知,本研究是首次探讨关于新诊断老年2型糖尿病性视网膜病变与ABI之间的相关性,研究结果显示低ABI值与老年2型糖尿病性视网膜病变发生发展的风险具有相关性,ABI值越低2型糖尿病性视网膜病变的进展越迅速。同时发现,吸烟史、HbA1c、FPG可能作为新诊断老年2型糖尿病视网膜病变的独立危险因素来预测2型糖尿病视网膜病变的发生发展。因此,戒烟、良好的血糖控制、定期进行HbA1c、血糖、ABI等相关指标的检查对于延缓新诊断老年2型糖尿病性视网膜病变的发生发展具有重要临床意义。
当然我们的研究也存在一定的局限性。该项研究为单中心回顾性横断面研究,纳入患者均为我科住院患者,病情相对较重,纳入受试者均为年龄≥65岁老年人,我们针对人群设定了比较广泛的排除标准,样本量有限等方面限制,因此仍需更大样本量进一步证实。
