骨盆支架辅助复位联合通道螺钉固定治疗骨盆骨折
2021-11-12杨家赵王叙进方诗元
杨家赵,谢 凯,李 黎,王叙进,徐 磊,夏 睿,徐 玮,方诗元
骨盆骨折由于存在较高的病死率、致残率及并发症发生率而被称为“致命性骨折”,对其诊治一直是创伤领域的难点和热点[1-2]。近年来,随着骨盆骨折微创手术治疗理念及手术辅助设备的不断发展,微创手术以其创伤小、出血少、对患者身体状况及软组织条件要求低等优点受到术者的青睐[3-7]。2017年2月~2020年5月,我科采用骨盆支架(Starr架)辅助复位联合通道螺钉固定治疗22例骨盆骨折患者,疗效良好,报道如下。
1 材料与方法
1.1 病例资料排除病理性骨折及严重骨质疏松患者。本组22例,男11例,女11例,年龄17~80(48±14)岁。术前均行X线、CT检查,骨折AO/OTA分型:B1型2例,B2型6例,B3型1例,C1型11例,C3型2例。受伤原因:交通伤11例,高处坠落伤3例,摔伤5例,砸伤3例。骨盆后环损伤:左侧11例,右侧8例,双侧3例。骨盆前环耻骨损伤:左侧7例,右侧4例,双侧9例,耻骨联合分离2例。神经功能损伤Gibbons分级:1级19例,3级3例。骨科合并伤:股骨颈骨折2例,下肢干部骨折2例,下肢干骺端骨折3例,胸腰段椎体压缩骨折1例,上肢骨折3例,臀部Morel-Lavallée损伤1例。其他合并伤:颅脑损伤2例,胸部损伤5例,腹部实质脏器损伤4例,泌尿系统损伤6例。乙状结肠造瘘2例,膀胱造瘘3例,胸腔闭合引流3例。在患者病情及合并伤得到适当的处理且血流动力学基本稳定后行骨盆手术。伤后至手术时间4~20 d。
1.2 手术方法全身麻醉。患者仰卧位于可透视X线的碳纤维手术床上,双上肢屈曲放于胸前,骶尾部垫高3~5 cm,患肢于屈髋屈膝位行股骨髁上牵引。使用4枚特制的夹具将Starr架的2个碳纤维半环固定在手术床上,半环圆心区域安装在髂前上棘水平留有手术置钉空间。然后使用2根长碳纤维棒连接左、右半环以形成稳定的框架结构。以健侧后环作为患侧骨盆移位复位的参照基准(双侧损伤者优先复位移位程度较小的一侧,再以此为稳定基础复位对侧),依据患侧骨盆环损伤类型进行逆向复位。通过触摸体表骨性标志确定两侧髂前下棘并做长约2 cm纵行切口,避免损伤股外侧皮神经,在缝匠肌与阔筋膜张肌间显露髂前下棘,在此顶点外侧置入长40 cm、直径6.0 mm Schanz螺钉,C臂机透视确认Schanz螺钉指向髂后上棘,保持螺钉深度在70 mm以上。再通过C臂机透视确认两侧髋臼上方位置,由外向内置入1枚Schanz螺钉,避免穿破内侧皮质进入盆腔。将患侧2枚Schanz螺钉通过夹块固定在Starr架上,实现手术床、Starr架及健侧骨盆3者连为整体。依据骨盆术前X线片及CT三维重建图像来判断骨折移位情况,采用逆受伤机制,借助患侧的2枚Schanz螺钉、股骨髁上牵引及髂嵴钉棒来完成移位侧骨盆环的闭合复位。通过骨盆3个透视体位(入口位、出口位及侧位)确认骨折复位良好,在入口位、出口位及侧位透视下置入骶髂螺钉,依据后环损伤情况选择S1和(或)S2的斜向和(或)贯穿螺钉。拆除Starr架后,沿双侧LC-Ⅱ螺钉通道拧入2枚椎弓根螺钉,再将连接棒经皮下贯穿连接两侧椎弓根螺钉,锁紧尾帽,即完成经皮骨盆前环内固定(Infix固定)的置入。若一侧耻骨结节处骨折,可在对侧耻骨结节外缘拧入1枚椎弓根螺钉;若单纯联合分离可在两侧耻骨结节外缘分别拧入1枚椎弓根螺钉。一期或二期积极处理患者的骨科合并损伤。
1.3 术后处理住院期间常规应用低分子肝素抗凝治疗,出院后更换为口服利伐沙班片。术后应用抗生素48~72 h,同时积极治疗合并损伤。术后摄标准骨盆前位、后位、入口位、出口位X线片及行CT三维重建复查。术后第2天鼓励患者循序渐进行主、被动关节活动及股四头肌等长收缩功能锻炼。术后第14 天视切口愈合情况拆线。术后3~12周可扶双拐患侧部分负重(10~20 kg),随后依据骨盆及其他部位骨折的骨痂形成情况决定完全负重时间。
1.4 观察指标及疗效评价① 手术时间,术中出血量,透视时间,助手人数,开始负重时间,骨痂形成时间及术后并发症。术后并发症包括:深静脉血栓形成、肺栓塞、切口感染、内固定松动及断裂、复位丢失、异位骨化等。② 根据Matta标准评定术后骨折复位质量:最大移位≤4 mm为优,5~10 mm为良,11~20 mm为可,>20 mm为差。③ 末次随访时根据Majeed评分系统评定骨盆功能,评分项目包括疼痛、站立、坐、性生活及工作能力等,总分100分,>85分为优, 70~84分为良,55~69分为可,<55分为差。 ④ 采用Gibbons分级标准评估骶神经损伤恢复情况:1级为神经功能正常;2级为损伤平面以下残留感觉异常;3 级为部分运动障碍但括约肌功能正常;4级为膀胱、直肠、括约肌功能受损。
2 结果
22例患者后环损伤均采用骶髂螺钉固定,其中使用单枚骶髂螺钉12例,2枚骶髂螺钉9例,3枚骶髂螺钉1例;前环损伤均采用Infix固定,其中使用2枚椎弓根螺钉7例,3枚椎弓根螺钉13例,4枚椎弓根螺钉2例。手术时间75~250(137.0±43.7)min,术中出血量20~150(45.0±30.5)ml,透视时间13~59(24.3±11.2)s,助手2~4(2.4±0.7)人。采用Matta 标准评定术后骨折复位质量:优15例,良4例,中3例。患者均获得随访,时间6~20(12.5±5.7)个月。骨痂形成时间3~8(4.3±1.2)周,开始负重时间为3~12(6.3±2.8)周。末次随访时,采用Majeed评分系统评价骨盆功能:优15例,良5例,可2例;采用Gibbons分级评估骶神经损伤恢复情况:3例术前合并骶神经损伤者1例恢复至1级,2例仍为3级。术后并发症: 1例内固定松动,骨折愈合后取出内固定;2例大腿前外侧感觉异常,Infix固定取出后症状消失;1例复位丢失后畸形愈合、1例骨不连、1例异位骨化,因功能尚可,均未作进一步手术治疗;术后均无切口感染、深静脉血栓形成、肺栓塞等情况发生。
典型病例见图1~3。
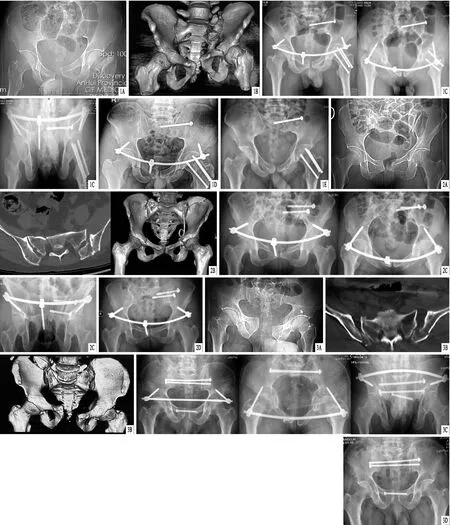
图1 患者,男,34岁,骨盆骨折,AO/OTA分型C1型(左侧骶骨Ⅱ区骨折、左侧耻骨上支骨折),左侧股骨颈骨折,采用Starr架辅助复位联合通道螺钉固定治疗 A.术前骨盆X线片,显示左侧耻骨上支骨折、联合分离,左侧股骨颈骨折;B.术前骨盆CT三维重建,显示左侧骶骨Ⅱ区骨折,左侧耻骨上支、联合分离;C.术后骨盆X线片,显示骨折复位满意,骶髂螺钉及Infix固定位置良好;D.术后6个月骨盆X线片,显示骨折愈合良好,内固定在位;E.术后10个月骨盆X线片,显示骨盆前环Infix固定去除,骨折愈合良好 图2 患者,女,53岁,骨盆骨折,AO/OTA分型B3型(双侧耻骨支骨折、左侧骶髂关节分离、右侧骶骨Ⅱ区骨折),采用Starr架辅助复位联合通道螺钉固定治疗 A.术前骨盆X线片,显示双侧耻骨支骨折,左侧骶髂关节分离;B.术前骨盆CT+三维重建,显示双侧耻骨支骨折、左侧骶髂关节分离,右侧骶骨Ⅱ区骨折;C.术后骨盆X线片,显示骨折复位满意,骶髂螺钉及Infix固定位置良好;D.术后6个月骨盆X线片,显示骨折愈合良好,内固定在位 图3 患者,男,54岁,骨盆骨折,AO/OTA分型C3型(双侧骶髂关节分离、耻骨联合分离),采用Starr架辅助复位联合通道螺钉固定治疗 A.术前骨盆X线片,显示双侧骶髂关节分离、联合联合分离;B.术前骨盆CT+三维重建,显示双侧骶髂关节分离、耻骨联合分离;C.术后6个月骨盆X线片,显示骨折复位满意,骶髂螺钉及Infix固定位置良好;D.术后7个月骨盆X线片,显示骨盆前环Infix固定去除,骨折愈合良好
3 讨论
3.1 闭合复位骨盆骨折的方法我们认为Starr复位架适应证为:水平旋转不稳定的Tile B型骨盆骨折,旋转和垂直不稳定且无骶神经压迫的Tile C型骨折。对于垂直方向移位,可通过术前大重量股骨髁上牵引或术中牵引床复位;对于耻骨联合分离损伤,可以经皮钳夹耻骨结节复位;对于髂骨外翻、内翻,可以通过双手向中间推挤或向两侧下压髂骨翼复位;对于旋转移位和内外翻移位,可以通过打入Schanz螺钉应用摇杆原理复位。对于Tile B1、B2型骨盆骨折,可通过髂前下棘的Schanz螺钉来完成内外翻的复位,依据髂骨翼宽度和耻骨移位情况来判定骨折复位情况,确认复位满意后通过髂骨翼斯氏针连接到Starr架上维持复位状态,通过Infix固定完成前环的固定,再依据后环损伤情况决定是否使用骶髂及LC-Ⅱ通道螺钉。对于Tlie C型骨折合并后环骨折端绞锁时,优先通过髋臼上方的Schanz螺钉进行横向解锁,再股骨髁上纵向牵引恢复纵向移位,内外翻、前后旋转及腹背移位则通过LC-Ⅱ螺钉来完成闭合复位,有时需要在患侧髂翼上置入1枚Schanz螺钉作为纠正前后旋转及腹背侧移位的辅助操控手柄,最后用骶髂螺钉固定后环。对于Tlie B3、C2、C3型双侧骨盆环损伤,优先复位移位程度较小的一侧,再以此为稳定基础按照上述方法复位对侧。对于骨盆前、后环的复位顺序,我们认为除单纯耻骨联合分离需先处理前环外,其他情况一般都先处理后环,后环对维持骨盆稳定性起主要作用。
3.2 内固定置入技术① LC-Ⅱ通道螺钉在Starr架闭合复位中最为常用,入钉点沿Heuter间隙在髂前下棘最高点外侧约10 mm斜坡处,方向为矢状面向中线倾斜45°±5°、水平面向头倾斜10°±5°。有学者[8]对LC-Ⅱ通道解剖测量发现,该通道全长140 mm左右,最狭窄处直径15~17 mm,通道距离坐骨大切迹顶点17~18 mm,通常可容纳1~2枚直径 6~8 mm、长80~140 mm螺钉。② Infix固定的置入技术:Infix固定创伤小、操作简单且内置物位于皮下,患者依从性好,得到越来越多的临床医师认可。Infix固定的进针点与顺行LC-Ⅱ螺钉进针点相似,术中需要借助透视确认螺钉的指向,我们常采用脊柱开路器进针时的手感来寻找通道,置入椎弓根螺钉至皮下,将连接棒经皮下连接两侧椎弓根螺钉锁紧即可,一般选择直径7.0 mm、长度90 mm多轴椎弓根螺钉。术中需在进针点周围仔细分离并保护股外侧皮神经防止拧螺钉时误伤,还需要预留1.5 cm的螺纹在皮质外以防止连接棒对髂血管及股神经的压迫。Vaidya et al[9]报道采用Infix固定联合骶髂螺钉内固定治疗不稳定型骨盆环骨折取得良好的疗效。Infix固定对于合并耻骨支骨折的前环不稳定具有非常强的适应证,对前环的稳定性接近于双钢板螺钉,远优于外固定架,且患者术后满意度较高[10-11]。Wu et al[12]应用改良的3枚椎弓根螺钉—棒系统来固定Tile C骨盆前环骨折,并将此Infix固定称为“前环的三角固定”,23例患者术后随访疗效优良率为20/23。本研究中,对“蝴蝶形”前环骨折或漂浮耻骨、耻骨联合分离采用“前环的三角固定”均获得满意的固定疗效。③ 骶髂螺钉的置入技术:骶髂螺钉具有经皮微创置入、中心固定生物力学强度好、感染率低等优点,但骶骨上段解剖变异的普遍存在让置钉难度及血管神经损伤概率增加。平卧位时骶骨向前倾斜约40° 左右,C臂机透视时需要在骨盆出入口及侧位片上判断螺钉的指向。我们通常在骨盆侧位片的髂骨皮质密度线(ICD线)后方定位进针点,骨盆出入口位片上调整导针方向。S1螺钉骨盆入口位上应在S1椎体前侧皮质和骶管前壁的中间位置,出口位上穿过S1椎体中心的稍下方,贴近骶神经管的上缘。S2螺钉入口位上应在S1椎体前侧皮质和骶管前壁的中间位置,出口位上螺钉穿过S2椎体中心的稍下方,贴近S2神经管的上缘[13-14]。
3.3 并发症因股外侧皮神经在髂前的变异较大,在复位和置钉过程容易造成股外侧皮神经的损伤。本研究中,2例出现一过性大腿前外侧麻木症状,在术后3个月内均恢复,考虑与术中牵拉有关。笔者的经验是,可稍微扩大髂前下棘除切口,使用血管钳钝性分离显露软组织,必要时可显露股外侧皮神经加以保护。1例骨不连为耻骨上支骨折,考虑术后活动过早、骨折分离较大有关,但随访患者无明显不适感。2例骶神经损伤没有完全恢复,佩戴支具纠正了足下垂且可独立行走。
综上所述,Starr架辅助复位技术可以实现不稳定骨盆骨折的早期满意复位,联合通道螺钉固定可实现骨盆骨折的初期稳定和功能锻炼。
