CT及MR对腹膜后原发肿瘤诊断价值的探讨
2021-11-12林千早
林千早
(淮安市第二人民医院影像科 江苏 淮安 223001)
原发性腹膜后肿瘤泛指来自腹膜后间隙的各种软组织肿瘤,但不包括腹膜后的脏器上的肿瘤。腹膜后原发性肿瘤因其生物学特性,位置一般又比较深,因此早期不容易被发现,但是随着肿瘤的不断增大,会侵犯周围的脏器,或是导致周围脏器被肿瘤压迫产生功能障碍,此时再治疗时难度已经大为增加[1]。因此对于腹膜后原发肿瘤的及早诊断具有非常重要的临床价值。对于腹膜后原发肿瘤的临床诊断方法有很多,本次研究选取2018年1月—2020年1月在我院接受检查的疑似腹膜后原发肿瘤患者20例,目的在于分析CT、MR对其诊断的临床应用价值。
1 资料与方法
1.1 一般资料
选取2018年1月—2020年1月在我院接受检查的疑似腹膜后原发肿瘤患者20例,患者年龄34~67岁,平均年龄(50.86±6.17)岁,其中男性14例,女性6例。患者及家属均知情同意并签署知情同意书。纳入标准:患者均出现腹胀、腹痛等不适症状,且资料信息齐全。排除标准:妊娠期女性,腹膜下脏器肿瘤患者及患有精神疾病无法正常沟通者。
1.2 方法
所有患者都接受CT以及MR检查。
CT检查:CT型号为日本东芝产64排螺旋CT,患者接受检查前1 d禁止食用容易产生气体的食物,检查前6 h禁食,检查前需充分饮水,以使膀胱保持充盈,患者检查时除去身体上的金属配饰,取仰卧位平躺在检查床上,CT扫描参数设定:层距、层厚均为5 mm,螺距1.375:1,矩阵512×512。仔细观察患者腹部肿块的成分、有无钙化点、有无实质性成分,并对肿块是否有出血性坏死进行分析[2]。再静脉注射80 mL碘佛醇进行增加CT扫描,参数设定为动脉期30 s,门脉期延迟65 s,实质期延迟90 s。扫描后将数据进行重组,重组层厚为1 mm,间隔1 mm并上传到PACS 工作站进行图像观察[3]。
MR检查:设备型号为美国GE HDxt 1.5T MR扫描仪;参数设定:T1WI:TR 500 ms,TE 30 ms,连续收集信号4次;T2WI:TR 2000 ms,TE 90 ms,矩阵512×128,双回波2000/30、2000/90[4]。患者静脉注射钆喷酸葡胺以后,为患者实施横断位和矢状位以及冠状位的增强扫描,增强扫描参数为采用自旋回波序列,SE T1WI:TR 500 ms,TE 15 ms,矩阵203×256,激励2次后进行快速增强扫描序列LAVA,FFE T1WI:TR 138 ms,TE 3.6 ms,反转角80°,矩阵123×256,激励1次。所有患者检查结束后均接受临床活检取得病理诊断。
1.3 观察指标
(1)以活检病理结果为标准,比较CT与MR诊断的特异度、灵敏度和准确率。
CT检查肿块体积小,呈膨胀性或是匍匐性生长,边缘规则且包膜完整,增强后无强化或是部分强化时为良性肿瘤。直径在5.5 cm以上且呈浸湿性生长,形态、边缘模糊且不规则,肿块包围着大血管且内部有囊性坏死,有钙化出血点并且向远处淋巴转移,中度强化时为恶性肿瘤。MR检查肿块形态、边缘规则且清楚,增强后无强化时为良性肿瘤。直径较大且边缘、形态模糊不规则,有明显的出血钙化点且T1WI和T2WI信号复杂,强化后无明显强化时为恶性肿瘤。灵敏度=真阳性例数/(真阳性例数+假阴性例数)×100%,特异度=真阴性例数/(真阴性例数+假阳性例数)×100%。准确率=(真阳性例数+真阴性例数)/所有病例数×100%。
(2)以活检病理结果为标准,比较CT与MR联合诊断与MR诊断的特异度、灵敏度和准确率。
1.4 统计学方法
采用SPSS 21.0统计学软件处理,计数资料以率(%)表示,经χ2检验;计量资料以(±s)表示,经t检验,P<0.05为差异有统计学意义。
2 结果
2.1 CT与MR诊断的特异度、灵敏度和准确率
经活检病理诊断结果最终有18例为恶性肿瘤,CT诊断的特异度为50.00%,灵敏度为88.89%,准确率为85.00%,MR诊断的特异度为50.00%,灵敏度为94.44%,准确率为90.00%,CT诊断结果与MR诊断结果对比差异无统计学意义(P>0.05)。见表1。
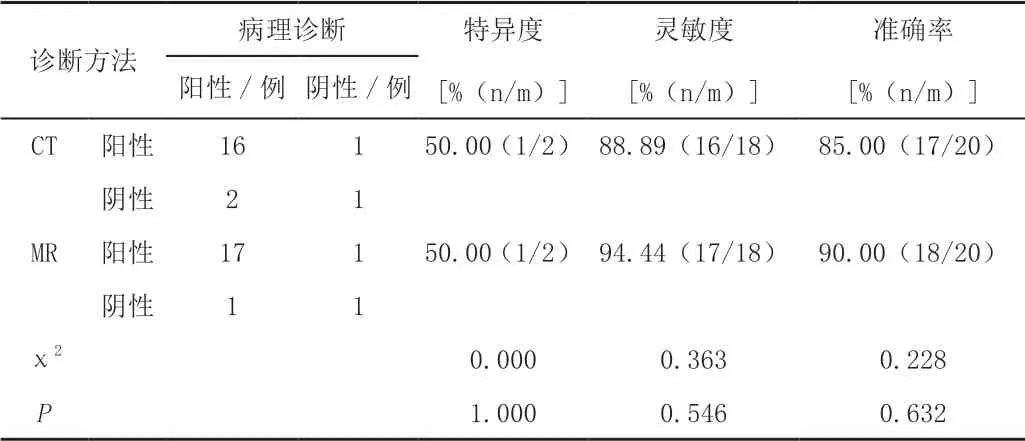
表1 CT与MR诊断的特异度、灵敏度和准确率
2.2 CT与MR联合诊断与MR诊断的特异度、灵敏度和准确率
经活检病理诊断结果最终有18例为恶性肿瘤,CT与MR联合诊断的特异度、灵敏度和准确率均为100.00%,MR诊断的特异度为50.00%,灵敏度为94.44%,准确率为90.00%,CT与MR联合诊断与MR诊断的特异度、灵敏度和准确率对比差异无统计学意义(P>0.05)。见表2。
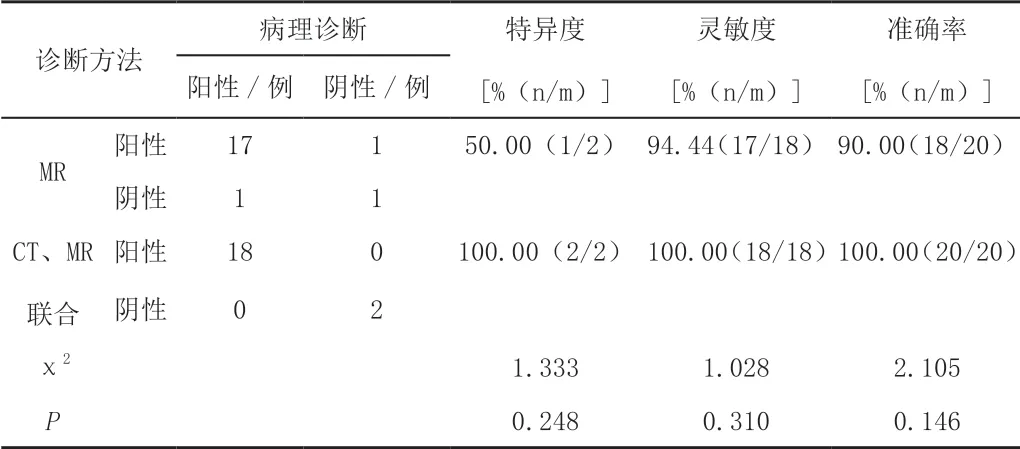
表2 CT与MR联合诊断与MR诊断的特异度、灵敏度和准确率
3 讨论
腹膜后原发肿瘤来源于腹膜后间隙脏器以外的肿瘤,临床上此种肿瘤比较少见,占全身肿瘤的0.07%~2.00%,但是腹膜后原发肿瘤的种类比较多,主要来源为间叶组织、神经源性组织和胚胎的残余组织,其位置一般较深而且往往没有特异性的临床表现,因此在术前诊断时存在一定的难度。
CT和MR是目前临床上应用比较广泛的检查诊断方式,其特异度、灵敏度以及准确率都较高,因此对于腹膜后原发肿瘤也经常采取这两种检查诊断方式。这两种检查方式的优点在于:①能够比较清楚地观察到肿瘤的生长方式、大小、处于腹部具体的位置和内部成分;②可以观察到肿瘤的血供特点和强化模式。这两种检查的各自优缺点分别为:①CT扫描只对>2 cm的肿瘤检出率较高,但是对于<2 cm的肿瘤检出率则不够理想;②CT扫描可以观察到肿瘤外周的大血管是否因肿瘤的压迫产生推移,是否为浸润性生长;③MR检查的分辨率更高,可以对肿瘤内部的黏液情况、胶原纤维情况、脂肪含量都进行比较清楚地观查,对于肿瘤内是否存在出血性坏死的情况观察也更为细致[5],因此在组织学定性时具有非常高的临床应用价值;④CT检查时需要注射一定剂量的辐射剂,因此对于机体有一定的损伤,而且在增强CT扫描时使用的含碘对比剂时患者会有一定的不良反应,因此患者对此项检查存在一定的恐惧心理,依从性差一些;⑤MR检查成像时间较长,而且检查费用相对而言也更高一些,另外如果患者安装了心脏起搏器或是体内有金属支架、钢板时不适合使用MR检查。从本次研究结果可见,CT检查和MR检查都可以较好地检出腹膜后原发肿瘤,特异度、灵敏度以及准确度对比差异无统计学意义(P>0.05)。但是MR检查的准确率更高一些,另外CT与MR联合检查与MR检查诊断结果对比,特异度、灵敏度和准确率对比差异无统计学意义(P>0.05),但是CT与MR联合检查诊断的特异度、灵敏度和准确率都高达100.00%,可见二者联合检查诊断的临床应用价值更高一些。这与邢金子[6]的研究结果相一致,进一步证实了CT、MR对腹膜后原发肿瘤诊断的临床价值。
综上可见,CT、MR诊断都可以比较准确地诊断出腹膜后原发肿瘤,但是二者联合诊断的应用价值高于CT或MR单独诊断,临床上值得推广应用。
