滋阴缓骨方对特发中枢性性早熟肥胖型女童第二性征和生长发育的影响
2021-11-07魏玉丛张诚诚刘化琛王海燕
魏玉丛,张诚诚,刘化琛,张 洁,王海燕
(河北中医学院第一附属医院,河北 石家庄 050000)
特发中枢性性早熟(idiopathic central precocious puberty,ICPP)是指主要由下丘脑-垂体-性腺轴过早启动而引起的女孩在8岁前、男孩在9岁前出现第二性征,且内外生殖器快速发育性疾病[1],占中枢性性早熟的80%~90%,其中女童发病率明显高于男童,且肥胖型女童的发病率明显高于正常体型的女童[2-3]。随着经济的发展及人民生活水平的提高,全球肥胖的发生率增加了75%,其中有约4 200万学龄前儿童为肥胖症[4]。据研究表明肥胖和性早熟关系密切,一定的脂肪堆积量是青春期启动的主要因素之一[5]。女童心理发育尚未成熟,乳房、阴唇、阴毛等第二性征提前发育,会使患儿感到恐慌。另外随着生活水平的提高,社会对身高、形体美的要求也越来越高,家长担心性早熟会使患儿的终身高达不到全国女童身高平均水平,影响儿童的社会生活。为解决上述问题,西医主要应用促性腺激素释放激素类似物(GnRHa)治疗,但远期不良反应尚不明确。中医药在治疗ICPP方面有独特优势,名医家采用中医辨证治疗有较好疗效。本研究观察比较了滋阴缓骨方与大补阴丸治疗中医辨证为阴虚阳亢证ICPP肥胖型女童的效果,以期探讨更为有效的治疗方法,现报道如下。
1 资料与方法
1.1诊断标准
1.1.1西医诊断标准 参照中华医学会儿科学分会内分泌遗传代谢学组2015年制定的《中枢性性早熟诊断与治疗共识(2015)》[6]:女童8岁前出现第二性征者;性激素水平达青春期者;甲状腺激素水平升高者;促性腺激素释放激素(GnRH) 激发试验:用放射免疫法测定时,黄体生成素(LH)峰值>12.0 IU/L(女童)、LH峰值/卵泡刺激素(FSH)峰值>0.6;女童B超卵巢容积>1 mL,并可见多个直径>4 mm的卵泡;骨龄大于实际年龄1年以上;无垂体、肾上腺卵巢等器质性病变。
1.1.2中医辨证标准 参照《中医儿科学》[7]制定的阴虚阳亢辨证标准。主症:①提前出现乳房发育,乳房刺痛;②阴道分泌物多,色黄,质稠;③阴唇发育,阴毛出现;④月经来潮。次症:①口干咽燥;②头晕目眩;③五心烦热,潮热盗汗;④大便干;⑤舌红、苔少或薄黄;⑥脉细数。具备以上主症①②,以及③④2项,或③④中1项+次症2项即可诊断。
1.2纳入标准 符合西医ICPP诊断标准及中医辨证标准;年龄5~8岁的女童;既往未接受过性激素类药物、GnRH类药物和性早熟中药治疗;监护人签署知情同意书。
1.3排除标准 头颅MRI或CT检查有颅内异常占位性疾病者;B超显示卵巢肿瘤、肾上腺疾患等致外周性性早熟者;GnRH激发试验确诊为不完全性性早熟者;不能配合按时检查肝肾功能者;服药时间不满入组用药疗程者;病例入组后脱落失访者。
1.4一般资料 样本数估算:设定α=0.05,β=0.1,以子宫容积作为指标,计算δ/S=0.78,查表得出所需每组样本数为35例,共需样本数70例。故选择2017年10月—2018年3月就诊于河北中医学院第一附属医院门诊ICPP女童70例,定期随访到2019年5月。采用随机数字表法将患儿分为对照组和观察组,每组35例,2组病程、年龄、身高、体重、体质指数(BMI)及血清FSH、LH、雌二醇(E2)、促甲状腺激素(TSH)、血清游离三碘甲状腺原氨酸(FT3)及血清游离甲状腺素(FT4)水平和乳核面积、卵巢容积、子宫容积、骨龄提前情况比较差异均无统计学意义(P均>0.05),具有可比性。见表1。
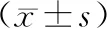
表1 2组特发中枢性性早熟肥胖型女童一般资料比较
1.5治疗方法 观察组采用自拟滋阴缓骨方口服治疗,方药组成:生地黄8 g、玄参8 g、白芍8 g、甘草6 g、墨旱莲10 g、女贞子10 g、制半夏9 g、浙贝母10 g、黄芩6 g、泽泻8 g、猪苓8 g、茯苓8 g、枳壳6 g、橘核9 g、荔枝9 g、皂角刺6 g。水煎取汁,每次100~150 mL,分早晚2次温服。对照组予大补阴丸(杭州胡庆余堂药业有限公司,国药准字Z20030122)口服,6~10 g/次,每日2次。2组均治疗6个月,停药后随访半年。
1.6观察指标
1.6.1中医症状积分 观察患儿治疗前后的中医证候表现及临床症状等,如乳房发育情况(参照 Tanner等制作的分期标准[8])、阴道分泌物、月经初潮、阴毛腋毛、形体肥胖、舌脉象等,由同一人测量记录,其中无症状或正常为0分,轻度为1分,中度为2分,重度为3分。
1.6.2激素水平 检测2组治疗前后性激素FSH、LH、E2及甲状腺激素TSH、FT3、FT4水平。
1.6.3乳核及子宫、卵巢大小 采用B超测量治疗前后乳核面积、子宫容积、卵巢容积。
1.6.4骨龄 拍摄左手正位X射线片(包括腕骨及桡尺骨下端),由河北中医学院第一附属医院儿科固定专人按TW2方法测算骨龄,根据3次测算的骨龄,计算骨龄差/年龄差(△BA/△CA)[9]。
1.6.5临床疗效 参照《中医病证诊断疗效标准》[10]中相关疗效评定标准评定2组治疗6个月后疗效,症状积分减少率=(治疗前积分-治疗后积分)/治疗前积分×100%。痊愈:临床症状、体征消失或基本消失,实验室检查性激素、甲状腺激素水平接近正常值,积分减少率≥95%;显效:临床症状、体征明显好转,积分减少率≥70%~95%;有效:临床症状、体征均有好转,积分减少率≥30%~70%;无效:临床症状、体征无好转或者加重,积分减少率<30%。总有效率=(痊愈+显效+有效)例数/总例数×100%。
1.6.6安全性指标 治疗前及治疗过程中监测血尿常规、生化全项。

2 结 果
2.12组治疗前后中医症状积分比较 2组治疗后症状积分均较治疗前明显下降(P均<0.05),且观察组治疗后中医症状积分明显低于对照组(P<0.05)。见表2。

表2 2组特发中枢性性早熟肥胖型女童治疗前后中医症状积分比较分)
2.22组治疗前后性激素水平比较 治疗后2组FSH、LH、E2水平均较治疗前显著降低(P均<0.05),且观察组各指标明显低于对照组(P均<0.05)。见表3。
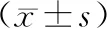
表3 2组特发中枢性性早熟肥胖型女童治疗前后性激素水平比较
2.32组治疗前后甲状腺激素水平比较 治疗后2组TSH、FT3、FT4水平均较治疗前显著降低(P均<0.05),且观察组各指标均明显低于对照组(P均<0.05)。见表4。
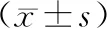
表4 2组特发中枢性性早熟肥胖型女童治疗前后甲状腺激素水平比较
2.42组治疗前后乳核面积、卵巢容积、子宫容积比较 治疗后2组乳核面积、卵巢容积、子宫容积均显著减小(P均<0.05),且观察组均明显小于对照组(P均<0.05)。见表5。
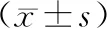
表5 2组特发中枢性性早熟肥胖型女童治疗前后乳核面积及子宫、卵巢容积比较
2.52组治疗前后骨龄△BA/△CA比较 治疗后2组骨龄△BA/△CA均明显缩小(P均<0.05),且观察组骨龄△BA/△CA明显小于对照组(P<0.05)。见表6。

表6 2组特发中枢性性早熟肥胖型女童治疗前后骨龄△BA/△CA比较年)
2.62组临床疗效比较 治疗后观察组总有效率为94.3%,对照组总有效率为71.4%,2组总有效率比较差异有统计学意义(P<0.05)。见表7。
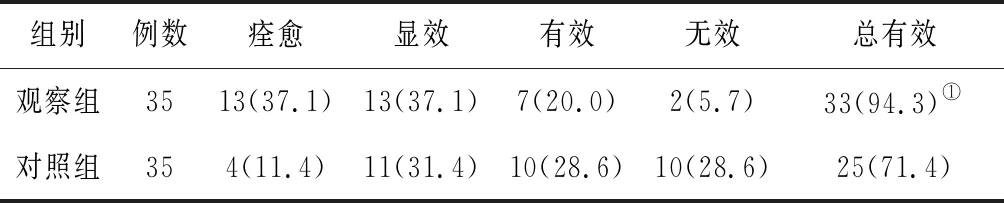
表7 2组特发中枢性性早熟肥胖型女童治疗6个月后临床疗效比较 例(%)
2.72组安全性比较 治疗期间每月复查血、尿常规及生化全项,2组均在正常范围内,未发现明显不良反应。
3 讨 论
ICPP是下丘脑-垂体-性腺轴提前激活所致,KISS1/GPR54信号传入神经细胞内将激活 PLCB1 基因编码的PLCβ1蛋白,后者将磷脂酰肌醇水解为第二信使DAG、IP3 发挥信号传递,促进神经细胞内GnRH的分泌[11]。西药GnRHa可抑制下丘脑GnRH 神经元的功能活动,干扰第二信使DAG、IP3 发挥信号传递,使 GnRH的分泌减少,能够有效抑制下丘脑-垂体-性腺轴的功能,使性发育得到控制[12]。但由于GnRHa类药物价格昂贵,可能有潜在不良反应,家长更愿意寻求中药治疗。
中医学无“性早熟”的专有名词,但在《素问·上古天真论篇》中有记载: “女子七岁,肾气盛,齿更发长; 二七而天癸至,任脉通,太冲脉盛……”详细描述了人从出生到成年期的各个阶段的生长发育情况,并明确提出肾脏在生长发育中起着重要作用。肾主生殖,藏精益髓。本病所见的骨龄提前,子宫、卵巢等生殖器官提前发育均与肾脏功能失常有关。足厥阴肝经绕阴器,至小腹,分布于胁肋部,经乳头上巅顶。本病所见的乳房发育、阴唇发育、阴毛生长、月经来潮均与肝经异常有关。小儿多为稚阴稚阳之体,生理功能不完善,易导致脏腑阴阳失调,阴虚阳亢是本病发病的重要基础。肝肾阴虚,肝阳不敛,横逆犯脾,脾土受侮,通调水道失常,水津失布,酿生痰湿,痰湿之邪堆积化为膏脂则形体肥胖[13]。正如清代医家王燕昌所云:“盖不病则津液为膏脂,病则做湿酿痰也。”有研究发现高体脂率儿童基础LH和促黄体激素释放激素(LHRH)激发LH峰值显著增高,体脂含量的增加是诱发女童性早熟的重要因素之一[14]。肥胖儿童体内瘦素水平明显高于正常体重儿童,瘦素通过消除神经肽Y对下丘脑分泌的GnRH的抑制,调节GnRH的分泌,进而促进性腺器官的生长发育[15]。痰湿与阴火互结,侵袭脏腑经络,也会导致患儿第二性征提前发育。痰火之邪结于乳络,则发为乳核。痰火之邪走于下焦,则阴道分泌物增多,痰火之邪冲于胞脉则月经来潮。综上所述,本病以阴虚阳亢为本,痰、火为标。
本研究对中医辨证为阴虚阳亢证患儿进行研究,针对阴虚阳亢为本,痰、火为标的病机,观察组采用滋阴缓骨方治疗,方中生地黄补肾益精;玄参滋阴泻火、清热凉血;白芍养血柔肝,平抑肝阳,与甘草配伍,酸甘化阴;墨旱莲、女贞子补肝肾,益精血;制半夏燥湿化痰、消痞散结;浙贝母化痰散结;黄芩清热泻火;枳壳理气疏肝;泽泻利水渗湿、化浊降脂;猪苓、茯苓利水渗湿,健脾化痰;橘核、荔枝核理气散结止痛;皂角刺去风化痰、软坚散结。全方诸药共奏滋阴潜阳、化痰散结之功效,减缓乳房发育,阴毛生长,月经来潮的进程。现代药理学研究显示,地黄能够改善软骨形态,达到保护软骨的目的,能延缓骨骺闭合[16]。有研究发现滋补肝肾之阴的中药可以降低下丘脑GnRH mRNA和垂体GnRH-R mRNA的表达水平,降低雌激素水平,抑制性腺的发育,从而延缓HPG轴的启动,达到治疗性早熟的作用[17]。还有研究发现滋补肝肾之阴的中药可能通过升高夜间血清褪黑素,上调下丘脑MT1 mRNA的表达,抑制下丘脑GnRH的合成和释放,从而抑制下丘脑-垂体-性腺轴的启动,达到治疗中枢性性早熟的目的[18]。
肥胖型女童性早熟发病率远高于正常体型女童,肥胖合并性早熟女童血清FSH、LH和E2水平明显高于正常体重组,说明肥胖合并中枢性性早熟女童体内下丘脑-垂体-性腺轴功能更加活跃[19]。中国古代医家早在文献中提出肥胖会促进女童性腺器官提早生长发育。正如《济阴纲目》云:“身体肥胖,子宫膜长满。”女童过于肥胖,会促使子宫内膜增厚、脱落,从而月经来潮。吾师张洁教授认为治疗肥胖型性早熟女童以平衡肾之阴阳为本,以化痰降脂为要。《医宗必读·水肿胀满论》云:“脾土主运行,肺金主气化,肾水主五液。凡五气所化之液,悉属于肾。”肺、脾、肾三脏共同参与调节体内水液运输分布的过程。其中肾主五液,在人体水液代谢过程中发挥着重要作用,肾脏阴阳失衡,蒸腾气化水液失常,则水液难以转输排泄,导致水湿内停,酿生痰湿。滋阴缓骨方以补肾为本,生地、玄参、墨旱莲、女贞子共奏补肾益精之功,调节肾之阴阳,使肾脏正常发挥通调水道之功。古代滋阴派大家朱丹溪提出“肥人多痰湿”。滋阴缓骨方以化痰降脂为要,制半夏、浙贝母化痰散结,茯苓、猪苓利水渗湿,泽泻化浊降脂,共奏化痰降脂之功。《主治秘要》中记载半夏可除胸中之痰,且能散痰核,用于肥胖并伴有乳房发育有硬结的女童可取得良好疗效。现代药理学研究显示泽泻可以通过抑制胆固醇吸收、促进胆固醇排泄,从而有效调节血脂水平,降低体内脂肪含量[20]。
本研究结果显示滋阴缓骨方可显著改善性早熟患儿的临床症状和体征,下调性激素、甲状腺激素水平,可缩小乳核、子宫体积,延缓骨龄增长,其治疗总有效率高达94.3%,且治疗期间安全性高。说明滋阴缓骨方治疗阴虚阳亢证ICPP肥胖型女童,可调整患儿第二性征发育进程,延缓骨龄发育,改善终身高。
鉴于治疗性早熟疾病无论是应用西药还是中药,治疗周期都比较长,给患儿及家庭带来诸多不便,长期服药也会让患儿产生拒服药的心理,停药后也需长期关注其心理健康和生长发育情况,如何能提高用药疗效,减少用药时长,是针对性早熟研究的重要方向之一。
利益冲突:所有作者均声明不存在利益冲突。
