新型挂线造口术对前庭大腺囊(脓)肿的疗效分析
2021-11-06吴茜李亮杨赛花童明
吴茜,李亮,杨赛花,童明
前庭大腺囊肿是指各种原因导致的前庭大腺腺管堵塞,分泌物无法排出,淤积后形成大阴唇中下部向外膨出的囊肿。当囊内合并感染时称前庭大腺脓肿。前庭大腺囊(脓)肿好发于性活跃期的育龄妇女,门诊发病率约2%[1]。
挂线造口术是国外治疗前庭大腺囊(脓)肿的主要方法之一[2]。近十余年国内对挂线造口术的相关报道逐渐增多[3-5],均认为挂线造口术效果确切,术后并发症少,有逐渐取代传统造口术的趋势。挂线造口术使用的材料国内外各有不同,O型橡胶引流环[3-4]、Word导管[6]较为常见。O型引流环在术后形成的“人工瘘管”较短,有复发风险;而Word导管容易脱落且经济成本较高,不易在我国的基层医院开展。为寻找更有效、经济的手术方案,本文使用自制T型橡胶管进行挂线造口术对前庭大腺囊(脓)肿进行治疗,并与传统造口术、O型挂线造口术的各项指标进行对比,现总结如下。
1 资料与方法
1.1 一般资料
选取2013年 2月至2018年1月中国人民解放军中部战区武汉总医院妇科门诊部前庭大腺囊(脓)肿患者141例,随机分为A组50例(T型挂线造口术),B组39例(O型挂线造口术),C组52例(传统造口术),详见表1。纳入标准:① 20~55岁的非妊娠、非经期妇女;② 囊(脓)肿均为单发,囊肿直径5~7 cm,波动感明显,无硬结;③ 手术时无阴道炎、外阴皮肤感染,无糖尿病、服用免疫抑制剂病史;④ 无手术禁忌证。
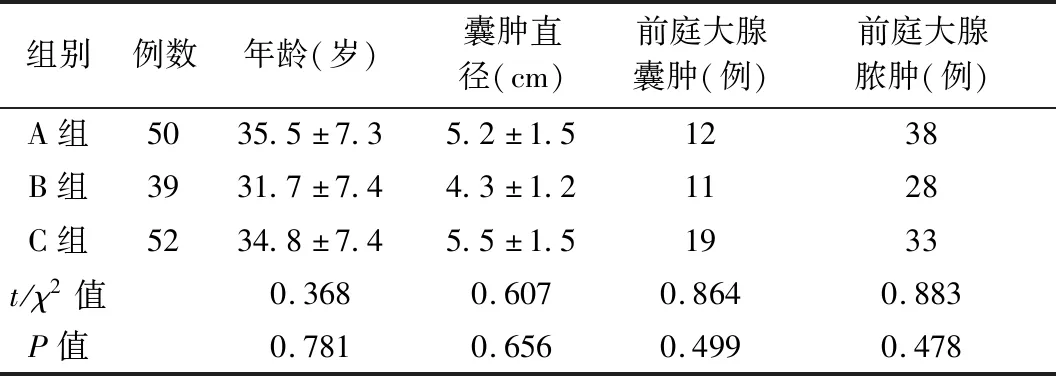
表1 3组一般资料比较
1.2 方法
1.2.1 术前准备 3组患者术前行血常规、凝血功能、白带常规、心电图检查,排除手术禁忌证。签署手术知情同意书,登记患者及家属联系方式。患者取膀胱截石位,负极片紧贴右侧大腿上1/3,丙泊酚静脉麻醉后,常规消毒外阴、阴道,铺无菌巾。
1.2.2 手术方法 A组:将长10 cm,直径1.0 cm医用橡皮引流管纵行剪开形成半圆管,再沿中轴线纵向剪裁7 cm,即形成T型引流管。T型引流管a、b臂长7 cm,c臂长3 cm。做第1切口:选取患侧囊肿最低点,使用超高频电刀在处女膜缘与小阴唇中间处做1 cm纵行切口。排出脓液后依次用0.5%活力碘、3%双氧水、0.5%甲硝唑液冲洗残腔。做第2切口:在囊肿顶端做长约0.5 cm纵行切口。血管钳钳夹T型橡皮管a臂自第1切口进入,第2切口穿出,与第1切口处的b臂丝线固定,形成环状,环不宜过紧,避免切口间组织缺血。剪切a、b臂多余材料。血管钳钳夹c臂顶端,放置囊腔最深处引流。
B组:将长10 cm,直径1.0 cm医用橡皮引流管纵行剪开形成半圆管。做第1切口和第2切口(方法同A组),血管钳自第1切口进入,第2切口穿出,钳夹引流管顶端拉出后与引流条末端丝线结扎为环状,圆环间隙以容1指尖为宜,剪切多余材料。
C组:使用超高频电刀在囊肿表面,处女膜缘与小阴唇中间做一同囊肿同长的纵行切口,排出脓液后冲洗囊腔(冲洗溶液同A组)。2-0合成线间断缝合囊壁与皮肤黏膜4针,使创缘外翻,形成人工瘘管通道。活力碘引流条一端填塞至残腔最低点,另一端垂至创缘。
1.2.3 术后处理 A组:术后每3~5天换药1次。使用0.5%活力碘、0.5%甲硝唑液冲洗瘘管及引流条,若冲洗过程中发现引流条c臂移位,可用3号扩宫条将c臂自第一切口顶至囊腔最低处。术后21天观察人工瘘道完全上皮化后拆引流管。
B组:术后每3~5天冲洗残腔(冲洗溶液同A组),并左右牵拉O型圆环,避免与周围组织粘连。术后21天观察人工瘘道完全上皮化后拆引流管。
C组:术后每日返院,冲洗残腔(冲洗溶液同A组)并更换引流条,待分泌物明显减少后停止使用引流条。改每2~3天冲洗残腔。若发现瘘管粘连使用血管钳分离,直至造口上皮化。
3组术后均给予奥硝唑0.5 g 口服2次/天,共3天,24 h后1∶5 000高锰酸钾溶液坐浴15 min,2次/天,共7天。
1.2.4 观察项目 记录3组手术时间、术中出血量、换药次数,术后瘘管粘连情况,术后每6个月随访1次,共随访1年,比较3组患者复发率。
1.3 统计学分析
2 结果
2.1 术中情况比较
3组手术过程顺利,术中无并发症出现。3组手术时间、出血量、换药次数比较,A组与B组优于C组(P<0.05),详见表2。
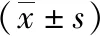
表2 3组患者术中、术后情况比较
2.2 术后疗效比较
A组与B组在术后粘连发生率上明显低于C组,差异具有统计学意义(P<0.01)。A组术后复发率低于B组与C组。详见下页表3。
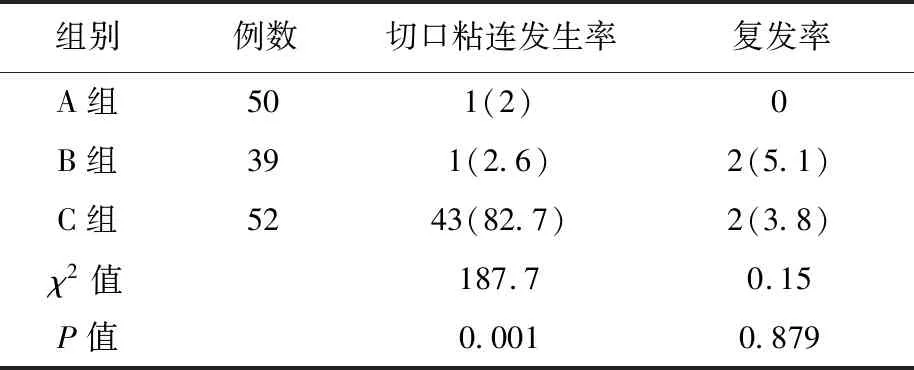
表3 3组术后疗效比较[例(%)]
3 讨论
前庭大腺是位于两侧大阴唇下方1/3深部的2个粘液腺,分泌的粘液通过前庭大腺管排至阴道前庭,在性生活中起重要的辅助作用。前庭大腺腺管长约1.5~2.0 cm,直径约0.8~1.0 cm[7]。开口分别位于处女膜外缘4点到8点的位置。由于位置特殊,容易在性交、经期、分娩、阴道炎时遭受污染,导致腺管堵塞,粘液无法排出[8]。合并感染时可伴外阴疼痛、红肿,发热等不适,降低生活质量。若不及时给予治疗,感染还可能进一步扩散,导致腹壁下脓肿、肛周直肠脓肿[9]等,给患者带来极大的痛苦和困扰。
现治疗前庭大腺囊(脓)肿的方法有外科手术治疗和保守治疗。保守治疗以注射硬化剂为代表。其原理为抽出潴留液体,注入硬化剂封闭囊腔,使其变性。但有损伤前庭大腺功能的风险,且术后复发率高[10],部分患者治疗无效后仍需手术治疗[11]。
手术仍然是治疗前庭大腺囊(脓)肿最为有效的方法。前庭大腺囊(脓)肿剥除术为根治术,由于血供丰富,术中容易出现血肿、剥离不全等,术后丧失腺体可出现阴道干涩、性功能障碍,仅在反复复发或怀疑恶性病变时采用[12]。传统造口术通过切排囊(脓)肿,形成一条新的人工前庭大腺腺管而达到治愈目的。因其操作简单、有效且不破坏前庭大腺功能,在我国临床上得到了广泛开展。但局部反应大,术后可能出现粘连复发、阴道口瘢痕化[13]、阴唇瓣化[14]等。尤其是瘘管粘连闭合,容易导致前庭大腺囊(脓)肿再次复发。本文C组瘘管粘连达82.7%,远高于A、B组,考虑与无法持续放置引流条,瘘管在未完全上皮化失去支撑而粘连有关。同时传统造口术后随访次数多,频繁的换药、分离粘连,增加了患者对疼痛的恐惧,导致部分患者未按时随访,造口粘连未及时干预。因此,预防瘘管粘连是降低复发率的关键。
O型挂线造口术将引流条固定在人工瘘管上形成闭环,达到引流的目的。与传统造口术比较,O型挂线造口术形成的手术创面更小,局部反应更轻、引流更充分有效。本文B组在术后换药时间、粘连率及复发率均低于C组。B组中1例前庭大腺脓肿患者,术后第6天原脓肿深部出现囊性包块。拆除引流条,血管钳沿原第一切口进入残腔分离深部组织,见脓液流出。局部换药引流6天后包块消失、分泌物减少。1例前庭大腺脓肿在术后1个月复发,行传统造口术后痊愈。考虑可能与O形引流条仅贯穿了脓肿表面,形成的人工瘘管较短有关。
T型挂线造口术在O型挂线造口术的基础上增加了一条深入囊(脓)肿深部的引流臂,能对深部的前庭大腺进行充分引流,对囊(脓)肿术后形成的残腔进行支撑,使其不易粘连封闭。模拟的人工瘘道更加接近前庭大腺管的生理解剖,待人工瘘管完成上皮化后再拆除引流条,降低粘连率。引流材料采用有较好生物相容性的橡胶[15],质地柔软有弹性,放置过程中无明显不适感。且制作简单,容易获得。本文A组粘连率2%,与B组差异不明显,复发率低于B组。粘连率及复发率均明显均低于C组。
综上所述,对前庭大腺囊(脓)肿的患者,T型挂线造口术经济简单,疗效确切,并发症少,值得在我国基层医院进一步推广。
