白内障超声乳化术后感染性眼内炎的发生情况及影响因素
2021-10-28高静
高静
(郑州市第二人民医院 白内障一病区,河南 郑州 450016)
超声乳化技术是一种先进且成熟的手术方式,在白内障治疗方面的应用十分普遍,具有手术切口小、操作时间短以及恢复速度快等优点。术后感染性眼内炎是白内障超声乳化术需要重点关注的问题[1],主要是由病原体感染而引起的眼内炎症性疾病,主要累及手术患者的房水、虹膜、晶状体以及视网膜等,不仅会导致患者术后眼痛、视力恢复不佳等,还会延长住院时间,增加患者经济负担,是超声乳化术后十分严重的并发症,因此积极预防感染性眼内炎的发生是眼科医护人员工作的重点[2]。研究表明,白内障超声乳化术后感染性眼内炎的发生与患者自身因素、手术因素等多种因素存在相关性[3]。本研究回顾性了解郑州市第二人民医院白内障超声乳化术后患者感染性眼内炎的发生情况及病原菌分布,并对相关影响因素进行分析,以指导眼科医护人员制定针对性防控管理策略,以有效减少感染性眼内炎的发生。
1 资料与方法
1.1 一般资料选择2018年1月至2020年12月郑州市第二人民医院收治的9 085例接受超声乳化术的白内障患者(9 085眼)作为研究对象。其中男4 760例,女4 325例;年龄38~79岁,平均(65.25±6.71)岁;患病部位左眼4 463例,右眼4 622例;病程1~22 a,平均(8.57±1.37)a。本研究经郑州市第二人民医院医学伦理委员会审批通过。
1.2 选取标准纳入标准:(1)符合临床诊断标准[4];(2)病历资料完整;(3)签署知情同意书。排除标准:(1)有眼部其他病变;(2)重要器官功能障碍;(3)超声乳化术禁忌证;(4)既往眼部手术史;(5)近期发生过感染性眼内炎。
1.3 诊断方法与观察指标(1)感染性眼内炎的诊断:根据《中华眼科学》[5]第3版中的临床诊断标准对术后感染性眼内炎进行诊断,患者临床症状为畏光流泪、视力下降、眼部红肿疼痛等,体征检查为玻璃体混浊、结膜充血水肿、角膜皱褶水肿,患者均接受眼B超辅助检查,并且眼内容物病原学检测为阳性。(2)病原菌感染情况:收集研究对象中感染性眼内炎患者的眼内容物病原学检测结果。(3)相关影响因素指标:回顾性整理所有研究对象性别、年龄、体质量指数、白内障病程、高血压史、糖尿病史、患眼部位、手术时间、切口位置、术中玻璃体溢出情况、切口闭合情况等。
1.4 统计学方法采用SPSS 24.0统计软件进行数据分析。计数资料以频数和率(%)表示,采用χ2检验,多因素分析采用logistic回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 感染性眼内炎的发生情况共计发生术后感染性眼内炎41例,发生率为0.45%。病原学检测结果显示,革兰阳性菌36株(占比87.80%)、真菌3株(占比7.32%)、革兰阴性菌2株(占比4.88%),其中革兰阳性菌包括表皮葡萄球菌21株(占比51.22%)、金黄色葡萄球菌8株(占比19.51%)、粪肠球菌5株(占比12.20%)、溶血性链球菌2株(占比4.88%),真菌均为白假丝酵母菌(3株,占比7.32%),革兰阴性菌为铜绿假单胞菌(2株,占比4.88%)。
2.2 白内障术后感染性眼内炎发生的单因素分析年龄≥65岁、体质量指数≥24 kg·m-2、合并高血压、合并糖尿病、手术时间≥15 min、透明角膜切口以及术中存在玻璃体溢出的患者术后感染性眼内炎的发生率均高于其他组患者,差异有统计学意义(P<0.05)。见表1。

表1 白内障术后感染性眼内炎发生的单因素分析
2.3 白内障术后感染性眼内炎发生的多因素分析以患者白内障术后是否发生感染性眼内炎作为因变量,将表1中有统计学意义的影响因素作为自变量,经多因素logistic回归分析发现,年龄≥65岁、合并糖尿病、手术时间≥15 min和术中存在玻璃体溢出均为发生感染性眼内炎的独立危险因素,差异有统计学意义(P<0.05)。见表2。
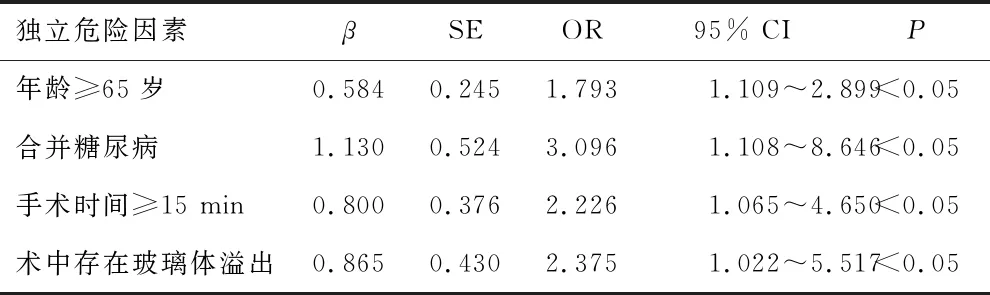
表2 白内障术后感染性眼内炎发生的多因素分析
3 讨论
感染性眼内炎是白内障超声乳化术后较严重的并发症之一,不仅会对手术治疗效果产生直接影响,甚至造成患者失明、眼球丧失等严重后果[6]。本研究通过对9 085例接受超声乳化手术治疗的白内障患者的调查,发现术后共计发生感染性眼内炎41例,发生率为0.45%,这与国内研究[7-8]相差不大。由于其预后不佳,应引起眼科医生的高度重视,积极制定临床防治方案。本研究通过病原学检测发现,致病菌以革兰阳性菌(36株,87.80%)为主,其中主要为表皮葡萄球菌、金黄色葡萄球菌、粪肠球菌和溶血性链球菌,孙冬云等[9]也发现眼科术后感染性眼内炎的致病病原菌以表皮葡萄球菌、金黄色葡萄球菌等革兰阳性菌为主(占比分别为35.00%和23.33%),因此应选择合适的抗菌药物,并加强围手术期手术室和病房的感染防控措施,以减轻感染性眼内炎对患者造成的损害,必要时可联合用药以提高对致病菌的控制效果。
白内障超声乳化术后感染性眼内炎的发生与许多因素有关,本研究发现年龄≥65岁、体质量指数≥24 kg·m-2、合并高血压、合并糖尿病、手术时间≥15 min、巩膜隧道切口以及术中存在玻璃体溢出等患者感染性眼内炎发生风险更高,并且经多因素logistic回归分析发现,年龄≥65岁(OR=1.793,95% CI:1.109~2.899)、合并糖尿病(OR=3.096,95% CI:1.108~8.646)、手术时间≥15 min(OR=2.226,95% CI:1.065~4.650)和术中存在玻璃体溢出(OR=2.375,95% CI:1.022~5.517)均为发生感染性眼内炎的独立危险因素,具体分析原因如下。(1)年龄:随着年龄的增加,患者机体各组织和器官均发生衰退,合并高血压、糖尿病等慢性病也较多,并且老年患者在接受白内障超声乳化手术的侵入性操作后,免疫力会进一步下降,故发生感染性眼内炎的风险升高[10];(2)糖尿病史:合并糖尿病的患者由于血糖水平长期较高,可造成机体单核细胞系统功能障碍,易引起菌群失调,增加术后各种致病微生物感染的概率,同时高血糖状态还会延长患者切口愈合时间,为致病菌生长、繁殖提供良好环境,并降低机体的抗感染能力,进而导致术后感染性眼内炎的发生[11];(3)手术时间:手术时间的延长不仅会使手术切口长时间暴露在外,还会导致手术过程中医疗器械物品被各种致病菌感染,并且手术本身对患者就是一种创伤,操作时间过长对其生理和心理的损伤均较大,因此白内障超声乳化手术时间延长是术后感染性眼内炎发生独立危险因素[12];(4)术中存在玻璃体溢出:完整的晶状体是防止致病菌进入眼内的重要屏障,手术过程中如果不慎损伤后囊,将会引起玻璃体溢出,破坏眼部玻璃体的屏障保护作用,进而引发术后眼内感染[13]。
综上所述,白内障超声乳化术后感染性眼内炎的致病菌以革兰阳性菌为主,其发生的独立危险因素包括年龄≥65岁、合并糖尿病、手术时间≥15 min和术中存在玻璃体溢出,因此眼科及手术室医护人员应针对患者自身特点,加强围手术期的感染防控管理,降低术后感染性眼内炎的发生风险。
