支架植入术后导管接触性溶栓治疗髂静脉重度狭窄伴急性深静脉血栓形成
2021-10-26徐一锋孙一峰马玉亮唐黎明
徐一锋,孙一峰,马玉亮,唐黎明*
(1.绍兴文理学院医学院,浙江 绍兴 312000;2.绍兴市人民医院绍兴文理学院附属第一医院血管外科,浙江 绍兴 312000)
下肢深静脉血栓形成(deep venous thrombosis, DVT)发病率约1/1 000,25%~38%的DVT患者易发生血栓后综合征(post-thrombotic syndrome, PTS)[1-3],不仅导致静脉管腔阻塞,不可逆性影响静脉瓣膜及管壁功能,且易引发静脉功能不全。清除90%以上血栓可显著降低PTS风险[4],且及时清除血栓有利于恢复静脉功能,预防PTS[3]。
目前临床对于髂静脉重度狭窄伴急性深静脉血栓形成患者常采用导管接触性溶栓(catheter-directed thrombolysis, CDT)进行治疗,而后根据狭窄程度行支架植入术[5],但存在溶栓时静脉通路未充分开放而影响溶栓效果等问题。本研究观察于支架植入术后行CDT治疗髂静脉重度狭窄伴急性DVT的效果。
1 资料与方法
1.1 一般资料 选取2020年3月—2021年6月于绍兴市人民医院接受支架植入联合CDT治疗的42例左侧髂静脉重度狭窄伴急性DVT患者,男18例,女24例,年龄40~78岁,平均(59.3±12.0)岁。纳入标准:①经多普勒超声证实左侧髂静脉混合型DVT;②发病至入院时间≤14天;③CT静脉造影示髂静脉受累段狭窄率>70%;④既往无血栓史。排除标准:①溶栓绝对禁忌证;②对比剂过敏史;③严重肾功能不全(肌酐清除率<50 ml/min)。本研究获医院伦理委员会批准,并于中国临床试验注册中心注册(ChiCTR2000038364)。治疗前患者均签署知情同意书。
1.2 仪器与方法 采用Philips Allura Xper FD20 DSA机为介入引导设备,Cordis导管、导丝及球囊,对22例(观察组)于植入支架后行CDT,20例(对照组)于CDT后行支架植入术。所有患者确诊后即接受利伐沙班抗凝,至溶栓开始时停止。
1.2.1 支架植入术 嘱患者仰卧,穿刺健侧股静脉,行造影评估患侧髂静脉通畅情况,而后将下腔静脉滤器置于右侧肾静脉开口水平以下0.5~1.0 cm。嘱患者改为俯卧,于超声定位引导下穿刺患侧腘静脉,评估患侧腘静脉、股静脉及髂静脉血栓情况。以0.035inch导丝配合4F导管进入下腔静脉,先以8 mm×20 mm球囊扩张,确定患侧髂静脉受压位置,之后以12 mm×40 mm球囊进行扩张,并于球囊受压最明显处加以标记,送入 14 mm×80 mm支架,发现支架已部分释放并因狭窄而缩小且支架系统后移阻力增大时暂停后移,继续释放支架至完全扩张状态,使支架近端通过髂静脉最狭窄处并充分扩张,支架远端位于髂外静脉。最后再以12 mm×40 mm球囊扩张支架,使之适当扩展。
1.2.2 CDT 根据血栓范围选择适当长度的溶栓导管,通过导管鞘持续给予尿激酶(25×104U/6 h)并泵入普通肝素10~20 U/(kg·h),监测凝血酶谱、D-二聚体、血常规,根据活化部分凝血活酶时间调整给药剂量,使其延长至抗凝前的1.5~2.5倍。
溶栓期间每日进行静脉造影评估血栓清除情况,可根据D-二聚体变化微调造影时间;停止使用除肝素外的其他抗凝药物。
1.2.3 术后处理 充分溶栓后,予患者口服利伐沙班(10 mg/d)和拜阿司匹林(100 mg/d)3~6个月。术后3周造影复查,条件允许时移除下腔静脉滤器。
1.3 指标观察及随访 统计2组技术成功率、尿激酶用量、导管溶栓时间、患肢消肿率、静脉系统评分、并发症及随访情况。技术成功指术后静脉造影显示患侧髂静脉受压解除,通畅率>90%,对比剂充盈良好。术后1周评估患肢消肿率,患肢消肿率=(术前患肢周径差-术后患肢周径差)/术前患肢周径差×100%;患肢周径差即患肢周径长度减去健肢周径长度,大腿测量点为髌骨上缘15 cm,小腿测量点为髌骨下缘10 cm。术前、术后1周根据静脉系统评分评价患侧血管通畅程度,包括下腔静脉、髂总静脉、髂外静脉、股总静脉、股静脉近端、股静脉远端、腘静脉7个静脉段。评分标准:完全闭塞2分,部分闭塞1分,完全通畅0分[6]。记录术后2周内并发症发生情况,包括轻微并发症(鼻出血、血尿、皮肤瘀斑等)和严重并发症(肺栓塞、颅内出血)。于出院后第1、3、6个月采用CT静脉造影评估患侧血管情况。
1.4 统计学分析 采用SPSS 26.0统计分析软件。以±s表示符合正态分布的计量资料,采用配对样本t检验比较溶栓前后静脉系统评分,以独立样本t检验比较组间尿激酶用量及导管溶栓时间。对计数资料采用χ2检验进行比较。P<0.05为差异有统计学意义。
2 结果
2组患者年龄、性别、发病时间差异均无统计学意义(P均>0.05),见表1。2组技术成功率均为100%(图1),观察组尿激酶用量和导管溶栓时间均低于对照组(P均<0.05),见表2。术后观察组及对照组静脉系统评分均较术前降低(P均<0.05),但组间术前及术后静脉系统评分差异均无统计学意义(P均>0.05)。2组术后患肢(大腿及小腿)消肿率差异均无统计学意义(P均>0.05),见表3。

图1 患者男,65岁,髂静脉重度狭窄(狭窄率>70%)伴急性DVT A.置入下腔静脉滤器(箭); B.行球囊预扩张,确定受压最明显处(箭); C.植入Cordis支架; D.行球囊后扩张; E.术后复查造影示支架通畅(箭)

表1 42例左侧髂静脉重度狭窄伴急性DVT患者一般资料比较
表2 不同顺序治疗左侧髂静脉重度狭窄伴急性DVT尿激酶用量及导管溶栓时间比较(±s)
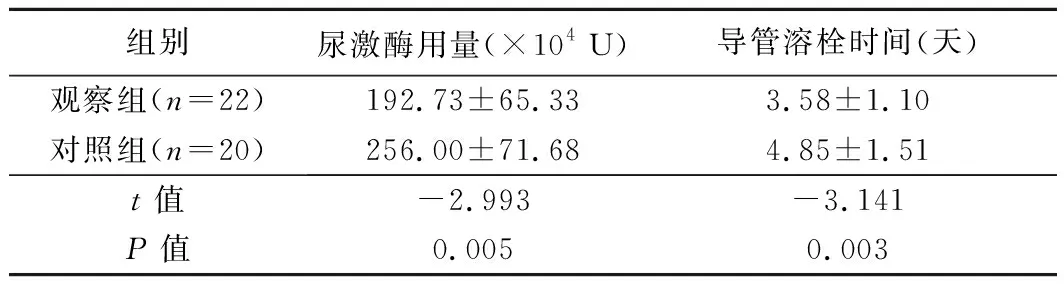
表2 不同顺序治疗左侧髂静脉重度狭窄伴急性DVT尿激酶用量及导管溶栓时间比较(±s)
组别尿激酶用量(×104 U)导管溶栓时间(天)观察组(n=22)192.73±65.333.58±1.10对照组(n=20)256.00±71.684.85±1.51t值-2.993-3.141P值0.0050.003
表3 左侧髂静脉重度狭窄伴急性DVT经不同顺序治疗后患肢消肿率及静脉系统评分比较(±s)

表3 左侧髂静脉重度狭窄伴急性DVT经不同顺序治疗后患肢消肿率及静脉系统评分比较(±s)
组别消肿率(%)大腿小腿静脉系统评分术前术后观察组(n=22)65.92±19.3266.05±14.355.32±1.520.95±0.58*对照组(n=20)65.80±14.7668.00±16.644.50±1.050.80±0.52*t值0.023-0.4092.0050.907P值0.9820.6850.0520.370注:*:与同组治疗前比较,P<0.05
术后观察组2例、对照组2例导管留置部位轻微出血。术中及术后未见肺栓塞、颅内出血等严重并发症。
随访3个月时观察组1例出现左侧小腿肌间静脉血栓,予增加利伐沙班剂量至15 mg/d抗凝后复查深静脉超声显示静脉血流通畅;随访6个月时2组髂静脉支架通畅率均为100%。
3 讨论
治疗DVT的主要目标是保留静脉瓣膜功能、预防肺栓塞和DVT复发[7]。开放静脉假说认为快速清除管腔内的血栓有利于恢复血流、改善静脉通畅性,降低静脉壁和静脉瓣膜功能损伤程度,进而减少PTS[8]。一旦确诊DVT,应立即给予抗凝治疗;但抗凝治疗虽可阻止血栓进一步扩散,却不能清除血栓,也不能防止PTS[9]。
近年来,随着血管腔内治疗技术的不断发展,经皮腔内血管成形术、CDT及经皮机械性血栓清除术等逐渐广泛用于临床,虽各有其优势,亦存在不足[10-11]。以两种及以上方法联合治疗深静脉血栓效果更优[12-13]。
急性髂静脉血栓形成常致髂静脉狭窄,而狭窄多由髂静脉压迫综合征(iliac vein compression syndrome, IVCS)引起。一方面髂静脉受动脉压迫狭窄;另一方面,髂动脉持续搏动引发受压静脉发生炎症反应、损伤静脉内膜,致静脉壁反应性增生、内膜纤维索带形成,进而加剧髂静脉狭窄,促进静脉血栓形成[14]。
目前对于继发于IVCS的急性深静脉血栓形成患者多予CDT,再根据溶栓效果及髂静脉狭窄程度决定是否植入支架,但治疗时间较长,增加出血风险,原因可能在于溶栓治疗不能完全解除髂静脉狭窄,尽管血栓负荷随CDT持续时间延长而不断减少,但狭窄的存在使血流量无法充分增加,直接影响血栓消除效果,导致溶栓时间延长、溶栓药物用量增加[15]。本研究尝试对髂静脉重度狭窄伴急性DVT患者先于髂静脉受压最严重处植入支架,完成静脉成形,之后再行CDT,结果显示该方法较先溶栓再植入支架所需尿激酶剂量显著下降,溶栓时间缩短、溶栓效率提高,优于尽快血栓清除。
先植入支架再行CDT可能具有以下优势:①于髂静脉内植入支架可充分开通血栓所在静脉段通路,使静脉侧支回流量减少、髂静脉血流量增加,作用于血栓的尿激酶剂量增加,减少药物流失;血流速度增加后加快冲刷血栓,有利于促进血栓消除;②植入支架开通静脉通路可提高血栓清除效率,缩短血栓存在时间,提高血栓对溶栓药物的敏感性;③植入支架可能对血栓产生额外的机械破坏作用力,通过“碾碎”血栓而增加溶栓药物对血栓的接触表面积,增加尿激酶渗透性,提高溶栓效果。
综上,于支架植入术后行CDT治疗髂静脉重度狭窄伴急性DVT安全有效,相比先溶栓后植入支架,可缩短溶栓时间、减少尿激酶使用剂量。本研究虽为前瞻性随机对照研究,但样本均来自单中心,且样本量小,有待加大样本量进一步评估。