sTREM-1、Presepsin对儿童脓毒症诊断和预后评估的价值*
2021-10-25黄文辉何轶群李娟雷海娟严栋周玲
黄文辉,何轶群,李娟,雷海娟,严栋,周玲
(青海大学附属医院1.检验科,2.儿科,青海 西宁810001)
脓毒症是由各种感染因子(细菌、真菌、病毒、寄生虫等)引起的全身炎症反应综合征,为全球儿童发病、死亡的主要原因,主要表现为寒战、呼吸变快、发热等,随着病情进展可引起多个靶组织器官损害。全球每年有120 万脓毒症儿童[1],病死率为4%~50%[2],脓毒症严重威胁儿童的生命安全。早期识别脓毒症和评估其预后一直是儿童重症医学科关注的焦点。系统性炎症反应是导致脓毒症发生、发展的关键环节[3]。髓样细胞触发受体1 是新近发现的一种炎症激发受体,可触发并放大炎症反应,体液中的可溶性髓样细胞触发受体1(soluble triggering receptor expressed on myeloid cells-1,sTREM-1)能反映髓样细胞触发受体1 的表达状态[4]。Presepsin 为白细胞分化抗原14 的产物,由炎症过程中蛋白酶激活裂解细胞膜表面白细胞分化抗原14 而产生[5]。有关sTREM-1、Presepsin 对儿童脓毒症诊断与预后评估价值的报道较少。本研究检测脓毒症患儿血浆中sTREM-1、Presepsin 的 表 达 水 平,探 讨sTREM-1、Presepsin 对儿童脓毒症诊断与预后评估的价值,现报道如下。
1 资料与方法
1.1 一般资料
选取青海大学附属医院2019年1月—2020年12月收治的103 例脓毒症患儿为脓毒症组。其中,男性66 例,女性37 例;年龄1~11 岁,平均(6.20±2.43)岁;体重指数17~23 kg/m2,平均(19.22±1.66)kg/m2;感染部位:44 例肺部感染、26 例腹部感染、17 例皮肤/软组织感染、6 例尿路感染、9 例颅内感染、1 例血源性感染。纳入标准:①符合《儿童脓毒性休克(感染性休克)诊治专家共识(2015 版)》[6]诊断标准;②入院前未接受相关治疗;③年龄≤12 岁;④临床资料完整;⑤患儿家属或监护人知情同意。排除标准:①自身免疫性疾病;②血液、免疫系统疾病;③凝血功能异常;④有免疫抑制剂、激素使用史;⑤心、肝、肾等重要脏器功能损害;⑥恶性肿瘤。选取同期收治的50 例有病原微生物感染但无明显症状或症状轻微的普通感染患儿为感染组。其中,男性32 例,女性18 例;年龄1~12 岁,平均(6.15±2.37)岁;体重指数17~22 kg/m2,平均(19.17±1.72)kg/m2。选取同期40 例健康体检儿童为对照组。其中,男性26 例,女性14 例;年龄1~12 岁,平均(6.09±2.53)岁;体重指数17~22 kg/m2,平均(19.08±1.82)kg/m2。3 组研究对象的性别构成、年龄、体重指数比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准。
1.2 方法
1.2.1 基础资料收集收集所有研究对象的基础资料,包括性别、年龄、体重指数、感染部位、心率、呼吸频率、体温、儿科重症监护病房(PICU)时间、机械通气时间、序贯器官衰竭(sequentital organ failure assessment,SOFA)评分[7](包括呼吸、血液、肝脏、循环、神经、肾脏6 个方面共12 个指标,各指标分值0~4 分,总分值0~48 分,得分越高表示病情越严重),入院时血糖、血肌酐、血尿素氮。
1.2.2 血浆sTREM-1、Presepsin 水平检测采集脓毒症组、感染组入院时和对照组体检时静脉血3 ml,枸橼酸钠抗凝,3 000 r/min 离心10 min,分离血浆,酶联免疫吸附试验检测血浆sTREM-1 和Presepsin水平(试剂盒购自无锡云萃生物科技有限公司,货号:YRX105573H、YRX100199H)。
1.3 病情和预后评估
脓毒症患儿入院后根据《儿童脓毒性休克(感染性休克)诊治专家共识(2015 版)》[6]评估病情严重程度并确定治疗方案。按患儿病情严重程度分为一般脓毒症组(n=48)、严重脓毒症组(n=34)、脓毒症休克组(n=21)。根据治疗28 d 后预后分为死亡组(n=28)和存活组(n=75)。
1.4 统计学方法
数据处理采用SPSS 26.0 统计软件。计数资料以构成比或率(%)表示,比较用χ2检验;计量资料以均数±标准差(±s)或中位数(上四分位数,下四分位数)[M(P25,P75)]表示,比较用方差分析或t检验或Z检验,进一步两两比较用SNK-q检验;相关性分析采用Spearman 法;影响因素的分析用多因素Logistics 回归模型;绘制ROC 曲线分析血浆sTREM-1、Presepsin 水平对脓毒症患儿诊断与预后评估的价值。P<0.05 为差异有统计学意义。
2 结果
2.1 3组血浆sTREM-1和Presepsin水平比较
3 组研究对象血浆sTREM-1 和Presepsin 水平比较,差异有统计学意义(P<0.05);进一步两两比较,脓毒症组血浆sTREM-1 和Presepsin 水平高于感染组和对照组(P<0.05),感染组血浆sTREM-1 和Presepsin 水平高于对照组(P<0.05)。见表1。
表1 3组血浆sTREM-1和Presepsin水平比较(pg/ml,±s)

表1 3组血浆sTREM-1和Presepsin水平比较(pg/ml,±s)
注:①与脓毒症组比较,P <0.05;②与感染组比较,P <0.05。
组别脓毒症组感染组对照组F 值P 值n 103 50 40 sTREM-1 101.21±25.23 74.17±15.99①51.01±16.07①②84.581 0.000 Presepsin 644.50±291.00 356.20±165.02①185.50±78.44①②65.282 0.000
2.2 不同严重程度脓毒症患儿血浆sTREM-1 和Presepsin水平比较
不同严重程度脓毒症患儿血浆sTREM-1 和Presepsin 水平比较,差异有统计学意义(P<0.05);进一步两两比较,脓毒症休克组血浆sTREM-1 和Presepsin 水平高于严重脓毒症组、一般脓毒症组(P<0.05),严重脓毒症组血浆sTREM-1 和Presepsin水平高于一般脓毒症组(P<0.05)。见表2。
表2 不同严重程度脓毒症患儿血浆sTREM-1、Presepsin水平比较 (pg/ml,±s)
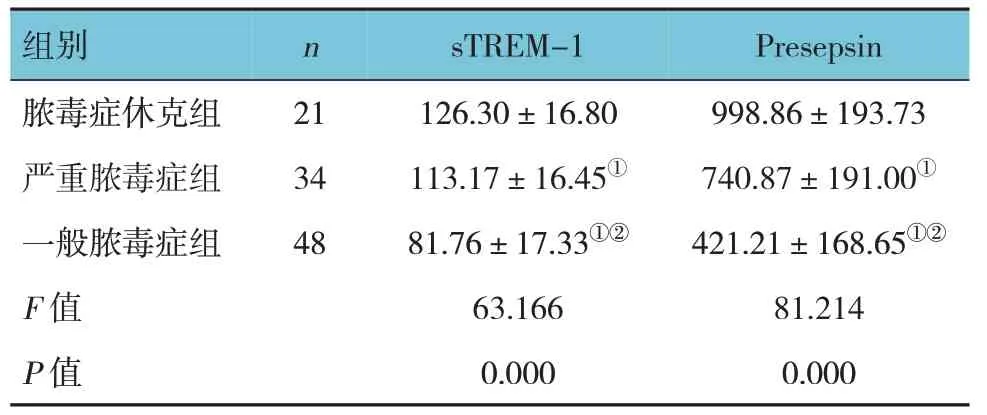
表2 不同严重程度脓毒症患儿血浆sTREM-1、Presepsin水平比较 (pg/ml,±s)
注:①与脓毒症休克组比较,P <0.05;②与严重脓毒症组比较,P <0.05。
组别脓毒症休克组严重脓毒症组一般脓毒症组F 值P 值n 21 34 48 sTREM-1 126.30±16.80 113.17±16.45①81.76±17.33①②63.166 0.000 Presepsin 998.86±193.73 740.87±191.00①421.21±168.65①②81.214 0.000
2.3 脓毒症患儿血浆sTREM-1、Presepsin 水平与SOFA评分的相关性
脓毒症患儿SOFA 评分为[5(2,7)]分,Spearman相关性分析显示, 脓毒症组血浆sTREM-1、Presepsin 水平与SOFA 评分呈正相关(rs=0.434 和0.412,P=0.000 和0.001)。
2.4 脓毒症患儿预后不良影响因素的单因素分析
死亡组和存活组PICU 时间、机械通气时间、SOFA 评分、血肌酐、sTREM-1、Presepsin 水平比较,差异有统计学意义(P<0.05),死亡组PICU 时间和机械通气时间长于存活组,SOFA 评分、血肌酐、sTREM-1、Presepsin 水平高于存活组。两组患儿性别构成、年龄、感染部位、体重指数、心率、呼吸频率、体温、血糖、血尿素氮比较,差异无 统计学意义(P>0.05)。见表3。
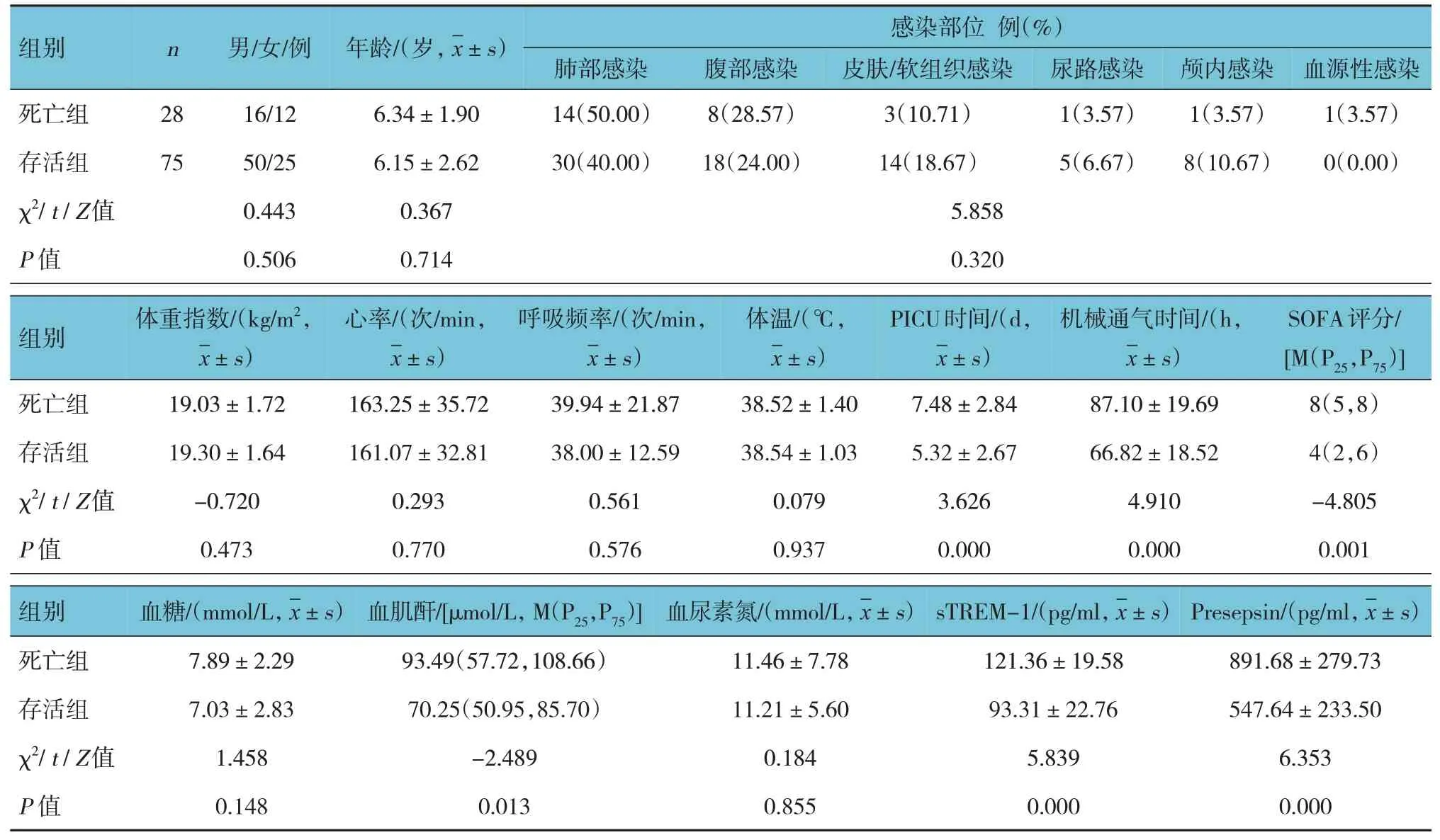
表3 脓毒症患儿预后不良影响因素的单因素分析
2.5 脓毒症患儿预后不良影响因素的多因素Logistics回归分析
以预后(死亡=1,存活=0)为因变量,以PICU 时间、机械通气时间、SOFA评分、血肌酐、sTREM-1、Presepsin 为自变量,进行多因素Logistics 回归分析,结果显示:PICU 时间[OR=1.477(95% CI:1.044,2.088)]、机 械通气时间[OR=1.080(95% CI:1.017,1.145)]、 SOFA 评分[ OR=1.401(95% CI:1.033,2.017)]、sTREM-1[OR=1.068(95% CI:1.021,1.117)]和Presepsin[OR=1.008(95% CI:1.003,1.013)]为脓毒症患儿预后不良的危险因素(P<0.05)。见表4。

表4 脓毒症患儿预后不良影响因素的多因素Logistics回归分析参数
2.6 血浆sTREM-1、Presepsin 水平对儿童脓毒症的诊断价值及预后不良的评估价值
ROC 曲线显示,sTREM-1+Presepsin 诊断儿童脓毒症的敏感性为82.52%(95% CI:0.738,0.893),特异性为88.00%(95% CI:0.757,0.956);sTREM-1+Presepsin 评估儿童脓毒症预后不良的敏感性为81.09%(95% CI:0.713,0.932)、特异性为89.19%(95%CI:0.734,0.914)。见表5、6 和图1、2。
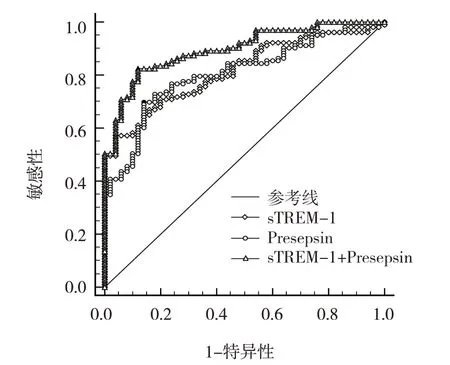
图1 血浆sTREM-1、Presepsin水平诊断儿童脓毒症的 ROC曲线

表5 血浆sTREM-1、Presepsin水平对儿童脓毒症的诊断价值

表6 血浆sTREM-1、Presepsin水平对儿童脓毒症预后不良的评估价值
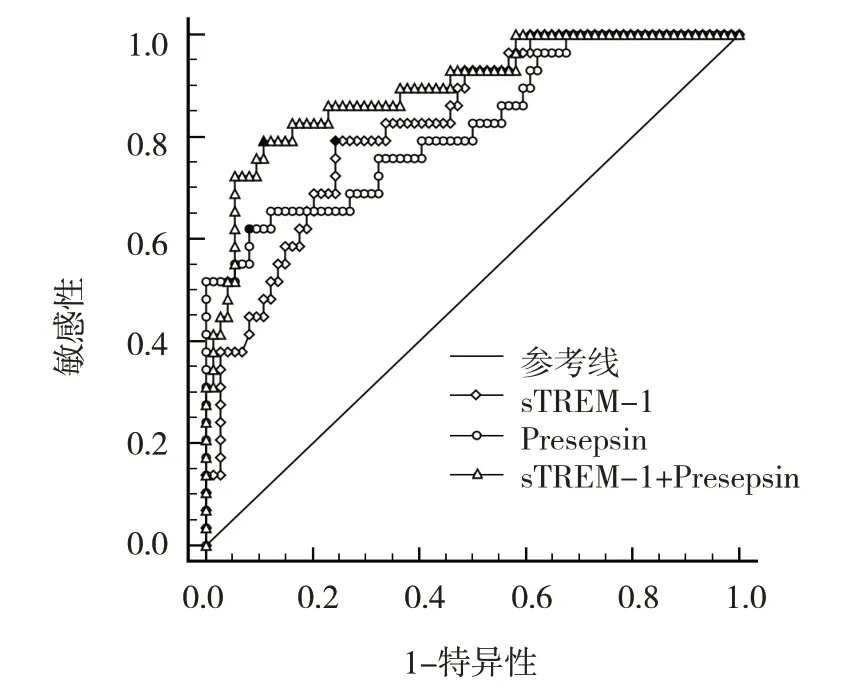
图2 血浆sTREM-1、Presepsin水平评估儿童脓毒症 预后的ROC曲线
3 讨论
脓毒症是创/烧伤、产科、严重感染、心肺复苏术、外科手术等后常见并发症。随着现代医学的快速发展,各领域对脓毒症的探索更加深入,针对脓毒症导致的多器官功能、多系统损害的支持治疗取得较好进展,但脓毒症患儿的病死率仍然居高不下[8-9]。目前临床主要通过SOFA 评分评估脓毒症患者病情严重程度及预后,但在评分系统使用过程中难免受主客观因素的影响,价值有限。脓毒症实质是机体感染后全身炎症反应不断加剧并持续恶化的结果,早期表现为炎症因子为主的炎症风暴,晚期表现为抗炎因子为主的免疫抑制,因此可通过炎症反应方向判断病情的严重程度和预后[10]。
髓样细胞触发受体1 是一种跨膜糖蛋白,主要表达于单核/巨噬细胞、中性粒细胞,最初研究通过脂多糖诱导炎症反应发现,髓样细胞触发受体1能通过与DNAX 相关蛋白12 相互作用,激活免疫细胞,加重炎症反应[11]。近年研究表明,髓样细胞触发受体1 可通过增加转录因子表达,促进单核细胞趋化蛋白1、肿瘤坏死因子-α、白细胞介素-8等炎症因子分泌,激活并放大炎症反应,在呼吸机相关肺炎、肝硬化伴全身炎症反应综合征等众多感染性疾病的发生、发展中扮演重要角色[12-13]。sTREM-1 为髓样细胞触发受体1 的可溶性形式,是一种缺乏跨膜结构域的分泌型蛋白,随着髓样细胞触发受体1 表达增加而增加。本研究结果显示,脓毒症组血浆sTREM-1 水平高于感染组,而感染组又高于对照组,提示sTREM-1 可能参与脓毒症发生,考虑与感染后炎症反应激活髓样细胞触发受体1 表达,释放大量sTREM-1 有关。研究表明,机体感染病原体后会立即启动免疫应答,通过效应细胞对抗感染,效应细胞表达的Toll 样受体能上调髓样细胞触发受体1 表达,进而增加体液中sTREM-1 的表达[14]。本研究结果显示,一般脓毒症组、严重脓毒症组、脓毒症休克组血浆sTREM-1水平逐渐提升,提示sTREM-1 还可能参与脓毒症进展,推测与髓样细胞触发受体1 能激活和放大炎症反应促进脓毒症进展有关。动物实验显示[15],干扰髓样细胞触发受体1 的表达能显著减少铜绿假单胞菌诱导的脓毒症小鼠的中性粒细胞和巨噬细胞促炎因子的水平,阻断髓样细胞触发受体1 表达可延缓病情进展,提升存活率。本研究结果显示,死亡组血浆sTREM-1 水平高于存活组,sTREM-1为脓毒症患儿死亡的危险因素,推测血浆sTREM-1水平越高,患儿的炎症反应越严重,随着病情进展能引起多器官功能、多系统损害,威胁患儿生命安全。SOFA 评分是临床常用的脓毒症患者预后评分,分值越大表示患者预后越差。本研究结果显示脓毒症患儿血浆sTREM-1 水平与SOFA 评分呈正相关,进一步说明血浆sTREM-1 水平与脓毒症患儿预后不良有关。
白细胞分化抗原14 是一种多功能糖蛋白,主要表达于单核/巨噬细胞表面,为革兰阴性菌细胞壁脂多糖-脂多糖结合蛋白的结合受体,能在Toll样受体4 的辅助下跨膜传递内毒素信号,激活一系列丝裂素活化蛋白激酶和蛋白酪氨酸激酶,诱导细胞因子释放活化炎症级联反应[16-17]。白细胞分化抗原14 在体内以可溶性和膜结合型形式存在,可溶性白细胞分化抗原14 结合脂多糖后能形成Presepsin,当炎症过程中蛋白水解酶被激活裂解膜表面白细胞分化抗原14 时则会释放[5]。虽然尚不明确Presepsin 具体作用机制,但不可否认的是,其是在机体出现炎症反应后产生的,已有研究报道其是参与急性感染、全身细菌感染的生物标志物[18-19]。本研究结果显示,脓毒症组血浆Presepsin 水平高于感染组,感染组高于对照组,提示Presepsin 可能参与脓毒症发生,考虑与感染后炎症反应激活蛋白水解酶裂解膜表面白细胞分化抗原14 产生Presepsin 有关。本研究结果显示,一般脓毒症组、严重脓毒症组、脓毒症休克组血浆Presepsin 水平逐渐提升,提示Presepsin 还可能参与脓毒症进展。有实验表明,白细胞分化抗原14 为Toll 样受体4 依赖的促炎因子产生所必需的,阻断白细胞分化抗原14 表达能阻断脓毒症相关的全身炎症反应[20]。血浆中Presepsin来源于膜表面白细胞分化抗原14 的裂解,其水平受膜表面白细胞分化抗原14 的表达水平和炎症反应控制,血浆Presepsin 水平越高则提示脓毒症患儿单核/巨噬细胞表面白细胞分化抗原14 表达水平越高,加剧了炎症反应。本研究结果显示,死亡组血浆Presepsin 水平高于存活组,Presepsin 为脓毒症患儿死亡的危险因素,推测随着血浆Presepsin 水平提升,炎症反应不断加剧并持续恶化,威胁患儿的生命安全。本研究结果也显示,脓毒症患儿血浆Presepsin 水平与SOFA 评分呈正相关,说明Presepsin与脓毒症患儿预后不良进展有关。
ROC 曲线显示,血浆sTREM-1、Presepsin 水平对儿童脓毒症诊断与预后不良评估均具有一定价值,联合预测能提升敏感性和特异性,说明联合检测这两项指标能提高诊断与评估价值。
综上所述, 脓毒症患儿血浆sTREM-1、Presepsin 水平提升,与脓毒症发生、发展相关,可作为儿童脓毒症诊断与预后评估的指标,联合预测价值更高。但本研究样本量较少,且未完全阐明sTREM-1、Presepsin 在脓毒症发生、发展中的作用机制,有待进一步研究。
