无害性急性胰腺炎评分联合血清炎性及免疫指标对轻症急性胰腺炎诊断和预后的评估价值
2021-10-25赵建奇袁伟红毛伯能
赵建奇,张 征,袁伟红,毛伯能,刘 雷*
(1.徐州矿务集团总医院急诊科,江苏 徐州 221006;2.江苏大学附属宜兴医院消化内科,江苏 宜兴 214000)
急性胰腺炎(acute pancreatitis,AP)是由多种致病因素导致的胰酶异常激活,进而引起胰腺及其周围组织器官消化坏死的疾病,是常见的腹部急症之一[1]。AP可分为轻症急性胰腺炎(mild acute pancreatitis,MAP),中度重症急性胰腺炎(moderate severe acute pancreatitis,MSAP)和重症急性胰腺炎(severe acute pancreatitis,SAP),其中MAP的病理学特征为胰腺水肿,具有自限性,病死率低于1%[2];而非轻症的MSAP和SAP的病理特征为胰腺出血坏死,继发胰腺、临近组织以致全身性感染,若无及时有效的治疗措施可导致患者出现一过性或持续性器官功能衰竭甚至死亡,病死率高达30%~40%[3]。早期判断AP患者的病情至关重要,在临床上,常用急性胰腺炎严重程度估计指标(Ranson评分)、胰腺CT严重程度评估(BalthazarCTSI评分)、胰腺外炎症CT(EPIC)、床旁严重指数(BISAP)等[4]对AP进行评估,由于操作复杂、内容繁琐,灵敏度或特异性较差,临床预测能力有限,因此寻找一种易于操作、高度可靠的早期AP预测方法十分重要。本研究以无害性急性胰腺炎评分(HAPS)、C-反应蛋白(CRP)、有核红细胞(NRBC)和Th17细胞水平作为观察指标,研究其对早期MAP患者诊断和预后转归的预测能力,为临床实践提供参考。
1 资料与方法
1.1 临床资料
选取2016年8月至2020年7月徐州矿务集团总医院和江苏大学附属宜兴医院收治的AP患者作为研究对象进行回顾性分析,根据急性胰腺炎诊断标准将患者分为两组,即轻症组(MAP组)和非轻症组(non-MAP组)。本研究经院伦理委员会审核批准,宜兴市人民医院伦审-文-003。
纳入标准:①患者通过临床症状、影像学检查和实验室检查确诊为AP,符合《中国急性胰腺炎诊治指南(2019版)》[4]的诊断标准;②发病时间不超过48 h;③临床资料完整者。
排除标准:①创伤性胰腺炎、慢性胰腺炎复发、胰腺癌导致的AP发作的患者;②合并严重心脑、肝肾等器官功能不全者;③合并恶性肿瘤;④合并免疫系统疾病或结缔组织疾病者;⑤合并精神疾病、意识障碍或无法配合医师操作者;⑥存在先天胰腺功能障碍等疾病者。
1.2 观测指标
1.2.1 血液学指标 患者入院后按照文献[4]进行常规治疗,入院24 h内抽取患者外周静脉血用于检测CRP、NRBC和Th17。
1.2.2 HAPS评分 根据患者入院时指标进行HAPS评分,标准如下:无压痛和腹肌紧张0分,有压痛和腹肌紧张1分;红细胞比容正常(男性≤43%,女性≤39.6%)0分,异常1分;血肌酐正常(<176.8 mmol/L)0分,异常1分;总分0~3分。
1.2.3 患者预后评价 记录是否出现全身炎症反应综合征(SIRS)或多器官功能衰竭(MODS)或者局部并发症(胰腺坏死性感染、假性囊肿等局部病变);计算住院病死率=患者因AP死亡人数/总AP患病人数×100%。
1.3 统计学方法
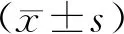
2 结果
纳入的153名患者MAP组86例,non-MAP组67例。两组患者的性别、年龄、高血压、糖尿病、高脂血症和病因等一般资料差异无统计学意义(P>0.05,见表1)。

表1 两组患者一般资料的比较
2.1 两组患者CRP、NRBC、Th17及HAPS水平的比较
Non-MAP组患者的CRP、NRBC、Th17和HAPS水平显著高于MAP,差异有统计学意义(P<0.01,见表2)。

表2 两组CRP、NRBC、Th17及HAPS水平的比较
2.2 CRP、NRBC、Th17和HAPS对MAP预后的多因素分析
Logistic回归分析显示,CRP、NRBC、Th17和HAPS是MAP患者诊断的独立危险因素(P<0.01,见表3)。

表3 影响SAP患者病情程度的多因素Logistic回归分析
2.3 CRP、NRBC、Th17和HAPS对MAP诊断的预测价值
ROC曲线显示,CRP、NRBC、Th17及HAPS对MAP诊断都有一定的预测价值,4项指标联合使用预测价值最佳;具体曲线下面积、敏感性和特异度见图1与表4。

表4 CRP、NRBC、Th17及HAPS对MAP的预测效能

图1 CRP、NRBC、Th17及HAPS单独及联合对MAP患者诊断预测的ROC曲线
2.4 CRP、NRBC、Th17和HAPS对患者预后的评估价值
根据ROC曲线的临界值,将两组患者分为高水平组和低水平组,结果显示高水平组患者局部及全身并发症发病率、病死率显著高于低水平组患者,差异有统计学意义(P<0.05,见表5)。

表5 CRP、NRBC、Th17和HAPS对AP并发症和死亡率的评估[n(%)]
3 讨论
AP病情进展主要是由于体内促炎-抗炎失调及促炎因子和抗炎因子比例失调导致的[5]。CRP是肝脏合成的一种正性急性反应蛋白,在感染、组织损伤等情况下水平显著升高,可作为评价机体感染损伤程度的指标之一[6-7]。NRBC作为红细胞的早期形式,常见于新生儿外周血中,在正常情况下成人外周血无NRBC的存在[8]。研究发现,NRBC在重症患者中阳性率约10%~30%,而SAP所涉及的胰液对胰腺及周围组织的消化可导致患者出现血管渗漏、多器官衰竭等,可进而导致NRBC阳性的出现[9]。Th17是一类CD4+T细胞亚群,可分泌IL-17、IL-6和TNF-α等细胞因子,对中性粒细胞具有动员、募集或活化的作用。Th17的比例失衡是导致AP相关的促炎-抗炎失调的重要原因之一[10]。HAPS主要以腹部症状、红细胞比容和血肌酐水平作为评价指标,具有操作简单,评估迅速等特点,因此HAPS作为AP的预测评分受到临床医师的广泛青睐。此外,研究显示HAPS相较于Ranson、BalthazarCTSI、BISAP等其他评分具有更好的阴性预测能力[11],提示HAPS对于MAP的早期预测的准确性更高,对于早期分辨MAP或non-MAP,进行差异化救治具有重要意义。本研究发现MAP患者CRP、NRBC、Th17和HAPS水平显著低于non-MAP组;进一步分析发现低水平CRP、NRBC、Th17和HAPS患者预后显著优于高水平患者,提示CRP、NRBC、Th17和HAPS4种指标均与AP病情严重程度和预后具有高度相关性。
徐宇玫,等[12]研究CRP对AP病情有评估价值,联合血清降钙素原(PCT)后评估价值更好;另一项研究[13]发现CRP与血清淀粉酶(S-Amy)和白细胞(WBC)联合可反应AP的严重程度。NRBC作为重症疾病才会出现的指标,对SAP具有预测功能,王静,等[14]研究了SAP患者NRBC出现的影响因素,发现呼吸系统疾病比例、机械通气比例、PO2及APACHEⅡ评分与NRBC的产生有关,而NRBC的产生可以评价AP的严重程度,也是预测患者死亡的重要指标。AP与Th17和Treg细胞比例及其分泌的细胞因子有关[15-16]。马小华,等[17]研究显示HAPS对MAP具有较好的预测效能,且HAPS评分可以预测患者的临床结局。本研究通过ROC曲线发现CRP、NRBC、Th17和HAPS单独和联合预测对MAP患者诊断均具有预测能力,联合后预测能力更高;多因素Logistic回归模型显示,CRP、NRBC、Th17和HAPS是MAP患者诊断的独立危险因素,与上述的研究结果相一致。
综上所述,CRP、NRBC、Th17和HAPS对MAP的预后具有重要的评估作用,4者联合使用后灵敏度、特异性均有所提高,评价能力更好。
