宫颈胃型黏液腺癌的MRI 表现
2021-10-22刘明明梁宇霆
刘明明 梁宇霆
宫颈胃型黏液腺癌(gastric-type mucinous carcinoma,GAS)是黏液性腺癌的一种亚型,以胃免疫表型为特征,胃幽门黏液腺细胞分泌的单克隆抗体 HIK1083 和黏蛋白 6(MUC6)高度阳性,发病率低[1]。以往的宫颈微偏腺癌(minimal deviation adenocarcinoma,MDA)被归为 GAS 的高分化亚型[2]。GAS 与人乳头瘤病毒(human papillomavirus,HPV)感染不相关,具有侵袭性生物学行为,病理表现和影像特征与常见的宫颈鳞癌及普通型腺癌有较大差异,在常规宫颈癌液基薄层细胞检测(thinprep cytologic test,TCT)筛查中容易漏诊。目前关于GAS的临床病理研究报道较多,而影像学研究报道较少,亦无标准影像诊断共识。本研究收集治疗前行MRI 检查且经术后病理确诊为GAS 的病人资料,分析总结MRI 特征,加强临床医生和放射科医生对GAS 影像表现的认识,以提高对GAS 的诊断水平,避免延误治疗。
1 资料与方法
1.1 一般资料 回顾性收集2014 年4 月—2020年2 月首都医科大学附属北京妇产医院于术前行MRI检查且经术后病理确诊为GAS 的病人12例,年龄44~63 岁,平均(49.5±2.5)岁。排除 MRI 检查前进行过放化疗者。
1.2 设备与方法 采用GE discovery 750 3.0 T超导型MR 设备,8 通道相控阵线圈。病人取仰卧位,扫描范围从髂棘至耻骨联合下缘。扫描序列及参数:矢状面 T2WI,TR 4 000 ms,TE 120 ms;横断面 T1WI,TR 526 ms,TE 11 ms;脂肪抑制(FS)T2WI,TR 3 990 ms,TE 85 ms;扩散加权成像(DWI),b 值取 0、1 000 s/mm2。以上序列均采用层厚5 mm,层间距1 mm,FOV 300 mm×300 mm,矩阵 320×256。动态增强扫描采用肝脏快速容积采集(liver acquisition with volume acceleration,LAVA)序列进行三维容积快速扫描,矢状面TR 3.9 ms,TE 取预制最小值,层厚3 mm,层间距 1 mm,FOV 300 mm×300 mm,矩阵 296×224。共采集6 期增强影像,扫描持续时间2 min 15 s。检查前采用静脉留置针建立静脉通道,对比剂采用钆双胺(GE 药业有限公司,质量浓度 287 mg/mL),注射剂量0.1 mmol/kg 体质量,流率2.5 mL/s。
1.3 影像分析 由2 位分别具有10 年和25 年MRI 诊断经验的医师共同分析所有影像资料并经讨论达成一致意见。MRI 观察指标包括肿瘤信号、生长部位、生长方式、浸润肌层深度,并绘制动态增强时间-信号强度曲线(time-signal intensity curve,TIC)。TIC 分为3 型:Ⅰ型,渐进持续性强化;Ⅱ型,速升平台型,即早期明显强化,中晚期维持在峰值上下约10%;Ⅲ型,快进快出型,即早期迅速强化,之后迅速下降。
2 结果
2.1 临床资料 12 例GAS 病人中阴道排液7 例(58.3%),阴道出血 2 例(16.7%),下腹痛 1 例(8.3%),无症状2 例(16.7%)。妇科查体宫颈肥大质硬9 例(75%),其中宫颈触血阳性3 例;宫颈光滑1例(8.3%);宫颈肿块2 例(16.7%)。肿瘤标志物CA125 阳性4 例,CA199 阳性4 例,其中两者均阳性 2 例;癌胚抗原(CEA)阳性 1 例。HPV 检查阳性 2例(16.7%),阴性 10 例(83.3%)。TCT 发现非典型腺细胞癌 3 例(25%),轻中度炎症 1 例(8.3%),未见异常8 例(66.7%)。阴道镜活检诊断腺癌6 例(50%),宫颈炎症 3 例(25%),未见异常 3 例(25%)。
2.2 MRI 表现 12 例GAS 多表现为宫颈内生型浸润生长,其中8 例伴有宫腔积液;8 例呈囊实性(图1),4 例呈实性(图 2)。1 例实性病变仅表现为宫颈黏膜增厚。12 例宫颈GAS 病人中2 例伴卵巢转移癌,1 例合并卵巢透明细胞癌。宫颈GAS 在T1WI 上均表现为等信号。T2WI 及FS T2WI 上囊实性肿块的囊呈弥漫或簇状分布,大小不一,多位于深肌层,小囊表现为较规则的圆形,大囊形态不规则且囊壁不光滑,囊与囊之间可见等或稍高信号不规则条状或颗粒状分隔。8 例囊实性肿块病人中有5例的囊壁及分隔在DWI 上表现为稍高信号,3 例未发现高信号。肿瘤实性部分T2WI 上呈稍高信号,DWI 上呈高信号,动态增强扫描呈明显持续性强化,11 例强化程度高于正常子宫肌层。TIC 表现为Ⅱ型11 例,其中10 例强化程度高于子宫肌层,1 例低于子宫肌层;Ⅰ型1 例,强化程度高于子宫肌层。
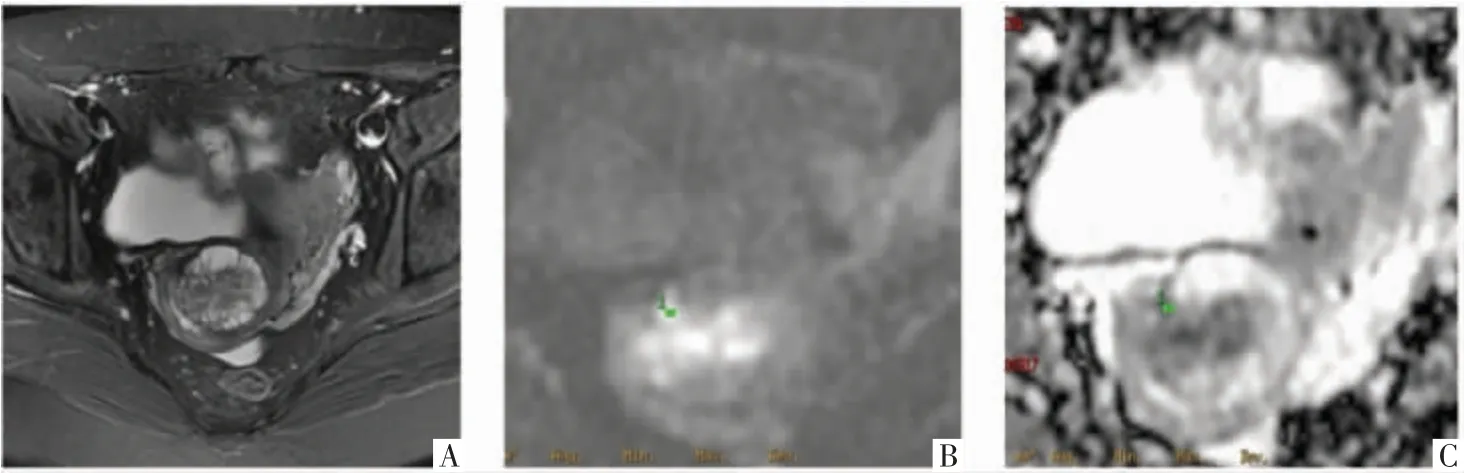
图1 宫颈MDA 病人,45 岁,阴道排液4 个月。A 图,横断面FS T2WI 序列,显示宫颈肌层内囊性为主肿块,囊形态不规则,囊与囊之间可见索条状实性成分。B 图,横断面DWI 影像,显示囊壁及实性成分呈高信号,囊液呈低信号。C 图,横断面ADC 图显示囊壁及囊与囊之间实性成分呈低信号。
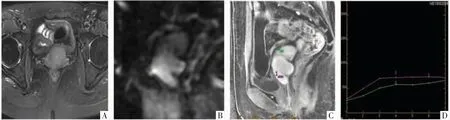
图2 宫颈GAS 病人,49 岁,阴道出血2 个月,伴水样分泌物。A 图,横断面FS T2WI 序列,显示环宫颈生长肿块,浸润宫颈全层达浆膜下,呈稍高信号,宫颈管清晰可见。B 图,矢状面DWI 影像,显示肿块扩散受限,呈稍高信号。C 图,横断面动态增强MRI 影像,显示肿块明显强化,强化程度高于宫体正常肌层。D 图,肿块TIC 为Ⅱ型(红色曲线),正常子宫肌层曲线为Ⅰ型(绿色曲线)。
2.3 病理表现 手术大体标本显示11 例宫颈肌层弥漫增厚,色黄质韧,宫颈管光滑,宫颈形态存在,但正常解剖结构消失,层次不全;1 例可见宫颈黏膜及子宫内膜增厚。镜下可见腺体轻度异型增生,生长方式杂乱,并向深层浸润,腺体内衬单层高柱状腺上皮细胞,分化较好,核异型性不明显,腺体周围可见促结缔组织增生性间质反应。病理结果为宫颈GAS。MDA 6 例,非 MDA 6 例。1 例肿瘤位于宫颈黏膜表面,仅浸润子宫内膜;而余肿瘤均浸润宫颈肌层深度超过2/3 或浸润全层。2 例伴阴道浸润,2 例发生双侧附件转移,1 例为双侧附件透明细胞癌,淋巴结转移2 例,大网膜转移2 例,子宫主韧带转移1例。免疫组化结果为MUC 阳性9 例,HIK1083 抗体阳性7 例,其中两者均阳性3 例。
3 讨论
3.1 GAS 起源 GAS 的发现始于临床病理学家对宫颈MDA 的研究[2]。MDA 为恶性腺瘤,其镜下的微观表现与宫颈正常组织腺体细胞的差异很小,具有腺癌的特征[3]。1998 年 Ishii 等[4]应用 HIK1083 抗体首次发现MDA 胃免疫表型,并将HIK1083 免疫组化阳性的病例诊断为MDA。1999 年Mikami 等[5]发现宫颈黏膜小叶状腺样增生(lobular endocervical glandular hyperplasia,LEGH) 发生幽门腺化生(pyloric gland metaplasia,PGM) 时表达 HIK1083。因HIK1083 免疫组化阳性扩大了MDA 的诊断范围,研究者对MDA 和LEGH/PGM 之间的关系存在争议,于是2007 年临床病理学家提出了GAS 的概念,将MUC6 免疫表达阳性的MDA 作为其高度分化的亚型[6]。2014 年,世界卫生组织(WHO)将其正式定义为宫颈GAS,其可分泌黏液,与HPV 感染无关,具有侵袭性,MDA 作为 GAS 高分化的亚型[7]。HIK1083 较MUC6 诊断特异性强,且HIK1083 阳性与肿瘤复发率和死亡率呈正相关[6]。
3.2 GAS 生长方式 本研究中GAS 生长方式与宫颈其他常见类型腺癌、鳞癌明显不同,GAS 浸润宫颈肌层呈内生性生长,MRI 上表现为宫颈肌层内肿块,无明显占位效应,但宫颈正常带状解剖结构消失,宫颈肌层弥漫信号异常,这与文献[8]报道结果相似。肿瘤表现为内生性生长是由于肿瘤细胞易向宫颈间质浸润,出现这种浸润方式具有重要的临床诊断意义,表明肿瘤恶性程度较高或非典型性增生病灶发生恶变且易发生转移[9-10]。本研究中GAS 伴发转移的发生率较高,其中阴道转移2 例,双侧附件转移2 例,淋巴结转移2 例,大网膜转移2 例,子宫主韧带转移1 例,这与上述研究结果相符。此外,MRI 检查1 例病人仅表现为子宫内膜增厚、宫颈中段黏膜稍厚,T2WI 稍高信号,增强检查明显强化,而DWI 信号不高,恶性征象不明显,诊断为子宫内膜增生,故而漏诊。
3.3 GAS 信号特点 Ohya 等[11]按照肿瘤成分将宫颈腺癌分为 3 种类型:A 型(囊性+实性成分)、B 型(均为实性成分)、C 型(均为囊性成分,聚集分布,囊壁光滑、均匀)。本研究中GAS 的MRI 表现与文献[11]报道一致,一类表现为实性病变(B 型,4 例);另一类表现为肿瘤内含有囊或主要由囊构成(A 型,8例)。Kojima 等[6]报道,MRI 上肿瘤的囊性灶由扩张的腺腔构成,大小不一,位于宫颈间质及肌层,呈弥漫聚集分布。本研究中T2WI 上肿块内囊大小不一,位于肌层内,囊与囊之间可见等或稍高信号实性分隔,这与文献[6]结果基本一致。DWI 可反映肿瘤内实性部分情况,肿瘤表现为实性肿块时,DWI 容易发现肿瘤,而当实性部分内存在囊性灶时,DWI 影像特征不典型[12]。DWI 上肿瘤扩散受限不明显可能与肿瘤实性成分面积小、分化程度高或肿瘤细胞分散密度低有关[11,13]。本研究中含囊性的肿瘤病人中5例DWI 上囊壁及分隔表现为高信号,3 例未发现高信号,影像表现不典型,而动态增强扫描有助于发现强化的囊壁及不规则实性成分。此外,本研究中动态增强TIC 发现肿瘤实性部分强化程度高于正常子宫肌层,可区分肿瘤及周围正常肌层,这一MRI特征在国内外文献中尚未见报道。因此,动态增强扫描可为GAS 诊断提供重要线索。
3.4 GAS 鉴别诊断 GAS 宫颈原发灶需要与宫颈纳囊、LEGH 或宫颈其他类型腺癌等含囊性病变鉴别。宫颈纳囊多位于宫颈黏膜表面、宫颈中下部,且囊壁不强化[14]。含囊性成分的GAS 与LEGH 镜下表现及MRI 表现相似,非典型LEGH 是GAS 的癌前病变,可以与GAS 共存于肿瘤中,与位于宫颈表现无间质浸润的GAS 影像表现重叠,鉴别困难,仅能通过密切随访来观察,当LEGH 病变中实性成分增多或病变增大恶变时诊断为GAS[10]。GAS 病人肿瘤可以黏膜内扩散的方式转移,即经宫颈黏膜转移至子宫内膜、输卵管、卵巢,易误诊为子宫内膜或附件区病灶[15]。本研究中有1 例GAS 子宫内膜转移被漏诊。其与子宫内膜原发恶性肿瘤鉴别困难。当宫颈和卵巢肿瘤并存时,鉴别宫颈或卵巢独立的原发肿瘤或是否有卵巢转移癌更加困难。本研究中2 例卵巢转移癌和1 例宫颈GAS 并卵巢透明细胞癌均误诊为卵巢原发恶性肿瘤并宫颈转移。GAS 与其他类型宫颈癌鉴别诊断需要结合临床表现和影像学等辅助检查,阴道水样分泌物是GAS 病人较特异性的临床表现。该肿瘤含囊性灶发生率较其他类型宫颈癌多见[16]。
本研究尚存在一定局限性:①所有纳入病例均为手术确诊病例,仅分析接受手术的病人MRI 资料,一些门诊GAS 病人资料缺失,可能导致病例选择偏倚。②样本量较小,而且未研究所有临床变量,如肿瘤转移情况、肿瘤分期等。目前文献报道GAS腺癌与其他腺癌表现不同,可与MDA 影像重叠[17];但两者肿瘤囊实性成分是否有差异尚未见研究报道,MDA 与非MDA 肿瘤成分是否有差异需要进一步研究。
总之,GAS 临床表现不典型,临床常规TCT 细胞学检查及HPV 筛查手段对GAS 的诊断均存在缺陷;而MRI 不仅可以发现病变,更能发现病变浸润性改变及转移情况。对于HPV 检查阴性、有阴道排液流血等症状而临床查体未见异常的病人,建议进行MRI 检查,以便临床采取合适的治疗方法,避免对病人的治疗不足或过度治疗。
