急性呼吸窘迫综合征合并肺部感染患者预后影响因素分析
2021-10-21尹彩霞
胡 凯,尹彩霞,白 露,熊 旋
(武汉长江航运总医院重症医学科 湖北 武汉 430015)
急性呼吸窘迫综合征为临床发病率较高的危重呼吸系统疾病,依据病因差异可将其划分为肺外型与肺内型,肺内型即肺部自身病变导致发病,肺外型则为急性胰腺炎、休克、重度创伤等因素导致发病,肺内型病死率显著高于肺外型。急性呼吸窘迫综合征主要病理特征为轻度肺不张及肺水肿,患者多表现为低氧血症,且病死率较高[1]。诱发急性呼吸窘迫综合征的病因较为复杂,部分患者合并肺部感染,导致其治疗难度显著升高,预后效果不佳,为此需深入分析影响急性呼吸窘迫综合征合并肺部感染患者预后的因素,并采取有效的干预措施[2]。本研究总结分析患者各项资料,探究影响急性呼吸窘迫综合征合并肺部感染患者预后的相关因素。
1.资料与方法
1.1 一般资料
择取2020 年2 月—2021 年2 月期间本院收治386 例急性呼吸窘迫综合征患者,其中98 例患者合并肺部感染,全部患者经综合检查均确诊为急性呼吸窘迫综合征,入院前未合并肺部感染,无肝肾疾病、凝血功能异常及恶性肿瘤,且家属同意参与研究。总结分析98 例急性呼吸窘迫综合征合并肺部感染患者相关资料,男48 例,女50 例,年龄区间跨度范围值58 ~77 岁,平均年龄(67.72±2.91)岁。
1.2 方法
医师详细统计患者年龄、性别、体质量、病情等基础资料,合并肺部感染患者采集痰液样本,利用微生物鉴定系统行病原菌检测。
1.3 评价标准
统计98 例合并肺部感染患者病原菌检测结果,采用单因素与多因素回归分析的模式评估影响急性呼吸窘迫综合征合并肺部感染患者预后的相关因素。
1.4 统计学方法
采用SPSS 23.0 统计软件处理数据,本次研究中计数资料行χ2检验,多因素分析采用Logistics 回归分析,P<0.05 表示差异有统计学意义。
2.结果
2.1 统计98 例合并肺部感染患者病原菌检测结果
386 例急性呼吸窘迫综合征患者中98 例合并肺部感染,占比25.4%。98 例合并肺部感染患者行病原菌检测,共检出病原菌164 株,其中革兰阳性菌51 株,主要类型包括表皮葡萄球菌、溶血葡萄球菌、金黄色葡萄球菌;革兰阴性菌92 株,主要类型包括铜绿假单胞菌、肺炎克雷伯菌、嗜麦芽寡养单胞菌等;真菌21 株,主要类型为白假丝酵母菌等。
2.2 单因素分析
98 例合并肺部感染患者死亡65 例,单因素分析结果显示,影响预后因素包括住院时间、通气时间、氧合指数、年龄(P<0.05)。见表1。

表1 单因素分析(例)
2.3 多因素分析
多因素回归分析显示,住院时间、通气时间、氧合指数、年龄均为影响预后的独立因素,见表2。
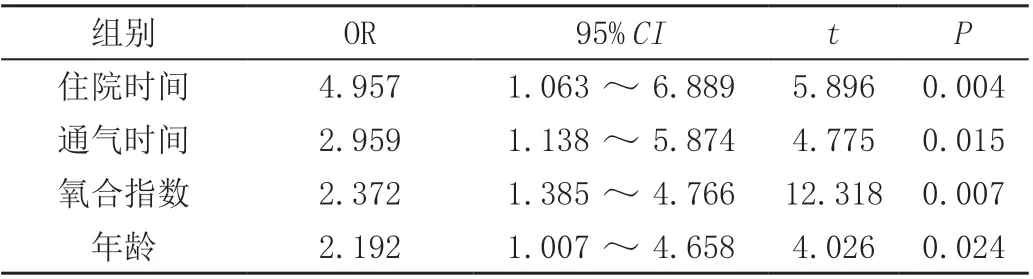
表2 多因素分析
3.讨论
急性呼吸窘迫综合征属临床发病率较高的危急重症,患者主要临床表现为口唇发绀、呼吸急促,部分患者合并咳嗽、胸闷等症状,采用常规氧疗等干预方案无法有效缓解相关症状。临床治疗急性呼吸窘迫综合征多采用机械通气,患者需进入ICU 内接受治疗,期间合并肺部感染风险较高[3]。
分析评估影响急性呼吸窘迫综合征合并肺部感染患者预后的相关因素,并采取针对性干预措施有助于提高治疗效果,降低患者病死率。本文结果显示,住院时间、通气时间、氧合指数、年龄均为影响预后的独立因素。高龄患者多项生理机能显著衰退,机体免疫力低下,加之基础慢性疾病等因素影响,导致其病死率升高。通气时间及住院时间也属于影响预后的重要因素,通气时间过长可导致肺部组织损伤,引发感染加重,进而导致病死率增加。氧合指数是评估机体组织器官获取氧能力的指标,氧合指数偏低提示多器官获取氧能力不足且持续衰竭。最新急性呼吸窘迫综合征柏林标准依据患者氧合指数将其划分为轻度、中度、重度,且全部患者存在低水平呼气末正压支持下合并低氧血症,此类标准更符合急性呼吸窘迫综合征患者的生理特点,可认为分级加重是导致患者预后效果不佳的主要影响因素。临床治疗急性呼吸窘迫综合征合并肺部感染期间需重点检测上述危险因素人群,并依据病原菌检测结果行对症干预,以提高治疗效果[4-5]。
同时,本研究对患者实施病原菌检测,革兰阴性菌占比较高,其中铜绿假单胞菌为主要病原菌类型,此类病原菌可在潮湿环境中大量繁殖,院内贮存尿液容器、防腐溶液、水槽中均可发现此类病原菌,医护人员通过各项治疗操作可传播病原菌。临床开展急性呼吸窘迫综合征合并肺部感染治疗期间需提高对铜绿假单胞菌的重视程度,并采取耐药性较低的药物干预,以提高治疗效果。
伴随医学研究的逐步深入,人们对于进行急性呼吸窘迫综合征合并肺部感染的认知逐步加深,大量临床研究表明,急性呼吸窘迫综合征属于临床多发综合征,其主要病理特征为顽固低氧血症及进行性呼吸窘迫,但急性呼吸窘迫综合征患者整体病死率仍处于较高水平,为此需对影响预后效果的因素进一步深入分析评估。
通过对影响急性呼吸窘迫综合征合并肺部感染预后效果因素的分析可知,年龄超过60 岁属于其独立性危险因素,分析其原因,高龄患者机体代偿能力不足,多器官功能显著衰退,发生急性呼吸窘迫综合征状态下可引发机体合并功能障碍性疾病。部分研究将诱发急性呼吸窘迫综合征的病因划分为肺内型与肺外型,其中肺内型主要指肺部自身病变所致急性呼吸窘迫综合,肺外型主要指肺部以外病变引发的急性呼吸窘迫综合征,其具体病因涉及重症急性胰腺炎、休克、严重创伤等。相关研究资料对不同病因所致急性呼吸窘迫综合征合并肺部感染患者的病因进行系统分析,结果显示,肺内型患者病死率显著高于肺外型,分析其原因为肺内型患者肺部存在病变,导致肺功能显著降低,且肺部病变恢复速度缓慢,治疗干预难度显著升高,大部分治疗后存活患者,其生存质量也可产生不同程度的降低。APACHE Ⅱ评分主要用于评估危重疾病患者的病情严重程度,在ICU 患者诊疗中应用广泛,研究资料数据显示,APACHE Ⅱ评分为15 ~25 分急性呼吸窘迫综合征合并肺部感染患者病死率显著高于低评分患者,提示可将APACHE Ⅱ评分作为预后的主要影响因素。BMI 对急性呼吸窘迫综合征合并肺部感染患者预后的影响缺乏深入分析,统计数据显示,BMI 指标较高的患者其病死率偏低,可认为高BMI 对患者具有一定的保护性作用。大量临床研究认为,BMI 可诱发多种代谢性疾病,也可导致心脑血管疾病发病率显著升高。肥胖类型急性呼吸窘迫综合征患者发病初期可合并呼吸衰竭等症状,医师可及时为其提供机械通气治疗,可及时控制病情变化,进而改善治疗及预后效果。为降低急性呼吸窘迫综合征合并肺部感染致死率,提高治疗效果,临床开展治疗干预期间可依据氧合指数将其划分为轻度、中度、重度等不同分级,研究重度患者病死率显著高于轻度及中度。对不同分级的患者采取差异化的治疗干预模式,如重症患者氧合无法有效维持,多在治疗期间采取俯卧位通气、肺复张等干预措施,但此类治疗方案极易导致病死率增加。
综上分析,急性呼吸窘迫综合征合并肺部感染患者病情危重,病死率较高,住院时间、通气时间、氧合指数、年龄等为影响预后的主要因素。同时,本研究中择取患者样本总量不足,缺乏同类型资料数据的比对性综合分析评价,流程设计等方面有待完善调整,持续研究时间不足,急性呼吸窘迫综合征合并肺部感染患者预后的影响因素仍需实施持续性评价与分析。
