不同超声检查方法对瘢痕妊娠患者瘢痕厚度的测量准确度比较
2021-10-18李长明
李长明
(南京市浦口区妇幼保健计划生育服务中心 江苏 南京 211800)
近年来,随着剖宫产率增加和二胎政策开放,瘢痕妊娠的患者数量日益增加,且因该类疾病临床表现缺乏特异性而出现漏诊或误诊的情况。针对瘢痕妊娠患者若不及时诊断而行人工流产、药物流产等,极易导致子宫大出血情况的发生,严重影响患者的生命健康。超声检查目前广泛运用于妇科疾病的诊断中,其拥有操作便捷、准确性和安全性高等特点[1],且瘢痕厚度与治疗方式的选择具有密切联系。其中,经阴道超声和经腹部超声是两种常见的超声检查方法。阴道超声相较于腹部超声,无需憋尿且分辨率高,能够准确判断子宫卵巢等情况,提高诊断的准确性[2]。但采用不同超声检查方法对瘢痕妊娠患者妊娠后期肌层厚度的测量准确性研究较少。因此,本研究旨在研究不同超声检查方法对瘢痕妊娠患者瘢痕厚度的测量准确度。
1 资料与方法
1.1 一般资料
选取我院门诊2018 年2 月—2020 年6 月收治的98例瘢痕妊娠患者作为研究对象。纳入标准:①患者均符合《剖宫产术后子宫瘢痕妊娠的诊治》中瘢痕妊娠相关诊断标准[3];②所有患者剖宫产次数≥1 次;③停经时间≥2 周。排除标准:①本次妊娠行刮宫术或药物流产等治疗;②合并恶性肿瘤者;③超声影像检查图像不清晰或无法测量瘢痕厚度者。其中患者年龄为23 ~36岁,平均为(29.17±2.32)岁;身体质量指数(BMI)为19 ~26 kg/m2,平均BMI 为(24.32±1.85)kg/m2;停经时间为14 ~32 d,平均为(22.58±2.67)d。所有患者均自愿参与本次研究,且均已签署知情同意书。
1.2 检查方法
所有患者均使用彩色多普勒超声仪(型号hilips iU 22)进行腹部超声和阴道超声检查。
1.2.1 腹部超声检查 所有患者在做末次超声孕检时,当膀胱充盈程度较好时进行腹部超声检查。探头频率设置为5 MHz ~9 MHz,采用仰卧位进行检查。涂抹适量耦合剂于检查者腹部,将探头于腹部缓慢推动并检查。检查患者子宫大小和形态,孕囊着床位置、子宫瘢痕情况以及盆腔和附件区情况等。详细检查子宫前壁下段最薄处情况,并观测肌层厚度。
1.2.2 阴道超声检查 所有患者结束腹部超声后,排空尿液后进行阴道超声检查。探头频率为5 MHz ~7.5 MHz,采用膀胱截石体位进行检查。使用灭菌避孕套放置于探头,确保将探头完全包裹后伸入检查者阴道内,观测其盆腔、子宫等情况,并且于子宫前臂下段进行测量,任意选3 个位置,以最薄处为肌层厚度。
1.2.3 病理手术 所有患者均采用宫腹腔镜手术治疗,于手术过程中将瘢痕完整切除,并及时送至病理科进行检测。病理科医师以瘢痕最薄处对瘢痕厚度进行测量,测量3 次取均值。
1.3 观察指标和评价标准
①对比分析不同超声检测患者瘢痕厚度与病理结果的差异。②根据文献[4]瘢痕愈合分级标准:当子宫前壁下段肌层结构完整度高,瘢痕愈合情况良好,且肌层厚度大于3 mm 为Ⅰ级;当子宫前壁下段肌层结构完整度一般,局部存在缺损情况,且肌层厚度范围为2 ~3 mm 为Ⅱ级;当肌层厚度小于2 mm,且出现羊膜囊局部有向子宫下段前壁凸出的情况为Ⅲ级。对比分析不同超声检测患者瘢痕愈合情况。
1.4 统计学方法
采用SPSS 23.0 进行分析,计数资料和计量资料分别以率(%)和(±s)表示,组间分别采用χ2检验和t检验。采用Kappa检验方法对不同超声检查结果与病理结果一致性分析,当Kappa值>0.75 时表示阳性和阴性检测结果的一致性良好;当Kappa值在0.4 ~<0.75 时表示检测结果的一致性一般;当Kappa值<0.4 时则表示检测结果的一致性较差。以P<0.05 为差异有统计学意义。
2 结果
2.1 不同检查方法瘢痕厚度与病理结果比较
手术病理测量平均瘢痕厚度为(4.01±0.66)mm,阴道超声测量平均瘢痕厚度为(3.96±0.51)mm,腹部超声测量平均瘢痕厚度为(3.89±0.47)mm,三种测量方法两两比较,差异均无统计学意义(t值分别为0.586,1.450,0.985,P值均>0.05)。如表1 所示,相对腹部超声,阴道超声检查结果与手术病理结果一致性较高。
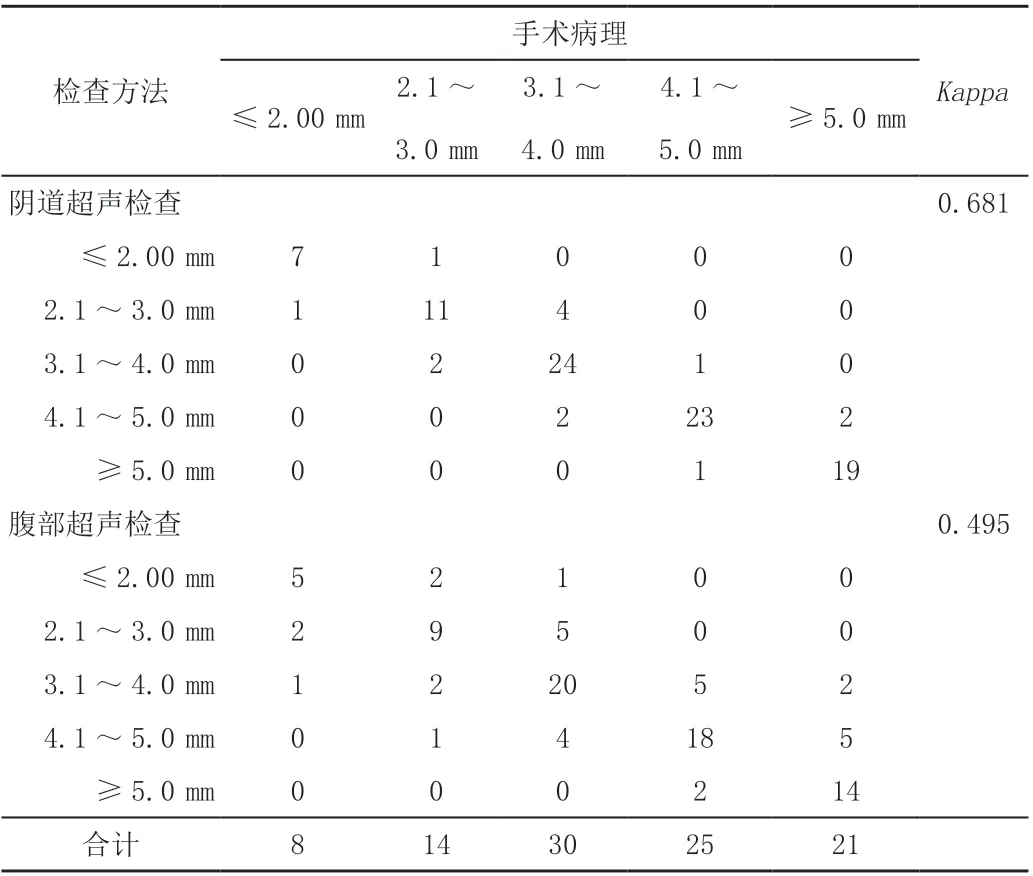
表1 不同超声检查瘢痕厚度与病理结果比较 单位:例
2.2 不同检查方法患者瘢痕愈合情况
研究结果表明,56 例患者瘢痕愈合分级为Ⅰ级,39 例为Ⅱ级,15 例为Ⅲ级。并且随瘢痕愈合分级增高超声测量瘢痕厚度显著减小(P<0.05)。且同一分级的阴道超声结果和腹部超声结果无显著统计学差异(P>0.05),见表2。
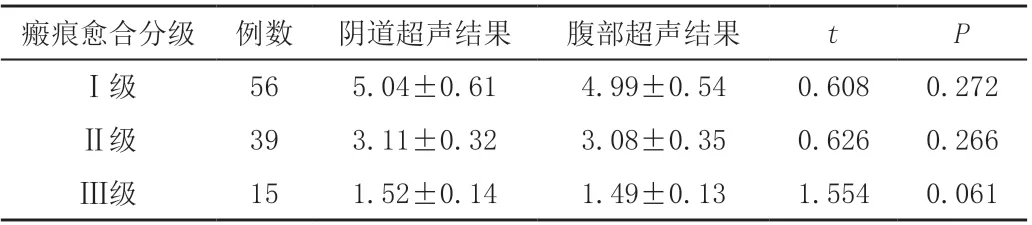
表2 不同瘢痕愈合分级的超声检查瘢痕厚度比较 单位:mm
3 讨论
瘢痕妊娠是异位妊娠中危险性较高的疾病之一,其与剖宫产次数、生殖系统感染和创口愈合不良具有一定的相关性。瘢痕妊娠若不及时诊断或处理不当会引发大出血,严重危害患者的生命。近年来,我国剖宫产率不断上升,瘢痕妊娠的发病率也随之增加。据报道[5],截止至2016 年中国瘢痕妊娠发病率高达8%以上。因此,早期诊断并及时治疗对于改善瘢痕妊娠生活质量具有重要意义。瘢痕厚度与瘢痕妊娠的治疗和患者分娩方式的选择密切相关。当瘢痕厚度处于1.0 ~2.0 mm 时,极易出现子宫破裂的危险。
超声检查在妇科疾病的诊断运用广泛。其中阴道超声和腹部超声是常见的用于瘢痕妊娠患者检查的重要手段。通过以上两种超声方式均可测量瘢痕妊娠患者瘢痕厚度,但临床病理检查结果与之具有一定的差异性。因此,本研究比较阴道超声和腹部超声两种不同超声方式对于瘢痕厚度测量结果的准确性,为瘢痕妊娠患者的诊断和预后提供科学依据。手术病理测量平均瘢痕厚度为(4.01±0.66)mm,阴道超声测量平均瘢痕厚度为(3.96±0.51)mm,腹部超声测量平均瘢痕厚度为(3.89±0.47)mm(P>0.05),且相对腹部超声,阴道超声检查结果与手术病理结果一致性较高,与文献结果[6-7]基本相同。阴道超声相较于腹部超声,其不受腹部手术瘢痕等诸多因素的影响,可更直接、清晰地观测子宫情况,从而更易发现异位妊娠。并且阴道超声的探头频率高于腹部超声,其观测结果更为精确,且通过对子宫、妊娠囊、输卵管、盆腔等结构进行详细观察,为准确诊断异位妊娠提供依据。国外学者[8]研究证实阴道超声测量瘢痕妊娠后期瘢痕厚度能够更好地预测子宫破裂的风险。研究结果表明,56 例患者瘢痕愈合分级为Ⅰ级,39 例为Ⅱ级,15 例为Ⅲ级。并且随瘢痕愈合分级增高超声测量瘢痕厚度明显减小(P<0.05),与刘亚静等人[9]研究结果一致。由此说明,于剖宫产手术前采用阴道超声和腹部超声联合检查,能够更准确地推算出瘢痕厚度,发现瘢痕缺陷问题,从而降低手术的风险。
综上所述,阴道超声对于瘢痕妊娠患者瘢痕厚度测量准确性较高,与手术病理结果更为接近。且联合阴道超声和腹部超声能够更准确地计算出瘢痕厚度,为瘢痕妊娠的诊断和治疗提供重要依据。
