宫腔镜辅助经阴道修补术治疗剖宫产瘢痕憩室临床效果的对比观察
2021-10-15吕秋波
周 丹 梁 琳 吕秋波 张 巧
北京医院 国家老年医学中心 中国医学科学院老年医学研究院(100730)
剖宫产切口憩室(PCSD)作为剖宫产术后远期并发症之一,成为引起剖宫产术后异常子宫出血的常见原因[1]。研究指出,剖宫产产妇中的子宫瘢痕憩室发生率高达19.4%~88.0%[2-3]。有生育要求的女性多采用手术疗法,如宫腔镜电切手术、经腹腔镜或经阴道瘢痕憩室修补术、开腹手术等。本研究回顾性分析本院进行宫腔镜辅助下经阴道子宫瘢痕憩室修补术与宫腔镜电切手术的治疗效果。
1 资料与方法
1.1 临床资料
纳入2014年1月-2019年1月在本院接受治疗的<40岁且有生育要求PCSD患者93例临床资料进行回顾性分析。均经彩超检查提示PCSD且有临床症状,子宫前壁下段肌层厚度≥3mm,有治疗需求,有手术指征,无不良孕病史。每例手术方式均基于临床病情以及患者的知情选择确定。其中行宫腔镜电切治疗45例(宫腔镜电切组);行宫腔镜辅助下经阴道子宫瘢痕憩室修补术48例(阴式手术组)。
1.2 诊断方法
患者有剖宫产史,术后月经周期正常但有经期延长或月经淋漓不尽及不孕等症状。超声检查提示子宫前壁剖宫产切口处楔状缺损,浆膜层完整,肌层不连续,内膜线中断,可见无回声区;子宫碘油造影见子宫切口部分线状缺损及造影剂外漏或斑点状球囊样结构及带状缺损;宫腔镜可见宫颈内口上方剖宫产切口处局部缺损呈拱形穹隆样改变,凸向子宫浆膜面伴局部血管增生,腔内可见陈旧性积血[4-5]。
1.3 治疗方法
宫腔镜电切术:子宫前壁下段肌层厚度均≥3mm,且充分告知再次妊娠时有子宫破裂风险。方法:实施硬膜外麻醉,在B超监测下用宫腔镜滚球电极烧灼憩室处的内膜及裸露的血管,用环状电极切除憩室近宫颈内口处凸起的宫颈纤维组织,以便于积血流出。宫腔镜下经阴道手术:实施腰硬膜外麻醉,宫腔镜观察瘢痕憩室的大小、形态等,确定具体位置后退出宫腔镜。钳夹宫颈上唇向下牵引,排空膀胱,在膀胱宫颈附着处下方约0.5cm处弧形切开阴道壁,钝性分离膀胱宫颈间隙至膀胱腹膜返折(若粘连重,可打开腹膜),经宫颈放置5号扩宫棒进入宫腔做指引与手指里外配合触摸,可感觉憩室处肌层较周边明显薄弱,定位后于最薄处纵向切开憩室,修剪周围组织,用1号可吸收线横向间断缝合切口全层组织,确定缝合线不穿透子宫后壁再水平褥式缝合浆肌层加固。最后缝合宫颈阴道黏膜。
1.4 观察指标
观察两组术中指标(手术时间、术中出血量、术中并发症)、术后指标(肛门排气时间、住院时间、术后阴道出血时间、并发症发生率)、疗效指标(月经恢复时间 、术后6个月经期变化情况、彩超憩室处变化及子宫肌层厚度、术后18个月妊娠率和足月活产率)。
1.5 统计学方法
采用SPSS 15.0进行数据分析,计数资料采用χ2检验;正态分布计量资料对比采用t检验,P<0.05表示差异具有统计学意义。
2 结果
2.1 一般情况
阴式手术组对象年龄(31.8±4.8)岁(25~37岁),既往剖宫产术(1.3±0.7)次(1~3次),行经时间8.8 d(7~12d),术前子宫肌层厚度(3.4±0.5)mm(3.2~4.4mm)。宫腔镜电切组对象年龄(31.6±4.4)岁(23~39岁),既往剖宫产术(1.6±0.5)次(1~3次),月经期 8.6d(7~13d),术前子宫肌层厚度(3.5±0.5)mm(3~4.4)mm。两组一般情况比较差异无统计学意义(P>0.05)。
2.2 术中指标比较
两组在手术时间、术中出血量和并发症发生率方面均无统计学差异(P>0.5)。阴式手术组1例因手术并发症转入开腹手术。两组术后排气时间、住院时间、并发症发生率无显著差异(P>0.05)。阴式手术组和宫腔镜电切组术后出血时间有显著差异(P<0.05)(表1)。

表1 两组手术指标比较
2.3 疗效比较
阴式手术组术后经期明显短于宫腔镜电切组,瘢痕处子宫肌层厚度明显大于宫腔镜电切组(均P<0.05)。随访18个月,阴式手术组成功妊娠和足月活产率均高于宫腔镜电切组(P<0.05)。阴式手术组妊娠后无一例发生子宫破裂,宫腔镜电切组有3例由于子宫下段肌层厚度<1mm急诊剖宫产而发生早产。
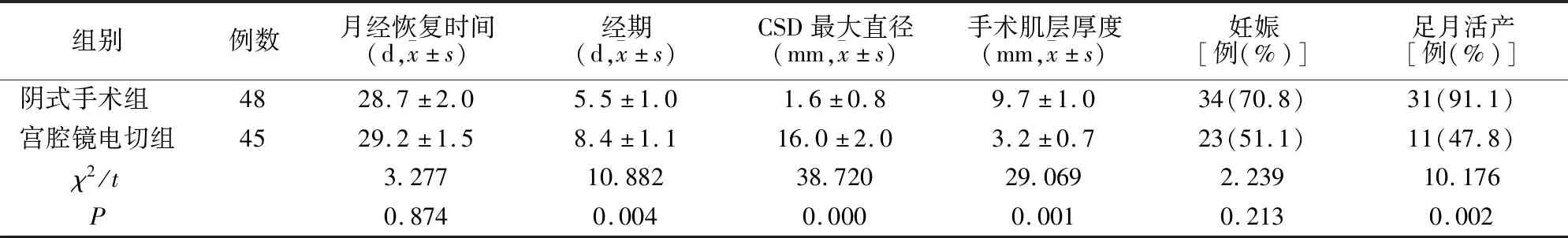
表2 阴式手术组与宫腔镜电切组术后临床疗效比较
3 讨论
PCSD 是指子宫下段剖宫产术后,子宫切口愈合缺陷而导致切口瘢痕处肌层部分或全部缺损,形成与宫腔相通的凹陷或假腔[6]。PCSD 局部结构及功能的异常可引起一系列症状,包括异常子宫出血[7]、慢性盆腔痛及不孕。本研究结果提示经阴道子宫瘢痕憩室修补术治疗PCSD术后妊娠率和足月活产率均高于采用宫腔镜电切手术。
宫腔镜下电切术是切开憩室下缘瘢痕形成的活瓣组织,重塑憩室周围结构,解除因狭窄导致经血流出不畅出现的一系列症状,并电凝憩室创面,破坏增生的血管及再生的内膜,从而达到缓解及治愈因内膜不同步脱落导致的一系列症状,进而改善临床症状。在本研究中,发现术后出血时间明显少于经阴手术组。但宫腔镜电切组3例为了避免疤痕缺损处较薄的子宫肌层导致子宫破裂的风险而提前分娩。与Li等[8]的研究一致。建议适合宫腔镜切除的PSCD指征为残留子宫肌层厚度>3.5mm或憩室的深度<50%,可以在一定程度上减少再次妊娠发生子宫破裂的风险。
宫腔镜辅助下阴式手术主要是通过切除憩室及周围瘢痕组织,恢复子宫下段解剖结构,适用于能耐受手术、有生育愿望的患者。与宫腔镜电切术相比,阴式手术组可用手触及瘢痕,并在探针引导下进行操作,更容易彻底切除瘢痕,不存在电热损伤,不受剖宫产切口部位残存肌层厚度的影响;对盆腔脏器影响小。但其术野较小,对于剖宫产术后不孕的患者,无法了解盆腔情况,如果盆腔粘连严重,存在潜在的膀胱损伤风险。在本研究48例中只有1例因严重粘连而发生膀胱损伤。
综上所述,对于PCSD患者宫腔镜下经阴道手术较较宫腔镜下电切术可提高足月活产率,临床疗效好。
