T管联合文丘里加温湿化氧疗在气管切开脱机病人中的应用
2021-10-15杨顺银陈进参刘正东
杨顺银,陈进参,高 原,刘正东
气管切开术是临床救治呼吸衰竭、呼吸道分泌物排出困难等危重病人的重要方法,可以有效提升急危重病人的抢救成功率[1]。气管切开术后增加病人呼吸道水分的丢失,且吸入气体未经上呼吸道加温加湿作用,直接进入下呼吸道,极易造成病人呼吸道分泌物变稠,形成痰栓或痰痂,还会刺激气道感受器,引起刺激性咳嗽和不适。长期吸入干燥气体会进一步损伤呼吸道黏膜,降低纤毛运动,增加痰痂堵塞、肺部感染等并发症的发生,严重威胁病人的生命健康,因此加强气管切开病人吸入气体的温湿化管理至关重要[2-3]。临床上对机械通气病人可采用加热湿化器或热湿交换器等温湿化装置,但对脱机期间的气道加温加湿方法仍存在争议,且不同方法效果异质性非常明显[4-5]。目前针对气管切开脱机病人,临床多采用普通湿化瓶氧疗结合气切口气道内湿化液微量注射泵持续泵入法,该方法可以一定程度满足气道湿化的需求,却不能达到吸入气体温化的作用。我院从2019年开始对气管切开脱机病人氧疗方法进行改进,采用T管联合文丘里加温湿化氧疗法,临床应用效果满意。现作报道。
1 资料与方法
1.1 一般资料 选取2018-2019年我科收治的58例气管切开脱机病人,按入院时间先后分为观察组和对照组,其中2018年1-12月收治的气管切开脱机病人30例为对照组,2019年1-12月收治的气管切开脱机病人28例为观察组。2组性别、年龄、体质量指数、环境温度、环境相对湿度、疾病种类等资料差异均无统计学意义(P>0.05)(见表1)。本研究符合医学伦理学标准,经本院医学伦理委员会审核通过,所有治疗均获得病人家属知情同意。
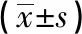
表1 2组临床资料比较
1.2 纳入及排除标准 纳入标准:年龄≥18岁;发病前无呼吸道病史;留置气管切开套管者;脱离呼吸机病人;病情平稳。排除标准:合并慢性肺部疾病;肺部手术病人;病情、治疗及用药等方面相差较大的病人;发病前伴有气道黏膜损伤病人;呼吸机依赖病人;因各种原因离开监护室,观察时间<5 d者;中途放弃治疗者;上呼吸道畸形者。
1.3 方法
1.3.1 观察组 采用T管联合文丘里加温湿化氧疗技术。用文丘里连接氧气流量表及呼吸湿化器装置,然后连接并固定带加热导丝的螺纹管与T管,以保持T管接头处的气体温度在34~41 ℃,文丘里的氧浓度依据所检测的血氧饱和度(SpO2)来调节,维持SpO2>95%。
1.3.2 对照组 采用常规气道湿化氧疗,用注射器抽取0.45% 氯化钠溶液湿化液固定于微量注射泵上,接一次性输液延长管,将输液延长管的另一端接头剪去后插入气切套管内壁,护理人员根据痰液黏稠度调节湿化液注射速度,一般为3~5 mL/h;采用常规给氧方法,将一次性单鼻塞吸氧管的鼻塞部分剪去后插入气切套管内壁,维持SpO2>95%。
1.3.3 其他干预措施 2组病房的温度及湿度均控制在合适范围;无禁忌证病人床头抬高30°~45°,按需翻身拍背;当病人出现血氧分压和SpO2下降、咳嗽、痰鸣音时,采用一次性吸痰管进行吸痰。
1.4 观察指标 (1)比较2组脱机时和脱机后1、5 d呼吸参数:呼吸频率、动脉血二氧化碳分压(PaCO2)、氧合指数(PaO2/FiO2)、SpO2。(2)比较2组脱机时和脱机后1、5 d痰液黏稠度[6]:Ⅰ度为痰液轻度黏稠,吸痰后痰液不附着在吸痰管;Ⅱ度为痰液中度黏稠,吸痰后吸痰管内壁滞留少量痰液;Ⅲ度为痰液黏稠,吸痰后吸痰管内壁上滞留大量痰液。(3)比较2组吸痰次数、吸痰时SpO2下降程度、吸痰时低氧血症持续时间、ICU滞留时间。(4)比较2组5 d内并发症发生率,包括刺激性咳嗽,气道湿化过程中出现呛咳或连续性咳嗽(不包括吸痰操作引起的呛咳);痰痂形成,吸痰时吸出痰痂或痰痂阻塞吸痰管;肺部感染,参考相关指南[6],经临床医师诊断;气道出血,吸痰时痰中带有少量淡血性或者暗红色液体。
1.5 统计学方法 采用t检验、非参数Mann-Whitney秩和检验和χ2检验。
2 结果
2.1 2组呼吸参数比较 脱机时2组呼吸频率、SpO2、PaO2/FiO2、PaCO2差异均无统计学意义(P>0.05);脱机后1、5 d观察组呼吸频率均明显低于对照组,PaO2/FiO2均明显高于对照组(P<0.01);脱机后1、5 d SpO2、PaCO2差异均无统计学意义(P>0.05)(见表2)。
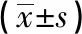
表2 2组呼吸参数比较
2.2 2组痰液黏稠度比较 脱机后1、5 d观察组痰液黏稠度均优于对照组(P<0.05和P<0.01)(见表3)。

表3 2组痰液黏稠度比较[n;百分率(%)]
2.3 2组改善情况比较 观察组吸痰次数、吸痰时PaO2下降程度、吸痰时PaO2下降持续时间、ICU滞留时间均明显少于对照组(P<0.01)(见表4)。
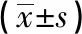
表4 2组改善情况比较
2.4 2组5 d内并发症发生率比较 观察组5 d内各并发症发生率均低于对照组(P<0.05~P<0.01)(见表5)。

表5 2组5 d内并发症发生率比较[n;百分率(%)]
3 讨论
气道湿化是人工气道管理的标准过程之一,直接影响人工气道护理质量,湿化不足时气道内可形成黏液栓,造成低通气或气道陷闭,增加气道阻力;湿化过度时可产生水滞留,同样增加气道阻力,并可能损害肺泡表面活性物质,引起肺顺应性降低或肺泡萎缩[8-9]。同时吸入气体温度是湿化治疗的一个重要影响因素,温度过高存在灼伤气道黏膜的风险,温度过低可造成支气管黏膜纤毛运动减弱,甚至消失,可见为病人提供恰当的湿度和温度至关重要[10]。
本研究结果显示,脱机后1、5 d观察组呼吸频率低于对照组,PaO2/FiO2高于对照组,表明T管联合文丘里加温湿化氧疗应用于气管切开脱机病人,能改善病人呼吸参数。传统气道湿化氧疗方法对吸入气体加湿的原理是利用微量泵泵入湿化液,加湿吸入气体,由护士根据痰液黏稠度调节湿化液注射速度,具有一定主观性,湿化程度难以完美把控,且存在无法提供额外温度、不能提供准确的吸入氧浓度等不足[11]。T管联合文丘里加温湿化氧疗用氧气流量表与文丘里及呼吸湿化器装置连接,以保持T管接头处的气体温度在34~41 ℃,根据所检测的脉搏SpO2来调节文丘里的氧浓度,可控性较强,能提供病人所需的湿度和温度,有利于保持肺功能的最佳状态,故能有效改善呼吸参数[12-13]。同时本研究发现,脱机后观察组痰液黏稠度优于对照组,提示T管联合文丘里加温湿化氧疗还能降低痰液黏稠度,有利于提高病人舒适程度,这均与其充分湿化的功效有关。
正常人体的上呼吸道对吸入气体有湿化、加温、过滤作用,才能保证气道黏膜纤毛正常活动,维持气管自净功能[14]。但气管切开后,机体本身的上呼吸道加温加湿作用消失,支气管纤毛作用降低,呼吸道黏液黏稠度增高,易导致肺炎等的发生[15]。研究[16]表明,合理的气道加温加湿,有利于分泌物的排出与气道通畅,减少肺炎的发生。本研究显示,T管联合文丘里加温湿化氧疗能降低病人刺激性咳嗽、痰痂形成等并发症的发生率,与刘伟权等[17]报道一致。且有研究[18]显示,与持续滴入、间断滴入湿化等方法相比,文丘里加温湿化对预防肺部感染有效性较好。以上均证实该氧疗方法在减少并发症发生方面具有优势。T管联合文丘里加温湿化氧疗能掌控病人气道湿化所需的温度和湿度,保证气道无水分或仅有少量水分丢失,促使气道分泌物和黏液保持水化,且充分湿化又能保证纤毛处于最佳功能状态,利于分泌物的清除和气道的清洁,所以能减少刺激性咳嗽、痰痂形成、气道出血的发生率,故能降低肺炎发生率[19]。本研究还发现,T管联合文丘里加温湿化氧疗可减少吸痰次数,减轻吸痰时SpO2下降程度,缩短吸痰后低氧血症持续时间和ICU滞留时间,促进病人恢复。本研究不足之处在于,由护士根据痰液性状和吸痰情况评估痰液黏稠度,具有一定主观性,可能造成数据的偏倚,有待后续完善评估方法进行进一步的验证。
综上所述,T管联合文丘里加温湿化氧疗法应用于气管切开脱机病人,符合人体的生理需求,避免了病人的刺激性呛咳及不适,改善痰液黏稠度和呼吸参数,降低并发症的发生,值得临床推广。
