追踪评价超声诊断异位妊娠的准确率及其影响因素分析
2021-10-15刘锦钰
曹 颖,刘锦钰
异位妊娠(ectopic pregnancy,EP)是妇科常见急腹症,系指受精卵着床于子宫体腔外的部位,临床病情凶险,甚至导致死亡[1-2]。目前EP的诊断方法包括经腹部超声检查和经阴道超声检查,但由于临床存在妊娠不明位置(pregnancy of unknown location,PUL)、症状不明显、特殊的解剖位置等原因,导致临床仍然存在一定的诊断错误。目前关于经腹部超声和经阴道超声诊断EP的比较研究较多,但仍较少有研究探讨影响超声诊断EP准确率的相关因素。我们采用追踪方法学分析我院超声诊断EP的准确率,并分析其影响因素,以期为提高EP的超声诊断准确率提供参考依据。现作报道。
1 资料与方法
1.1 资料来源 收集2012-2020年在我院妇产科住院治疗的因停经4~6周经超声科诊断为疑似EP病人。纳入标准:(1)有明确的手术病理诊断;(2)年龄18~45岁育龄妇女;(3)超声检查方法包括经阴道超声检查和经腹部联合经阴道超声检查。排除标准:因超声医师工作年限、职称的不同,会造成人为偏倚,故本研究排除初级职称的超声医师诊断病历。最终共纳入EP病人156例,年龄19~43岁;全部病人均有停经史,临床症状仅有停经史31例,2种及以上临床症状125例,其中阴道不规则出血47例,下腹痛45例,阴道出血和腹痛33例。
1.2 方法
1.2.1 超声检查 (1)经腹部超声检查。病人提前饮水使膀胱充盈,急腹症者注射0.9%氯化钠溶液使膀胱充盈。取仰卧位,腹部超声探头涂抹耦合剂后紧贴病人腹部逐步扫查,探头频率3.5 MHz,先行灰阶超声检查行纵、横、斜等切面扫查,然后对包块附近和内部进行彩色血流成像检查。(2)经阴道超声检查。病人排空尿液,膀胱截石位,阴道探头涂抹耦合剂套安全套,探头频率8.0 MHz,将探头缓慢置入阴道行全方位、多角度扫查,然后转换为彩色血流检查模式检查[3]。
1.2.2 资料收集 查找超声诊断为疑似EP的中级职称以上医师的超声报告单,再依据病人姓名和年龄等信息查找我院电子病历系统,追踪病人经腹腔镜手术或开腹手术的病理报告,核对病人超声诊断与病理报告诊断的一致性并收集超声诊断EP准确率的影响因素进行分析。参考文献[4-5]并结合纳入病例合并疾病病种筛选出年龄、生育史、盆腔炎症性疾病、血清人绒毛膜促性腺激素(β-HCG)、停经时间、临床症状、超声声像图、孕囊是否破裂、超声检查方式等影响因素进行分析。
1.3 统计学方法 采用χ2检验和多因素logistic回归分析。
2 结果
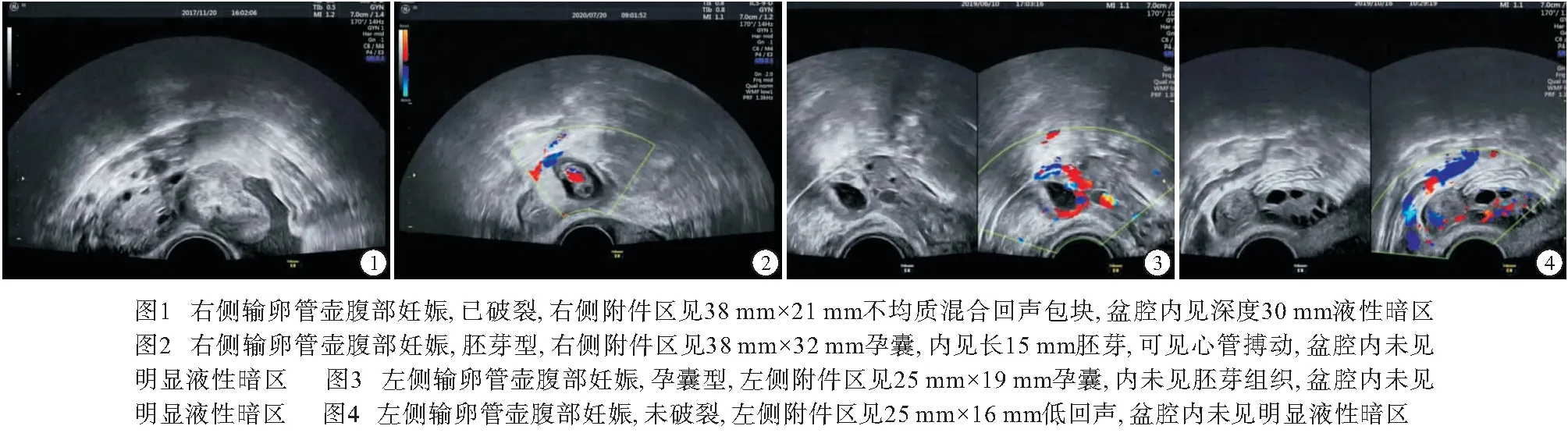
2.1 超声诊断结果 156例病人中经阴道超声检查124例,经腹部联合经阴道超声检查32例,最终经病理证实125例,诊断准确率为80.1%;超声检查明确见到孕囊144例,初次超声检查未发现孕囊的PUL病人12例。125例病理证实声像图中不均质包块型9例(见图1)、胚芽型10例(见图2)、孕囊型12例(见图3)、输卵管环型94例(见图4)。
2.2 超声诊断EP准确率的影响因素 单因素分析显示,有无盆腔炎症、是否检测血清β-hCG和不同停经时间、EP声像图表现病人的超声诊断准确率差异均有统计学意义(P<0.05~P<0.01)(见表1)。以超声诊断结果为因变量(准确=1,错误=0),盆腔炎症、检测血清β-hCG、停经时间、EP声像图表现为自变量进行logistic回归分析,结果显示,盆腔炎症、检测血清β-hCG、停经时间>6周均为超声诊断EP准确率的独立影响因素(P<0.01)(见表2)。
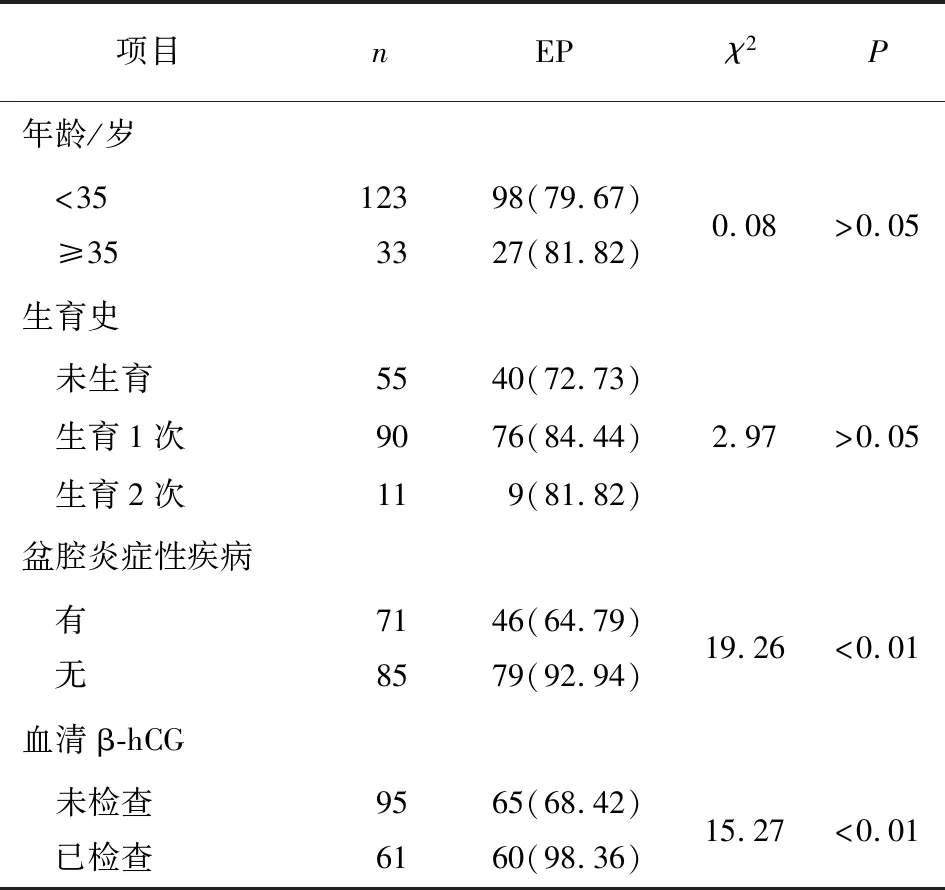
表1 EP超声诊断准确率的单因素分析[n;百分率(%)]

表2 超声诊断EP准确率的logistic回归分析
3 讨论
追踪方法学最初用于医院评审评价,近年来开始用于医院药事质量和护理质量管理等[6-7],本文采用追踪方法学评价超声诊断EP的准确率,采用logistic回归分析法分析其影响因素。有研究[3,8]认为超声医师的熟练程度和技术水平直接影响EP超声检查准确率,基于上述原因,本次研究排除初级职称的超声医师诊断病历,筛选9种可能影响超声检查准确率的因素,结果发现有无盆腔炎症、是否检测血清β-HCG和停经时间均为影响超声诊断EP准确率的独立影响因素。
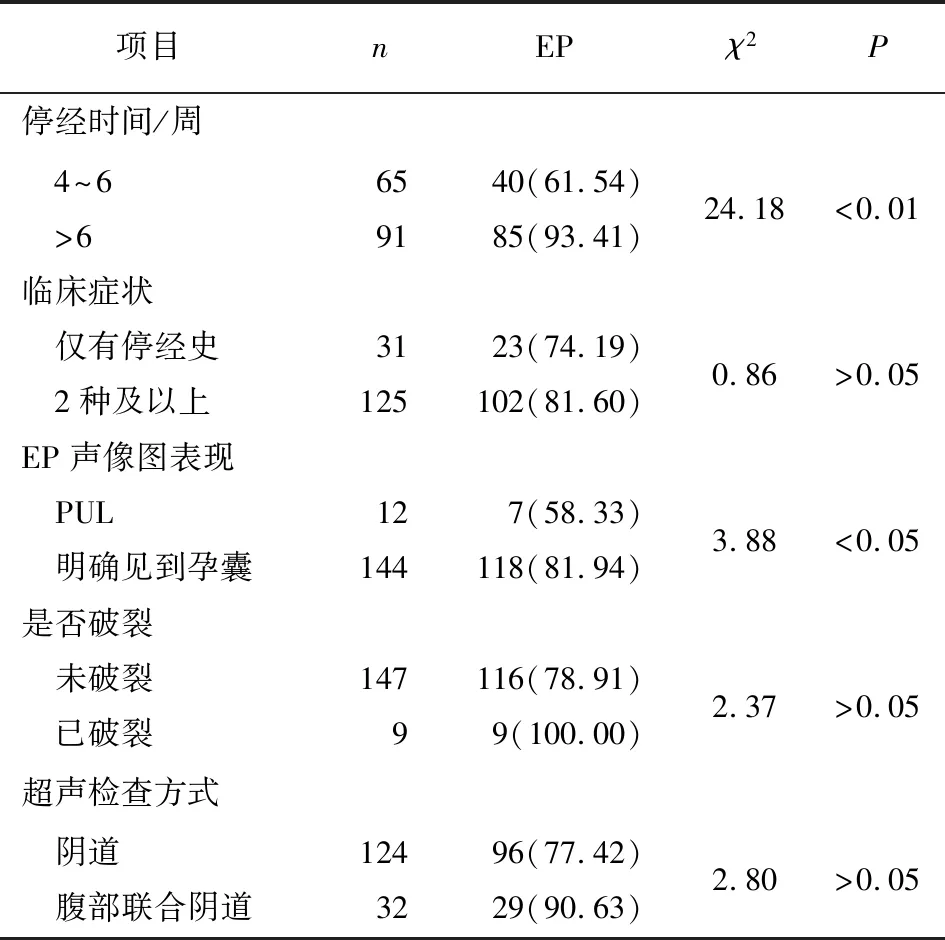
续表1
育龄期妇女由于流产、分娩或其他生殖道和宫腔操作,破坏了防御功能,导致机体免疫力下降,可引起盆腔炎症,包括输卵管炎、卵巢炎、子宫内膜炎、盆腔腹膜炎等,受精卵在输卵管中无法正常通行,可导致发生EP[9]。盆腔炎由于复杂多样造成临床诊断难点加大,随着盆腔炎病情的发展,超声声像图也不断变化,并发其他妇科急腹症时容易造成误诊和漏诊[10]。本次研究提示有盆腔炎的EP病人超声诊断准确率明显低于无盆腔炎病人。EP病人血清β-hCG水平低于正常妊娠妇女,但β-hCG水平偏低尚不能完全筛查EP,因此,血清β-hCG联合超声检查有助于提高早期EP诊断的准确率[4]。本次研究提示检测血清β-hCG的EP病人超声诊断准确率明显高于未检测血清病人。文献[3]报道,妊娠4~6周属于早期妊娠,早期妊娠多无特殊临床表现且PUL多发生于早期妊娠,EP病人在6周后常常出现腹痛、阴道出血等临床症状,联合临床症状更容易结合超声确诊,本次研究提示停经时间>6周的EP病人超声诊断准确率明显高于停经时间≤6周病人。
目前手术病理是EP诊断的金标准,但超声检查具有操作无创、简便、快速的优点,临床广泛使用[11-12]。尽管近年来超声技术取得较大发展,但仍存在一定的误诊现象。梁星新等[3]报道经阴道超声诊断EP准确率为68.86%,侯智文等[13]报道经阴道超声诊断EP准确率为98.1%,经腹部超声诊断EP准确率为67.1%。EP与异位葡萄胎的临床特征无显著特异性,易误诊误治[14],本研究有4例异位葡萄胎病人误诊为EP,其中1例合并宫颈肿瘤。子宫角妊娠虽然发病率较低,但由于解剖位置特殊也容易造成误诊[15],本研究2例误诊为子宫肌瘤,1例误诊为滋养细胞疾病。PUL的临床结局包括EP、宫内妊娠、流产型PUL和持续性PUL,需要通过临床表现和血β-hCG的变化并结合随访,多次超声检查来确认妊娠位置,从而影响EP的超声诊断准确率[3,16],本次研究12例PUL发生5例误诊。
综上,近年超声技术水平不断提高,但临床仍然存在一定误诊。超声医师在EP的临床诊疗过程中,尤其要特别关注早期EP和盆腔炎病人,对于不能确诊的病人,结合临床症状、实验室检查和随访超声检查,尽可能提高EP的诊断准确率。
